دليل الرعايه التمريضية لمرضي الجهاز الدوري بوحده الرعايه المركزه
| Site: | EHC | Egyptian Health Council |
| Course: | دلائل الاجراءات التمريضية لوحدة الرعاية المركزة |
| Book: | دليل الرعايه التمريضية لمرضي الجهاز الدوري بوحده الرعايه المركزه |
| Printed by: | Guest user |
| Date: | Tuesday, 5 May 2026, 11:38 PM |
Description
"last update: 21 January 2025" تحميل الدليل
- اعداد
تحت اشراف
- أ.د/ محمد لطيف الرئيس التنفيذي للمجلس الصحي المصري - د/ كوثر محمود نقيب عام التمريض المصري – عضو مجلس الشيوخ
تمت المراجعة
- أ.د/ شريف وديع ناشد مستشار وزير الصحة للطوارئ والرعاية العاجلة
|
م |
الاسم |
الوظيفة |
|
1 |
أ.د/ امل احمد خليل مرسي |
نائب رئيس الجامعة لشئون التعليم والطلاب – جامعة بورسعيد |
|
2 |
أ.د / عفاف عبد العزيز عبد العزيز بصل |
عميد كلية التمريض –استاذ تمريض باطنه وجراحي جامعة طنطا |
|
3 |
أ.د/ زينب حسين على محمد سعد |
وكيل الكلية لشئون البيئة وخدمة المجتمع – كلية التمريض – جامعه حلوان |
|
4 |
أ.د/ امل سعيد طه رفاعي |
أستاذ ورئيس قسم التمريض الباطني الجراحي – جامعة بنها |
|
5 |
أ.د /حنان احمد السباعي على |
استاذ التمريض التمريض الباطني الجراحي- كلية التمريض – جامعة القاهرة |
|
6 |
د نيفين عبدربه النبي محمد عبد النبي |
رئيس الإدارة المركزية ندباَ –وزاره الصحة |
|
7 |
د /مايسة حسني احمد تمام |
مدير عام للإدارة ندباَ – وزاره الصحة |
|
8 |
د/ نانسي علاء الدين عبد الباسط على |
المشرف على التعليم الفني- الهيئة العامة للرعاية الصحية |
|
9 |
د /شيرين محمد محمد سعدالدين |
المشرف على تطوير الخدمات التمريضية –الهيئة العامة للرعاية الصحية |
|
10 |
أ.م.د/ هبة محمود محمد |
أستاذ مساعد تمريض صحة الام وحديثي الولادة –كلية التمريض - جامعة عين شمس |
|
المشاركين |
||
|
11 |
د/ صباح نجاح حسن |
أستاذ مساعد تمريض الباطني الجراحي كلية تمريض- جامعة حلوان |
|
12 |
/أعبد القادر السيد محمود |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
13 |
أأ/حمد مصطفي عبد الحكيم |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
14 |
أ/ مروة محمد حسن يوسف |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
15 |
أ /سمر مجدي الحسانين |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
16 |
د/ سعاد السيد يونس |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
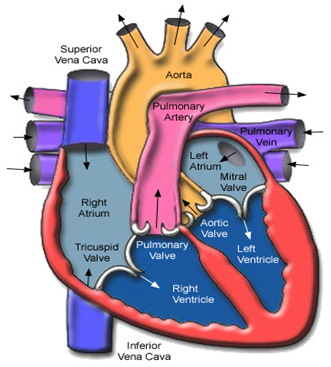
- تشريح الجهاز الدورى
هو الجهاز الذى يقوم بالوظائف الأتية :
· توزيع الأكسجين والمواد الغذائية والهرمونات على جميع أجزاء الجسم عن طريق الدم.
· اعادة الدم المحمول بثانى أكسيد الكربون وفضلات التمثيل الغذائى من أجزاء الجسم المختلفة إلى القلب
· نقل الدم الغير نقى إلى الرئتين للتخلص من ثانى أسيد الكربون وامتصاص الأكسجين كذلك نقل الدم إلى الكليتين وأعضاء الأفراز الخارجى للتخلص من فضلات التمثيل الغذائى.
ويتكون الجهاز الدورى من :
1- القلب 2- الأوعية الدموية 3- الدم
- القلب :
عضو عضلى أجوف فى حجم قبضة السيد يقع فى منتصف التجويف الصدرى بين الرئتين مائلأ إلى اليسار ويحيط به غشاء التامور الذى يحميه من الأحتكاك ويسهل حركته ويتكون من نسيج عضلى خاص له القدرة على الأنقباض والأنبساط مدى الحياه ويعمل القلب كمضخة لدفع الدم داخل الأوعية الدموية حتى يقوم الجهاز الدورى بوظيفة توزيع الدم على جميع أجزاء الجسم.
شكل القلب :
القلب هرمى الشكل تقريبا له قمه وقاعدة وثلاثة أسطح.
قمة القلب :
تتجه إلى اليسار وأسفل القلب وتقع فى الحالة الطبيعية تحت حلمة الثدى الأيسر مباشرة فى المسافة بين الضلعين الخامس والسادس على بعد حوالى 9سم من خط النصف الأمامى وتتكون من طرف البطين الأيسر.
قاعدة القلب :
تتجه إلى أعلى وتتكون من الأذين الأيمن والأذين الأيسر .
سطح القلب :
1- السطح الأمامى :
يقع خلف عظمة القص وغضاريف الضلوع من الثانى إلى السادس ويشترك فى تكوينه الأذين الأيمن والبطين الأيمن وجزء صغير من البطين الأيسر.
2- السطح السفلى :
يرتكز على الحجاب الحاجز ويتكون من البطين الأيسر وجزء من البطين الأيمن.
3- السطح الأيسر :
يتكون معظمه من البطين الأيسر وجزء من الأذين الأيسر.
أقسام القلب :
يتكون القلب من أربع غرف أذيينين وبطينين ويفصل بين الأذين الأيمن والأيسر حاجز يسمى الحاجز بين الأذيينين كذلك يفصل بين البطينين الأيمن والأيسر الحاجز بين البطينين.
يوجد بين كل أذين والبطين التابع له فتحة تسمى الفتحة بين الأذين والبطين يحرسها صمام يسمح بمرور الدم من الأذين إلى البطين ولايسمح برجوعه فى الأتجاه العكسى ويمكن تقسيمه إلى نصفين أيمن وأيسر.
1- النصف الأيمن :
ويتكون من الأذين الأيمن والبطين الأيمن ويضخ دما غير نقى يحمل ثانى أكسيد الكربون.
2- النصف الأيسر :
يتكون من الأذين الأيسر والبطين الأيسر ويضخ دما نقيا ويحمل الأكسجين.
غرف القلب :
1- الأذين الأيمن :
يصله دم غير نقى من جميع أجزاء الجسم عن طريق :
أ- الوريد الأجوف العلوى من الجزء العلوى من الجسم .
ب- الوريد الأجوف السفلى من الجزء السفلى من الجسم .
ج- الجيب الوريدى الأكليلى : من القلب.
ويقوم الأذين بدفع الدم عير النقى إلى البطين الأيمن خلال فتحة يحرسها يسمى الصمام ذو الثلاث شرفات.
2- البطين الأيمن :
يستتقبل الدم غير النقى من الأذين الأيمن ثم يدفعه إلى الرئتين خلال الشريانالرئوى الذى يحرس بدايته صمام يسمى " الصمام الرئوى " .
3- الأذين الأيسر:
يستقبل الدم النقى من الرئتين عن طريق أربعة أوردة رئوية ثم يدفعه إلى البطين الأيسر خلال فتحة يحرسها صمام ذو شرفتين يسمى الصمام الميترالى.
4- البطين الأيسر :
يصله الدم النقى من الأذين الأيسر ثم يضخه إلى جميع أجزاء الجسم خلال الشريان الأورطى الذى يحرس بدايته صمام يسمى" الصمام الأورطى"ويلاحظ أن جدران الأذين أقل سمكا من جدران البطين الذى يدفع الدم إلى جميع أجزاء الجسم.
الأوعية الدموية :
يتغذى القلب بالدم بواسطة شريانين صغيرين يسميان " الشريانان الأكليليان أو التاجيان ويخرجان من بداية شريان الأورطى أما الدم غير النقى فيعود للقلب أما مباشرة أو بواسطة الجيب الوريدى الأكليلى .
أعصاب القلب :
يغذى القلب الجهاز العصبى اللاإرادى بالأعصاب السمبتاوية التى تختص بزيادة سرعة ضربات القلب وقوتها - والأعصاب الباراسمبثاوى التى تقلل سرعة وقوة ضربات القلب.ولكن يجب ملاحظة أن ضربات القلب نفسها ترجع خاصة من خواص عضلة القلب ولاتحتاج لاى أعصاب للقيام بها.
غشاء التامور :
يحيط بالقلب والأوعية الدموية الكبيرة المتصلة به غشاء يسمى"غشاء التامور "
ويتكون هذا الغشاء من جزئين :
1- غشاء ليفى من الخارج يحمى القلب ويعمل على ربطه بعظمة القص.
2- غشاء رقيق له طبقنين
أ- الطبقة الجدارية تبطن الغشاء اليفى من الداخل.
ب- الطبقة الحشوية تغطى السطح الخارجى للقلب وتوجد بين الطبقتين مسافة شعرية ضيقة تحتوى على سائل لزج يسهل حركة القلب ويقلل من أحتكاكه.
تنقسم الدورة الدموية إلى :
1- الدورة الدموية الصغرى(الرئوية) وفيها يتم تنقية الدم فى الرئتين ثم يعود إلى القلب.
2- الدورة الدموية الكبرى(العامة) وفيها يتم توزيع الدم النقى إلى جميع أجزاء الجسم ثم يعود دم الغير النقى إلى القلب.
3- الدورة البابية وفيها يمر الدم المحمل بالمواد الغذائية من القناه الهضمية إلى الكبدومنه إلى الوريد الأجوف السفلى.
الدورة الدموية الصغرى :
يصل الدم غير النقى من جميع أجزاء الجسم إلى الأذين الأيمن الذى ينقبض فيدفع الدم خلال فتحة الصمام ذو الثلاث شرفات إلى البطين الأيمن فيغلق الصمام ذو الثلاث شرفات ويندفع الدم عن طريق الصمام الرئوى إلى الشريان الرئوى الذى ينقسم إلى فرعين يمر كل منهما إلى أحد الرئتين تتم تنقية الدم فى الرئتين فيتخلص من ثانى أكسيد الكربون ويكتسب الأكسجين ثم يعود الدم النقى إلى الأذين الأيسر عن طريق أربعة أوردة رئوية .
الدورة الدموية الكبرى :
ينقبض الأذين الأيسر فيدفع الدم خلال الصمام الميترالى إلى البطين الأيسروينقبض البطين الأيسر فيغلق الصمام الميترالى ويندفع الدم عن طريق الصمام الأورطى إلى شريان الأورطى الذى يوزع الدم النقى إلى القلب وجميع أجزاء الجسم ,يتجمع الدم غير النقى ثم يعود إلى الأذين الأيمن عن طريق الوريد الأجوف العلوى والوريد الأجوف السفلى والجيب الوريدى الأكليلى.
الدورة البابية :
يتجمع الدم غير النقى من القناه الهضمية محملا بالمواد الغذائية بعد هضمها وامتصاصها ثم يمر فى الوريد البابى الذى يحمله إلى الكبد ,ينقسم الوريد البابى فى الكبد إلى شعيرات دموية وهكذا يمر الدم على خلايا الكبد حيث تتم بعض عمليات التمثيل الغذائى, تتجمع الشعيرات مرة أخرى لتكون أوردة صغيرة تنتهى فى الوريدين الكبدين الذين يصبان فى الوريد الأجوف السفلى وبهذا يعود الدم إلى الدورة الدموية الكبرى.
2- الأوعية الدموية :
الأوعية الدموية هى الأنابيب التى تنقل الدم من القلب إلى أعضاء الجسم ثم تعود بالدم من أعضاء الجسم إلى القلب ، وتنقسم الأوعية الدموية إلى شرايين وأوردة.ويتكون الوعاء الدموى من ثلاث طبقات :
1- طبقة داخلية ملساء تلامس الدم مباشرة.
2- طبقة متوسطة مكونة من عضلات لاأرادية تتحكم فى توسيع وتضيق الأوعية
الدموية حسب الحاجة وتكون أسمك من الشريان عنها فى الوريد.
3- طبقة خارجية ليفية.
الشرايين :
الشريان هو الوعاء الدموى الذى يحمل الدم من القلب إلى اعضاء الجسم وجميع الشرايين تحمل دما نقيا ماعدا الشريان الرئوى وفروعه فتحمل دما غير نقى وتنشأ جميع شرايين الجسم ماعدا الشريان الرئوى من جزع مشترك هو شريان الأورطى الذى يبدء من البطين الأيسر ثم يعطى فروعا تنقسم إلى شرايين أصغر فأصغر حتى تنتهى فى الأعضاء المختلفة بأوعية دموية دقيقة تسمى الشعيرات الدموية المتجاورة لتكون ضفائر من الشعيرات تقوم بتغذية الأنسجة بالخلايا المختلفة ومن هذه الضفائر تبدأ روافد الأوردة التى تتجمع لتكون أوردة أكبر فأكبر وفى النهاية يتكون الوريد الأجوف العلوى والوريد الأجوف السفلى اللذان يفتحان فى الأذين الأيمن.
الأوردة :
الوريد هو الوعاء الدموى الذى يحمل الدم من أعضاء الجسم إلى القلب وجميع الأوردة تحمل دما غير نقي ما عدا الأوردة الرئوية الأربعة فهى تحمل دما نقيا من الرئتين إلى الأذين الأيسر.
الدورة الدموية :
تستغرق هذه الدورة 8 من الثانية وتشمل ثلاثة أدوار.
1- دور الأنقباض :
يبدأ بأنقباض الأذيينين الأيمن والأيسر فيمر الدم من كل أذين إلى البطين المقابل له خلال الصمامات بين الأذيينين والبيطينين ثم ينقبض البطينيان فتغلق هذه الصمامات ويمر الدم من البطين الأيمن إلى الشريان الرئوى ومن البطين الأيسر إلى شريان الأورطى وينتهى بذلك دور الأنقباض.
2- دور الأرتخاء :
يلى دور الأنقباض وفيه ترخى عضلات القلب وينخفض الضغط داخل حجراته وتغلق الصمامات الهلالية الرئوية والأورطية لمنع رجوع الدم إلى البطيينين.
3- دور الراحة :
يلى دور الأرتخاء وفيها يسرى الدم غير النقى من الأوردة الجوفاء إلى الأذين الأيمن والدم النقى من الأوردة الرئوية إلى الأذين الأيسر حتى يمتلىء الأذين بالدم.
ضربات القلب :
ينقبض القلب فى الحالة الطبيعية عند البالغين 72 مرة فى الدقيقية وفى الطفل حديث الولادة حوالى 120 مرة فى الدقيقة وتنعكس أنقباضات القلب على الشرايين لآنها أنابيب مطاطية فتحدث موجات تعرف النبض ويمكن جس النبض معرفة حالة ضربات القلب من حيث السرعة والقوة والأنتظام ، وأفضل مكان لجس النبض هو الشريان الكعبرى لانه يقع تحت الجلد مباشرة أمام الطرف السفلى لعظمة الكعبرة.
أصوات القلب :
للقلب فى كل دقة أو ضربة من ضرباته صوتان أساسيان يعرفان بالصوت الأول والصوت الثانى.
الصوت الأول :
أطول وأقل حده من الصوت الثانى ويسمع على هيئة "لب" وسببه أنقباض عضلة القلب وغلق الصمامات بين الأذين والبطين بقوه عند قمة القلب حوالى 9سم من خط النصف الأمامى فى المسافة بين الضلعين الخامس والسادس الأيسرين.
الصوت الثانى :
أقصى وأكثر حدة من الصوت الأول ويسمع على هيئة "دب" سببه غلق الصمام الشريان الرئوى والصمام الأورطى ويسمع هذا الصوت على جانبى عظمة القص فى المسافة بين الضلعين الأول والثانى وفى بعض الأحوال المرضية التى تؤثر فى صمامات القلب وتشوهها تضيق هذه الصمامات أو تترتجع وتصبح أصوات القلب غير طبيعية ويشويها مايسمى بلغط القلب.
- العناية التمريضية لمريض الذبحة الصدرية
التعريف:
هي عبارة عن معاناة العضلة القلبية من نقصان حاد مفاجئ في الأوكسجين يحدث هذا بسبب ضيق أو انسداد في الشرايين التاجية التي تغذي عضلة القلب .
أنواع الذبحة الصدرية:
1- الذبحة الصدرية المستقرة ( stable angina )
الوصف :
هذا هو النوع األكثر شيو ًعا من الذبحة الصدرية. يحدث بشكل متوقع عند بذل مجهود بدني أو تحت ضغوط نفسية أو بعد تناول وجبة ثقيلة .
الاعراض :
الألم او الانزعاج في الصدر يبدأ تدريجيًا ويزول عند الراحة أو تناول أدوية مثل النيتروجلسرين
السبب :
يحدث نتيجة لتضيق في الشرايين التاجية، مما يقلل من تدفق الدم إلى عضلة القلب أثناء النشاط البدني أو الأجهاد .
2- الذبحة الصدرية الغير المستقرة ( un stable angina )
الوصف :
هذا النوع يعد أكثر خطورة وقد يحدث دون سابق إنذار، حتى أثناء الراحة
الاعراض :
الألم قد يكون أشد، ويستمر لفترة أطول، وال يخف بالراحة أو الأدوية المعتادة. قد يكون مؤشًرا على نوبة قلبية وشيكة
السبب :
عادةً ما يحدث بسبب تمزق في لويحة ترسبات الكوليسترول في الشرايين التاجية، مما يؤدي إلى تكوين جلطة دموية تعيق تدفق الدم
3- الذبحة الصدرية المتغيره او برنزميتال
الوصف :
هذا النوع نادر ويحدث نتيجة تشنج في الشرايين التاجيه .
الاعراض :
يمكن أن يحدث الألم أثناء الراحة، وغالبًا ما يحدث في أوقات الليل أو الصباح الباكر
السبب :
ينتج عن تشنج عابر في الشريان التاجي، مما يقلل أو يوقف تدفق الدم مؤقتًا إلى القلب
3- الذبحه الصدريه الصامته ( silent angina )
الوصف :
يُسمى هذا النوع بـ"الصامت" لأنه لا يسبب أعراضا واضحة، وغالبًا ما يُكتشف بشكل عرضي خلال اختبارات القلب مثل تخطيط كهربية القلب .
السبب :
تحدث بسبب انخفاض مؤقت في تدفق الدم إلى عضلة القلب دون أن يترافق ذلك بألم أو انزعاج محسوس .
علامات وأعراض الذبحة الصدرية:
ألم أو ضغط في الصدر :
الشعور بألم، ضغط، ضيق، ثقل، أو احتقان في منطقة الصدر. هذا الألم يمكن أن يوصف أحيانًا بأنه إحساس بالضغط أو العصابة الضيقة حول الصدر
- انتشار الألم :
يمكن أن يمتد الألم أو الشعور بعدم الراحة إلى مناطق أخرى من الجسم، مثل الذراعين )خاصة الذراع األيسر( الكتفين ، الرقبة، الفك، الظهرو المعدة
- ضيق التنفس :
قد يصاحب الألم صعوبة في التنفس أو شعور باالختناق
- التعرق المفرط :
الشعور بالعرق البارد أو التعرق المفاجئ بدون سبب واضح
- الغثيان أو الدوار :
يمكن أن يشعر الشخص بالغثيان أو الدوار، وفي بعض الحالات قد يصاحب ذلك شعور بالأغماء
- الأرهاق الشديد :
يمكن أن يشعر الشخص بإرهاق غير عادي أو ضعف شديد، حتى مع قليل من النشاط البدني
- القلق أو الشعور الوشيك بالخطر :
بعض الأشخاص قد يشعرون بقلق شديد أو شعور عام بأن هناك شيئًا خطأ
الطرق التشخيصية للذبحة الصدرية :
1- التاريخ المرضي:
وفيها يعطى المريض تاريخ كامل عن مرضه وفيها يوصف المريض النوبة وعما إذا كانت تصاحب مجهود / عصبية أو بعد تناول وجبة دسمة وفيها يوصف خصائص الألم ومكانه ومدته والمناطق التي يسمح فيها وإزالته.
2- أشعة على الصدر:
وفيها يظهر إذا كان هناك تضخم في القلب أو احتقان في الرئة.
3- تصوير الشرايين:
وفيها يفحص المريض لتشخيصه واختيار المرضى الذين يتم لهم عملية الوصل (الأبهري – التاجي) الـ By Pass .
1- الأسبرين :
ويعمل على منع تجمع الصفائح الدموية وبالتالي يقلل من نسبة حدوث جلطة وتقليل حالات الوفاة في المرضى المصابين بالذبحة الصدرية.
2- الهيبارين :
ويعطي لمنع حدوث جلطة ويعطي 5000 وحدة وريد كل من 4 إلي 6 ساعات مع استمرار عمل رسم قلب لتحديد فاعلية عمل الهيبارين . ويتم عمل PTT أو PT بعد ساعتين من إعطاء الهيبارين في حالة إعطائه بالوريد كل 4 ساعات وبعد ذلك يوميا.
3- الأدوية المعالجة لألم الذبحة الصدرية (Nitro glycerin) نيتروجلسرين :
تزيد من توسع الشرايين وبالتالي من قدرتها على حمل كمية أكبر من الدم وهذه الأدوية وأدوية أخرى عديدة تعد من ناحية ثانية بتوسيعها لشرايين القلب الصغيرة مساعدة على نشوء ونمو شبكة الشرايين الجانبية التي تحمل الدم إلي الأماكن الناقصة الترويه وتسمى (الدوران الجانبي) وهي أيضا تقوم بتوسيع أوعية الجسم المحيطة مما يخفف الضغط داخلها وبالتالي العبء الملقى على القلب وتدخل هذه الأدوية في حيز عمل الفئة الثانية من العقاقير التي ينحصر عملها في تقليل عمل العضلة القلبية ويخفف استهلاكها للأوكسجين.
4- Beta adrenergic blockcing:
تعتبر هذه الأدوية ذات أهمية كبيرة إذ أنها لها القدرة على تقليل عدد ضربات القلب وضغط الدم والانقباضات (عضلة القلب) وهي أيضا تقلل من احتياجات عضلة القلب للأوكسجين وهم أيضا لهم القدرة على منع حدوث اضطرابات في ضربات القلب (arrhythmias) ويقللوا نسبة حدوث جلطة القلب والموت المفاجئ . مثال تينورمين.
5- Calcium channel blocking :
تعتبر هذه المجموعة من أهم الأدوية التي لها القدرة على تقليل انقباض عضلة القلب وارتخاء العضلات الرفيعة الموجودة في الأوعية الفرعية والقلبية Coronary and Peripheral vascular smooth muscle وهم أيضا لهم القدرة على التحكم في ألم الصدر في الذبحة الغير مستقرة. مثال التيازيم.
6- العلاج الجراحي (عملية " التجسير " أو " الوصل " الأبهري – التاجي) :
وقد سميت بهذا الأسم لأنها تقضي بنزع وريد من فخذ المريض نفسه "الوريد العافن" ويوضع بشكل جسر بين مكان في الشريان الأبهر وآخر في الشريان التاجي المصلب بعد موضع التضييق فيه.
وبعد عملية الزرع يجري الدم في هذا الجسر "الجوي" الوريدي من الأبهر حيث يندفع الدم بقوة باتجاه العضلة القلبية المعنية عبر بقية الشريان المصاب نفسه تاركا التضييق نفسه وشأنه ومعوضا عنه بزيادة تروية هذه العضلة وتزويدها بالأوكسجين.
- العناية التمريضية لمريض الجلطه القلبيه
التعريف :
وتُعرف أي ًضا باسم النوبة القلبية أو احتشاء عضلة القلب 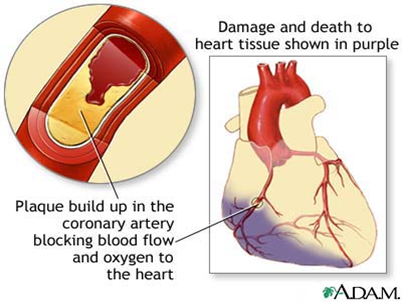
( (Infarction Myocardial هي حالة طبية طارئة تحدث عندما يتوقف تدفق الدم إلى جزء من عضلة القلب، مما يؤدي إلى تلف أو موت الخاليا في هذا الجزء نتيجة لنقص الأكسجين
الأسباب :
- إنسداد الشريان التاجي :السبب الأكثر شيو ًعا للجلطة القلبية هو تكّون جلطة دموية نتيجة لتمزق لويحة دهنية متصلبة في جدار الشريان التاجي، مما يمنع تدفق الدم إلى جزء من القلب تشنج الشريان التاجي :في بعض الحالات، قد يتشنج الشريان التاجي، مما يقلل أو يوقف تدفق الدم إلى القلب، وهو ما يمكن أن يحدث حتى دون وجود انسداد كبير .
العلامات والأعراض :
ألم أو ضغط في الصدر :
يشبه الشعور بوجود وزن ثقيل أو ضاغط على الصدر، وقد يمتد إلى الذراعين، الكتفين، الرقبة، الفك، أو الظهر
ضيق التنفس :
صعوبة في التنفس قد تحدث مع أو بدون ألم في الصدر
التعرق المفرط :
تعرق بارد مفاجئ وغزير
الغثيان أو القيء :
بعض األشخاص قد يشعرون بالغثيان أو يتقيأون
الدوار أو اإلغماء :
شعور بالدوار أو حتى فقدان الوعي في بعض الحالات
الارهاق الشديد :
شعور غير عادي بالتعب أو الضعف، خاصة عند النساء
مدته :
قد يدوم ساعات وربما يوما أو أكثر أحيانا
الطرق التشخيصية لاحتشاء القلب :
1. ارتفاع في إنزيمات القلب (cpk) وخاصة MB–cpk تصل إلي أقصى ارتفاع في حوالي 24 ساعة ، LDH.
2. العلامات والأعراض.
3. تصوير الشرايين وعمل قسطرة القلب ولكن ذلك يؤجل حتى تستقر حالة المريض.
4. زيادة في عدد كرات الدم البيضاء في خلال ساعات قليلة من بداية الألم تصل إلي 12.000 – 15.000 لمدة 3-7 أيام.
5. زيادة في سرعة الترسيب في الأسبوع الأول من حدوث الجلطة وتستمر مرتفعة حوالي 7 أسابيع.
6. تغيرات في رسم القلب: وفيها يحدث ارتفاع في ST segment وقد تستمر حوالي أسبوعين T waveinversion و Q wave .
تحليل انزيمات القلب وهي :
1. خاصة بالقلب فقط Creatine phospho kinase وتبدأ في الارتفاع بعد 2-4 ساعات من حدوث الجلطة ويصل إلي قمته في الارتفاع بعد 14-36 ساعة ويعود للمعدل الطبيعي بعد 3 أيام.
2. Serum glutamic oxalocatic transominase SGOT يبدأ في الارتفاع بعد8 –12 ساعة ويصل إلي قمته بعد 18 – 36 ساعة ويعود إلي المستوى الطبيعي بعد 3 – 5 أيام.
3. LDHLastic dehydragenase يبدأ في الارتفاع بعد 8 – 48 ساعة ويصل إلي قمته بعد 3 – 6 أيام ثم يعود إلي الطبيعي بعد 4 – 8 أيام.
مضاعفات جلطة القلب :
1. ارتفاع في ضغط الدم وذلك نتيجة للألم أو أولى علامات فشل القلب وعادة يتسجيب للعلاج.
2. Complete heart block انسداد كامل في كهربية القلب يحدث في حوالي 6% من حالات جلطة القلب قد يحدث في خلال ساعات قليلة من حدوث الجلطة في حوالي ثلث هؤلاء المرضى / معظم المرضى يحدث لهم ذلك في خلال 48 ساعة ونادرا ما يحدث بعد 4 أيام.
3. صدمة قلبية: يحدث في حوالي 5% من الحالات. دوبامين عادة يعطى في مثل هذه الحالات Cardiogenic shock
4. هبوط بالقلب وهو يعرف بأن كمية الدم التي يضخها القلب غير كافية لسد احتياجات القلب وهي تتميز باحتجاز السوائل في الجسم وتورم في الأرجل Oedema .
5. خلل في وظيفة البطين Ventricular dysfunction وهي ممكن أن تؤدي إلي صدمة قلبية والتي تعتبر السبب الرئيسي للوفاة أثناء فترة البقاء في المستشفى.
6. بعض المرضى قد يصابوا بمجموعة أعراض بعد حوالي 1 – 6 أسابيع بعد الجلطة وهي تتميز بألم في الغشاء البللوري وألم في المفاصل وارتفاع في درجة الحرارة وذلك نتيجة تفاعل في المناعة Utoimune reaction . الأسبرين قد يكون فعال في هذه الحالة وفي بعض الحالات تحتاج إلي Cortison كورتيزون.
7. ارتجاع في الصمام الميترالي.
8. التهاب في الغشاء المبطن للقلب Pericaditis قد يحدث في خلال 24 ساعة . الألم يزيد مع التنفس وقد يزول عند النوم على الجانب الأيمن.
9. اضطرابات في ضربات القلب dysrhythmias توجد في حوالي 50% من الحالات تحدث نتيجة ischemia أو اختلاف في العلاج.
العلاج الطبي لجلطة القلب :
يجب دخول المريض الرعاية المركزة للقلب، ويجب عمل الأتي :
أ- توصيل المريض على المونيتور، عمل رسم القلب
ب- توصيل الأوكسجين للمريض
ج- تركيب كانيولا وأخذ عينات دم لعمل انزيمات القلب.
د- إعطاء الأدوية التي تستخدم لتقليل حجم الاحتشاء بعضلة القلب الناتج عن جلطة الشريان التاجي.
علاج الألم وتوفير التوازن النفسي والعصبي:
إن العمل الفعال والسريع لإراحة المريض من ألمه يعتبر أولى الأمور وأهمها ذلك من ناحية أولية بسبب الألم نفسه ومن ناحية ثانية ما يعتري المريض من قلق واضطراب قد يصل حتى الخوف من موت محتم. ومن العقاقير المسكنة نلجأ إلي أسرعها تأثيرا أو أكثرها فعالية كالمورفين ومشتقاته وكذلك مهدئات عصبية ونفسية.
معالجة النقص الطارئ في الترويه القلبية:
ليس احتشاء العضلة القلبية إلا نتيجة للنقص الحاد والكامل في ترويتها وفي تزويدها بالأوكسجين الضروري لعملها ولذلك من الضروري إعطاء المريض أكسجين وموسعات الشرايين (النيتروجليسرين) في أوقات منتظمة ومتقاربة لتذوب تحت اللسان وفيما بعد أو حتى في نفس الوقت وبشكل دائم يتناول المريض موسعات الشرايين المتوسطة والطويلة الأمد التي يستمر مفعولها أطول قدر تصل إلي 12 ساعة تقريبا.
ترايديل Tridil ومحضر في زجاجة جلوكوز 5% وليس باكتة بلاستيك لأنه يترسب على جدار البلاستيك ويتم حساب الترايديل حسب ضغط ونبض احساس المريض بالألم ويتم وقف الترايديل بالتدريج.
الراحة في المرحلة الحادة لجلطة القلب:
فور وصول المريض إلي الرعاية المركزة فإن أول ما نأمره به ونطلبه منه هو الاستلقاء الفوري في السرير والراحة الكاملة المطلقة وخاصة في الأيام الأولى.
تسييل الدم أو منع تخثره:
الاستربتوكيناز:
وهو دواء يعطى خلال 6 ساعات الأولى لحدوث الألم بالصدر الناتج عن جلطة الشريان التاجي وهو يعمل على إذابة الجلطة وبالتالي تقليل تأثيرها.
أدوية يجب اعطائها مع وبعد الاستربتوكيناز :
هيدروكورتيزون – سلوكوتيف
لأن الاستربتوكيناز مصنع من بعض البكتريا فهو يحدث حساسية بالجسم بعد إعطائه والهيدروكورتيزون يعمل على تقليل الحساسية المصاحبة له.
الهيبارين:
ويكون بشكل سريع، كامل وفعال يتم ذلك بشكل حقنات وريدية أو تحت الجلد في أوقات منتظمة وتحت مراقبة معملية ومخبرية دقيقة مثل PTT .
الملاحظة التمريضية عند اعطاء الاستربتوكيناز:
ملاحظة ضغط ونبض المريض وكذلك ملاحظة شكوى المريض من ضيق التنفس- قيئ – عرق غزير – هرش يحدث هذا نتيجة حساسية منه وفي هذه الحالة يعطي محلول ملح – هيدروكورتيزون جرعة زائدة.
مضاد الاستربتوكنياز هو سيلوكابرون ويعطى في حالة حدوث حساسية من الاستربتوكيناز.
موانع الاستعمال:
1. وجود أي نزيف حديث مثال (دوالي – قرحة المعدة – نزيف البواسير).
2. وجود تاريخ مرضي لنزيف المخ.
3. المرضى أكبر من سن 70 سنة حتى لا يحدث نزيف بالمخ.
4. أثناء الحمل.
فيديو يوضح كيفية حدوث الجلطة القلبية
- العناية التمريضية لمريض موت جزء من عضلة القلب
التعريف
- موت جزء من عضلة القلب، المعروف طبيًا باسم احتشاء عضلة القلب (Infarction Myocardial(، هو حالة تحدث عندما يتوقف تدفق الدم إلى جزء من عضلة القلب، مما يؤدي إلى موت هذا الجزء نتيجة لنقص الأكسجين.
- الذي يغذي القلب بالدم الغني باالأكسجين. هذا الأنسداد غالبًا ما يكون عادةً ما يحدث احتشاء عضلة القلب بسبب انسداد الشريان التاجي، نتيجة تراكم الترسبات الدهنية ( اللويحات ) على جدران الشرايين، وفي بعض الحالات، يمكن أن تتفكك هذه اللويحات وتشكل جلطة ًما دموية تعيق تدفق الدم تمام .
- موت خلايا عضلة القلب في المنطقة المصابة يحدث بشكل دائم، ويصبح الجزء المتضرر غير قادر على الانقباض بشكل طبيعي. إذا لم يتم استعادة تدفق الدم بسرعة من خالل العالج الطبي )مثل أدوية تحلل الجلطات أو القسطرة القلبية(، يمكن أن يؤدي احتشاء عضلة القلب إلى ضعف شديد في وظيفة القلب ويزيد من خطر حدوث مضاعفات خطيرة مثل قصور القلب أو اضطرابات نظم القلب
الأعراض :
· يحدث الألم الحاد على حين غرة غير مسبوق بإجهاد أو توتر (أو ما يسبق الذبحة الصدرية) ويشتد الألم وتكون قمة اشتداده خلف عظمة القص وتنتشر لتصل إلي منتصف الصدر والرقبة والفكين ومنطقة ما يسمى (فم المعدة) وكلا الكتفين، خاصة الكتف الأيسر، والذراع الأيسر.
· الألم مشابه لألم الذبحة في سماته وموقعه وانتشاراته غير أنه أشد حدة وأطول وقتا.
· والألم يتجاوز الساعات وأحيانا يمتد ليوم أو يومين، ولا يتحسن أو يختفي بالراحة ولا 3بتلك الحبة تحت اللسان.
· قد يسبق الألم ذبحة صدرية أو أن الألم يأتي شديدا منذ اللحظة الأولى.
· يصحب الألم عرق غزير وأحيانا يصاحب ذلك غثيان أو قيئ.
· الدليل النهائي لدينا على حدوث تليف جزء من عضلة القلب (موتها) هو رسم القلب المميز لهذه الحالة.
المضاعفات :
· يصاب المريض ببعض المضاعفات أهمها اعتلال القلب، واضطراب نبضاته وزيادتها عن المعدل (70 – 80% دقيقة).
· هبوط القلب، وخلل في الصمامات القلبية (الصمام الميترالي) بصفة خاصة، وتكون تجلطات صغيرة نرى أثرها في من تطول فترة راحتهم أثناء المرض فتظهر الجلطات في الساقين والفخذين.
· احيانا يحدث انتفاخ في بعض أجزاء القلب مما يؤدي إلي فشل القلب، وتكون التجلطات الصغيرة واضطرابات في النبض.
· قد يحدث نزف تحت غشاء القلب يؤدي إلي الوفاة فجأة.
· ويتوزع مصير مرضى (التليف في عضلة القلب أو موتها) بين وفاة (خمس الحالات موتا فجائيا) وقبل أن يذهب إلي الطبيب أو يذهب إليه الطبيب.
· وهناك خمس آخر يحدث خلال شهر بعد الأزمة (نتيجة مضاعفات الحالة).
· وآخرون حوالي (60%) لا تظهر عليهم أعراض، أو قد تهاجمهم أزمات الذبحة الصدرية.
العلاج :
· للتعامل مع المريض يجب أن نعرف أنه إذا أعطى المريض راحة تامة بدنيا ونفسيا فإنه يحدث له تحسن تلقائي ومعروف أن الغرض من إعطاء العقاقير تخفيف الأعراض ومنع أو التعامل مع المضاعفات.
· يجب أن يتعامل مع الألم ولابد أن يتعامل معه في الحال ويكون التعامل بجدية واهتمام (والمورفين ساعتها هو الحل) أو بدائله بمعرفة الطبيب (10 ملليجرام عضل أووريد)، ويكرر إذا لزم الأمر. ويجب أن يلاحظ الطبيب أنه لا تتعدى الجرعات المعطاة في الاثنى عشر ساعة الأولى (60 ملليجرام) حتى لا يحدث هبوط للجهاز التنفسي للمريض أو حدوث نوبات من القيئ
· الراحة ضرورية جدا حتى يحدث التحسن وقد تطول هذه الراحة، لذا يجب ان يراعى الأعراض الجانبية للنوم الطويل في الفراش مثل: (قرحات الفراش– تجلطات في الساقين– التهاب رئوي– احتباس بول– إمساك .. الخ).
· وتكون مدة الراحة في الحالات التي لا تصاحبها مضاعفات (راحة من العمل بعد هذه الفترة) حوالي 3 أسابيع وفي حدوث مضاعفات يكون 6 أسابيع ويعطى المريض مهدئا خفيفا لتخفيف حدة القلق عنده أو منوم.
· يراعى طعام المريض خاصة في الأسابيع الأولى، يحتوي على سعرات أقل– ملح أقل– خفيف سهل الهضم– كميات صغيرة– (وجبات متكررة ).
· الامتناع عن الشاي والقهوة والتدخين امتناعا تاما خاصة في المراحل الأولى.
· ينصح بوضع المريض في غرفة العناية المركزة بالمستشفى للتعامل مع الحالة في وقتها، ومتابعة المضاعفات والتعامل الطبي معها.
العناية بمرضي الشرايين التاجية :
تعتبر الرعاية التمريضية المستمرة في وحدة الرعاية المركزة لها دور حيوي حتى تستقر حالة المريض فعلى الممرضة ملاحظة الآتي :
1. ملاحظة العلامات الحيوية مثل النبض– التنفس– الحرارة وضغط الدم.
2. الراحة التامة في الفراش.
3. تحريك الساقين لتجنب حدوث جلطة الساق.
4. تنفيذ العلاج كما أمر الطبيب بدقة ويلاحظ الأعراض الجانبية للدواء.
5. تقييم وملاحظة السوائل الداخلة والخارجة.
6. ملاحظة جيدة– صعوبة في التنفس– عدم الراحة– ألم بالصدر– الطعام– الأدوية المعطاة.
يجب على الممرضة ابداء بعض الملاحظات على المريض حتى تتمكن من تقييم حالته والاكتشاف المبكر للمضاعفات وتكون الملاحظة إما مباشرة مثل النظر والسمع ولمس المريض أو غير مباشرة مثل قياس ضغط الدم واستعمال المونيتور وتكون ملاحظة المريض كاملة من رأسه حتى قدمه كما يلي :
|
العين |
زرقان في مقلة العين– أو تورم الجفون نتيجة أوديما |
|
الفم |
ملاحظة زرقان حول الشفة أوغشاء الفم أوسماع تزييق أثناء التنفس– كحة في وجود أوعدم وجود بلغم/ شكوى المريض من صعوبة التنفس– ألم بالفك وقيئ. |
|
الرقبة |
احتقان الوريد بالرقبة أو ألم من وإلي الصدر |
|
الصدر |
ملاحظة التنفس وسرعته وعمقه وقياس النبض من القلب |
|
الذراع |
ورم باليد والرسغ نتيجة أوديما زرقان الأظافر. |
|
البطن |
غثيان– قيئ– سوء هضم |
|
الأرجل |
أوديما بالفخذ أوالساق والكعب والقدم وزرقة بأظافر القدم |
|
الجلد |
زرقة أوإصفرار– برودة الجلد– قوى– رطب– علامة نزيف مثل كدمة– نقط حمراء |
|
تغيرات السلوك |
قلق– خوف من موت محتم– الشعور بالكآبة– ألم بالصدر نتيجة مجهود أو صعود السلم |
|
تغيرات في العلامات الحيوية |
زيادة في درجة الحرارة يعني وجود عدوى أوالتهاب- أي تغيير في معدل أوانتظام النبض يدل على وظيفة القلب مثلا مريض القصور بالدورة الدموية يعاني من عدم انتظام النبض ويكون النبض سريع أو بطئ غير طبيعي– زيادة معدل التنفس يعني أن المريض يحتاج إلي المساعدة بالأوكسجين نظرا لقلة الأوكسجين الواصل للأنسجة– الزيادة في ضغط الدم تعتبر من العوامل الخطرة المؤدية إلي أمراض الشرايين التاجية وعلى الممرضة تبليغ الطبيب بعد أن تقيس العلامات الحيوية. |
واجبات أفراد هيئة التمريض :
1. يجب على الممرضة توجيه مجهودها تجاه الاكتشاف المبكر للمضاعفات ومنع إصابات اخرى لعضلة القلب وإعطاء المريض احساسه بالراحة.
2. الملاحظة المستمرة للمونيتور أثناء وجود المريض في وحدة الرعاية المركزة وذلك في الرعاية المتوسطة والقدرة على تفسير وقراءة الـ ECG وذلك لبحث المضاعفات واضطرابات في ضربات القلب.
3. بالنسبة لحدوث إعاقة في عملية تبادل الغازات : يجب على الممرضة أن تكون على دراية بعلامات قلة الأوكسجين بالمخ hypoxiz وهي تعتبر في : ضغط الدم– اضطرابات في ضربات القلب– صعوبة في التنفس– دوخه– صداع– عدم اتزان– غثيان– قلق– احساس بعدم الراحة ولذلك يجب عليها ابلاغ الطبيب.
4. إعطاء المريض اكسجين حسب حالته: ويجب على الممرضة القيام بالعناية بالفم والأسنان والشفاه التي قد يحدث تشققات بها نتيجة استعمال الاوكسجين (كريم).
· يجب على الممرضة : أن تقوم بسماع صوت التنفس– وحساب عدد مرات التنفس والعمق والنظام كل 1 ساعة.
· اعطاء المريض مدرات البول : مع ملاحظة أملاح الجسم.
· لإزالة ألم الصدر : يجب على الممرضة أن تقوم بتقييم وتسجيل وصف كامل للألم والنشاط الذي يقوم به لتحديد سبب الألم.
· الراحة الكاملة للمريض لتقليل استهلاك الأكسجين.
· عمل رسم قلب أثناء الألم.
· إعطاء أدوية مزيلة للألم وموسعة للشرايين.
· يجب على الممرضة أن تشجع المريض على ايقاف التدخين لأنه سبب رئيسي في حدوث المرض.
· إعطاء الرعاية التمريضية للمريض الذي يعاني من قيئ وغثيان وتشمل:
· وضع المريض في وضع مريح (نصف جالس).وضع حوض كلوي بجانب المريض.
· التسجيل والتبليغ بمحتويات ولون وكمية ورائحة القيئ.
· إعطاء وجبات صغيرة ومتكررة وسوائل.
· إعطاء أدوية مضادة للقيئ حسب أوامر الطبيب.
· الرعاية التمريضية للفم.
5. بالنسبة للغذاء: قد يوضع المريض على نظام غذائي خاص حسب حالته مثل تقليل الملح بدرجات مختلفة مثل في ارتفاع ضغط الدم والأوديما كذلك التقليل من الدهون والكولسترول كما في حالة المرضى ذو الكولسترول المرتفع كذلك تقليل السعرات الحرارية وأن يكون الغذاء من 5 إلي 6 وجبات صغيرة خالية من الدهون وكذلك تجنب الأطعمة التي تؤدي إلي تكوين غازات وانتفاخ البطن كذلك يجب تجنب الطعام ساخن جدا أو بارد جدا.
6. يجب على الممرضة أن تساعد المريض أن يقلل من نسبة القلق والاضطراب بواسطة طمأنته واحساسه بالراحة وتشجيعه على أن يعبر عما بداخله بالنسبة لمرضه من خوف وتساعده على أن يتأقلم مع حالته المرضية. يجب على الممرضة أن تشجع المريض على القيام ببعض الأنشطة حتى يقلل من نسبة خوفه وذلك مثال قراءة الجرائد أو الكتب.
7. بالنسبة للنشاط الجنسي : هناك بعض النصائح يجب على الممرضة إعطائها للمريض حتى تساعده هو وزوجته على الشعور بالمتعة وإشباع العلاقة الجنسية مع تقليل المجهود على القلب:
· الراحة الكافية قبل العملية الجنسية.
· إيجاد الوضع المريح له ولزوجته.
· تناول بعض العقاقير مثل النيتروجلسرين قبل العملية الجنسية كوقاية لعدم حدوث ألم بالصدر.
· تأجيل العملية الجنسية من 1 –½ 1 ساعة بعد تناول وجبة دسمة.
· تبليغ الطبيب ببعض الأعراض إذا حدثت مصاحبة للعملية الجنسية مثل:
- زيادة عدد ضربات القلب واستمرارها أكثر من 15 دقيقة.
- ألم بالصدر لم يستجيب للنيتروجلسرين.
8. يجب على الممرضة أن تنصح المريض بتجنب التمرينات العضلية العنيفة والذهنية وأن يقوم ببعض التمرينات المتوسطة التي لا تسبب ألم بالصدر مثل المشي الذي يبدأ في مسافة قصيرة خلال الحجرة وبعد ذلك يبدأ في الزيادة بالتدريج خلال فترة أسبوع مع ملاحظة مستمرة من الطبيب.
9. مساعدة المريض في الإخراج: فالغالبية العظمى من المرضى قد يعانون من إمساك:
◀️ فيجب على الممرضة إعطائهم ألياف في الطعام المقدم لهم وسوائل كافية.
◀️ منع الأطعمة الحريفة وإعطاء ملينات.
◀️ إعطاء القصرية للمرضى الغير مسموح لهم بالحركة ويراعى الفردية والسرية.
◀️ عمل خطة للنشاط حسب الحالة والمسموح به.
10. بالنسبة لنقص المعلومات عن المريض عن طبيعة الدواء والوقت والجرعة وعدد مرات أخذه والأعراض الجانبية وتأثيره الدوائي المتوقع يجب على الممرضة أن توضح للمريض عمل والجرعة والوقت والأعراض الجانبية للأدوية التي يتناولها وتحث المريض على أن يكرر هذه المعلومات:
◀️ تشجيع المريض على أن يأخذ قسط من الراحة إذا شعر بالدوخه بعد تناول الأدوية.
◀️ يجب على المريض أن يسجل عدد مرات ألم الصدر والأدوية التي أخذها الجرعة والعدد (Isordil).
◀️ تجنب مشتقات الكحول أثناء تناول الدواء.
◀️ ملاحظة الأعراض الجانبية للدواء وإبلاغ الطبيب.
11. يجب على الممرضة أن تضع أو تخطط برنامج تعليمي لكل مريض على حدة عند خروجه إلي المنزل (للمريض وعائلته) وذلك يشمل:
◀️ التحكم في العوامل الخطرة المختلفة ومدى الاستفادة من ذلك.
◀️ النشاط الجنسي .
◀️ الأدوية المعطاة (الاسم – الجرعة – فاعلية الدواء – الأعراض الجانبية).
◀️ وضع برنامج للتمرينات الرياضية التي يقوم بها بالمنزل.
◀️ أهمية المتابعة والفحص الطبي الدوري. العلامات والأعراض الجانبية التي تتطلب اللجوء إلي الطبيب (ألم بالصدر لم يزول مع استعمال النيتروجلسرين – خفقان – اضطراب في انتظام ضربات القلب – دوخه).
◀️ تعليم أفراد الأسرة خطوات انعاش القلب والصدر.
◀️ أهمية تناول النيتروجلسرين قبل الدخول في أي نشاط أومجهود.
◀️ طرق عد النبض.
◀️ تناول الأطعمة قليلة الملح– الكوليسترول– الدهون والتحكم في السعرات الحرارية .
◀️ التثقيف الصحي لمريض Pacemaker .
◀️ إرشاد عائلة المريض على أهمية توفير جو لطيف وهادئ ومشوب بالحب والاحترام. احترام الإنسان فيه وعدم استعمال السلبية معه وإنما وسائل التعقل والتفهم على أن يكون ذلك في نطاق توصيات الطبيب وتعليماته.
◀️ بالنسبة للعمل يجب أن يتجنب عمل أى مجهود له سواء كان ذلك جسديا أو نفسيا وأن تحاول تبديل الأعمال المجهدة بأخرى أقل مشقة منها إذا أمكن ذلك.
◀️ بالنسبة لحياته اليومية يجب أن تكون بعيدة كل البعد عن الصخب والإزعاج والإجهاد وهذا لا يعني العزلة والابتعاد عن الناس.
◀️ على المريض أن يأخذ القدر الكافي من الراحة اليومية.
◀️ يجب أن يكون السكن جامعا للخصائص من حيث هدوء أجوائه وجيد التهوية يدخله الهواء والشمس.
◀️ يجب أن يكون الماء عند الاستحمام فاترا لا باردا ولا ساخنا ولمدة بسيطة مع وجوب تجنب الوقوف الطويل والأوضاع المتعبة أثناءه.
◀️ بالنسبة للزيارة يجب أن تكون مبعث راحة واطمئنان وفرح للمريض أثناء نقاهته المنزلية ويكون عدد الزائرين قليلا وتكون مدة الزيارة قصيرة ما أمكن ولا تكون عرضه لنقاشات وأحاديث مملة أو مثيرة للحساسية والحماس.
- العناية التمريضية لمريض هبوط القلب
التعريف :
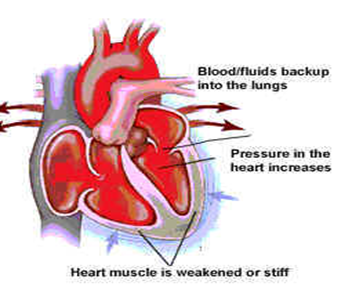
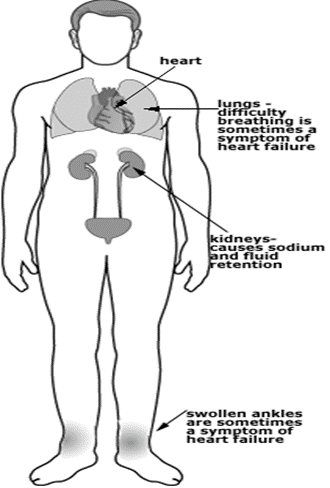
هو فشل عضلة القلب تحدث عندما يكون القلب غير قادر على ضخ الدم بكفاءة كافية لتلبية احتياجات الجسم من الاكسجين والمواد الغذائية. في هذه الحالة، قد يتعرض القلب إلى ضعف في قدرته على ضخ الدم إلى الجسم بشكل فعال، مما يؤدي إلى تجمع السوائل في الرئتين والأطراف وأجزاء أخرى من الجسم
هبوط القلب مثل :
• سرعة دقات القلب
• تضخم القلب خاصة البطين ventricular hypertrophy
• توسع حجم البطين ventriculardilatation
• تجمع كميات غير طبيعى من الدم فى الجهاز التنفسىpulmonary congestion
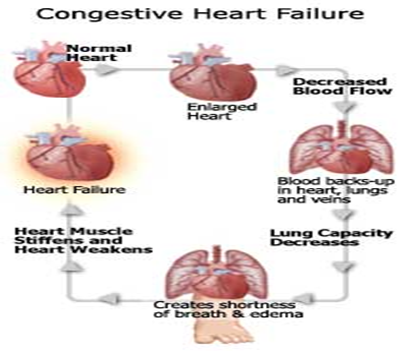
أسبابه :
يحدث هبوط القلب إذا تجمع سبب أو اكثر من الأسباب آلاتية :
1 - كمية الدم الوارد إلى القلب قليلة نتيجة حدوث نزيف اوجفاف .
2 - كمية الدم الوارد إلى القلب تزيد عن الضروري نتيجة لكثرة المحاليل .
3 - كمية الدم الوارد ألي القلب قليلة نتيجة ضيق فى إحدى الصمامات اوالشرايين .
4 - إصابة من أي نوع لعضلة القلب نفسها .
5 - زيادة الاحتياجات الغذائية للجسم نتيجة للحمى الشديدة اوالحمل .
الهدف من العناية بمرض هبوط القلب :
الهدف الاساسى هو التخلص اوالتقليل من الأسباب المؤدية للمرض
1 -راحة تامة جسمية وعضلية .
![]()
![]() 2 - ديجتاليز DIGITALIS ديجوكسين .
2 - ديجتاليز DIGITALIS ديجوكسين .
![]() 3 - وجبة دسمة مناسب - صوديوم بوتاسيوم
3 - وجبة دسمة مناسب - صوديوم بوتاسيوم
4 - موسع للشرايين والأوردة .
تقليل تجمع الماء والصوديوم داخل الجسم وذلك بأتباع آلاتي :
• تقليل صوديوم فى الوجبات .
• مدر للبول
• تقليل كمية السوائل الداخلة للجسم
• الحد من التوتر للمريض
• إعطاء المريض اكسجين
• إزالة الارتشاح البللوري والارتشاح البريتونى
• أخبار المريض عن كل شئ عن مرضه
دور أفراد هيئة التمريض نحو المريض :
1 - وضع المريض فى حجرة هادئة باردة لمساعدته على النوم .
2 - وضع كل الأشياء فى متناول يد المريض .
3 - جعل المريض فى وضع راحة باستمرار .
4 - تحاول أن تطمئن المريض عن صحته .
5 - تكلم المريض من اهمية الراحة له عند عودته للمنزل .
6 - تعريف المريض أعراض التسمم digitalis :
- غثيان - قئ - إسهال - صداع - اكتئاب - توتر - دوخة - تشنج - هلوثة - فقد للذاكرة - زيادة دقات القلب أو قلة دقات القلب - ارتكاريا
- إذا حدث أي من الاعراض السابقة يجب التوقف عن العلاج .
- إعطاء المريض كلوريد البوتاسيوم .
يجب قبل إعطاء digitalis :
1- اخذ نبض المريض لدقيقة كاملة بالسماعة من على صدر المريض
2- نلاحظ بعناية معدل النبضات إذا كانت منتظمة اوغير منتظمة وتسجيلها
3- إذا كان نبض المريض سريع اواقل من 60 نبضة فى الدقيقة يجب إيقاف الجرعة وأبلاغ اطبيب
4- يجب ملاحظة المريض بعناية لأي عرض من أعراض التسمم بالويجتاليز
5- يجب إعطاء المريض وجبات غنية بالبوتاسيوم
6- تجنب إعطاء المريض أي طعام يحتوى على أملاح الصوديوم مثل الفول السودانى – الشيبسى والبعد عن الملح نهائى
7- وزن المريض كل يوم فى نفس الوقت ونفس الميزان وعادة قبل الإفطار
8- العناية بجلد المريض لان الجلد المتورم يكون اكثر عرضه للتشقق
9- العلاج بالأكسجين فى حالة صعوبة التنفس
10- يجب عمل خريطة .
- العناية التمريضية لمريض جراحات القلب
أ - قبل خروج المريض من العمليات :
تجهيز مكان إستقبال المريض قبل خروجه من العمليات والتأكد من كفاءة الأجهزة التى سوف تستخدم للمريض
تجهيز كل ما يحتاجه المريض من مستلزمات طبية بجوار سرير المريض
ب - بعد خروج المريض من العمليات للعناية المركزة :
أهداف العناية التمريضية :
- الحفاظ على وظائف الجهاز الدورى والعلامات الحيوية
- الحفاظ على الجهاز التنفسى
- الحفاظ على توازن السوائل والأملاح بالجسم
- الحفاظ على نشاط الكليتين
- الحفاظ على الحالة العصبية وطمأنينة المريض
- الحفاظ على الحالة العصبية والنفسية للمريض
- تجنب مضاعفات العملية ( مثل مشاكل عدم الحركة )
الحفاظ على الجهاز الدورى والعلامات الحيوية :
- وذلك بوضع المريض فور خروجه من العمليات على جهاز المونيتور ومتابعة رسم القلب وضغط الدم الشريانى والنبض
وأى إختلاف فى القراءات بالزيادة أو النقص عن المعدل الطبيعى تعنى وجود خلل بحاله لمريض مثل ( نزيف - أو عدم إنتظام نسبة الأملاح بالدم )
- الحفاظ على حرارة الجسم لأن درجة حرارة جسم المريض تكون منخفضة فيجب رفعها إلى درجة حرارة الجسم الطبيعية بإستخدام بطانية أو عمل كمادات دافئة
- قياس ضغط الدم الوريدى المركزى والحفاظ عليه فى المعدل الطبيعى من(5: 15سم/ماء)
- التأكد من جميع الأجهزة الموصلة بالمريض ومن تثبيتها جيداً
- إبلاغ الطبيب عند وجود أى قراءة غير طبيعية فى العلامات الحيوية للمريض وإتخاذ اللازم نحوها
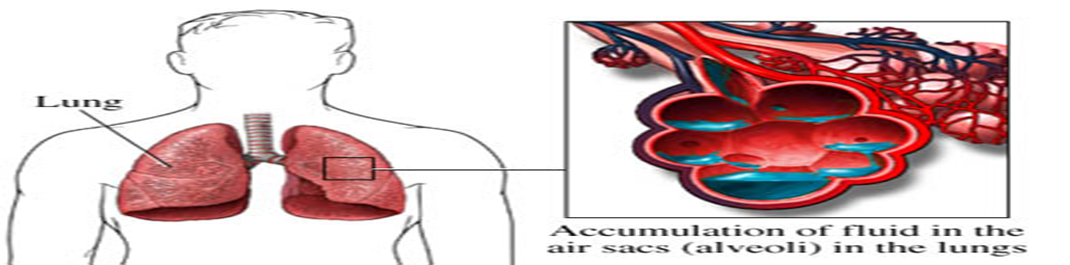
الحفاظ على نشاط الجهاز التنفسى :
- وذلك بوضع المريض على جهاز التنفس الصناعى فور خروجه من العمليات
- تقييم المريض بإستمرار وحالة التنفس على الجهاز
- ملاحظة جهاز التنفس الصناعى ومتابعة كفاءة تشغيله
- تقديم العناية التمريضية للمريض التصل بجهاز التنفس الصناعى كما سبق شرحها
- عمل تنشيط من الأنبوبة الحنجرية وملاحظة لون المريض بإستمرار
- عمل تحليل غازات بالدم لمتابعة نسبة الغازات بالدم وتوازن الأحماض والقلويات
- بعد فصل المريض من جهاز التنفس الصناعى
• يوضع فى وضع مريح شبه جالس وذلك حتى يسمح هذا الوضع بتمدد الرئتين جيداً
• تعريف المريض على تمرينات التنفس لكى تحسن من كفاءة الرئتين وتجنب حدوث إلتصاقات بالحويصلات الهوائية وتراكم الإفرازات بالصدر وذلك عن طريق :
* مستخدم أجهزة خاصة بتمرينات التنفس
* تدريب المريض على أخذ نفس عميق وإخراجه ببطء
* تشجيع المريض على السعال والكحه بإستمرار
* إعطاء المريض سوائل دافئة بكميات بسيطة ( قليلة ) فى البداية بعد حوالى 4 ساعات من فصل المريض من جهاز التنفس الصناعى
الحفاظ على توازن السوائل بالجسم :
- قياس ضغط الدم الوريدى المركزى
- تقدير كمية البول / ساعة
- عمل تحليل هيموجلوبين وهيماتوكريت
- إعطاء دم أو بلازما ما حسب إرشادات الطبيب
- إعطاء سوائل بالفم
- متابعة وتقدير كمية الدم الخارجة من أنابيب الصدر
- الحفاظ على نسبة الأملاح بالجسم وذلك
* بعمل تحليل صوديوم وبوتاسيوم وكاليسوم
* تعويض الأملاح حسب إرشاد الطبيب
الحفاظ على نشاط الكليتين :
- تقدير كمية البول كل ساعة فى أول 12 ساعة بعد العملية
- كمية البول كل ساعة حوالى 0.5 إلى 2 مل / كجم من وزن الجسم / ساعة
- عمل بولينا وكرياتينين
- إبلاغ الطبيب بأى تغير فى كمية ولون البول
- العناية التمريضية بقسطرة البول
الحفاظ على راحة وطمأنينة المريض :
- إزالة الألم : وذلك بوضع المريض فى وضع مريح بالفراش
- إعطاء مسكنات حسب إرشاد الطبيب
- توفير جو هادئ ونظيف للمريض
- طمأنة المريض على حالته الصحية
العناية بالحالة العصبية :
- تقييم درجة وعى المريض فور خروجه من العمليات
- متابعة حركة العين والأطراف ودرجة الوعى بإستمرار
العناية بالحاله النفسية للمريض :
- وذلك بالسماح لأهل المريض بزيارته
- السماح للمريض بالتحدث والسؤال على حالته وطمأنيته بالإجابه على هذه الأسئلة
تجنب المضاعفات التى يمكن حدوثها بعد العملية :
- مثل حدوث جلطات الساقين وذلك عن طريق تحريك الأطراف بإستمرار
- مثل تجمع الإفرازات بالصدر وذلك عن طريق تشجيع المريض على تمرينات التنفس
- حدوث عدم إنتظام فى ضربات القلب وذلك عن طريق متابعة المونيتور بإستمرار وإعطاء الأدوية فى مواعيدها وعمل تحليل غازات بالدم وصوديوم وبوتاسيوم بإستمرار
- قياس العلامات الحيوية بإستمرار
- تقديم العناية التمريضية بدقة وإبلاغ الطبيب عند حدوث أى تغير فى النسب الطبيعية
العناية بأنبوبة الصدر :
- فور خروج المريض من حجرة العمليات إلى العناية المركزة يجب على ممرضة العناية المركزة
* التأكد من توصيل أنبوبة الصدر بأنبوبة برطمان الصدر
* أن تكون الأنبوبة المتصلة بالمريض تحت مستوى الماء بالبرطمان وذلك حتى لا تسمح بدخول هواء إلى داخل الرئتين (إذا كانت الأنبوبة داخل الغشاء البلورى المحيط بالرئة)
* يجب أن تكون الأنبوبة تحت مستوى الماء بحوالى 2 سم
* متابعة مستوى الدم بإستمرار وتسجيل الكمية أول بأول فى جدول وأبلاغ الطبيب عند توقف نزول الدم
* التأكد من جميع التوصلات وتثبيتها جيداً حتى لا تسمح بتسريب دم أو دخول هواء للمريض
* التأكد من كفاءة أنابيب الصدر حتى لا تتجمع جلطات تؤدى إلى حدوث أنسداد فى الأنابيب وتجميع الإفرازات داخل الصدر
* يجب أن يكون مستوى برطمان الصدر منخفض عن مستوى صدر المريض حتى يسمح بنزول الدم من تجويف الصدر بصورة جيدة
عند نزع أنابيب الصدر يجب على افراد هيئة التمريض تحضير الأدوات اللازمة للطبيب وهى :
• عربة الغيار - مشرط جراحى معقم - جوانتى جراحى معقم
• خيط حرير على إبرة لإحتمال إحتياج مكان النبوبة إلى غرزة أو أكثر
• مساعدة المريض وإعطاءه أرشادات بأخذ نفس عميق أثناء نزع الأنبوبة وإخراج النفس حتى لا يدخل هواء عن طريق الأنبوبة إذا أخذ المريض شهيق أثناء نزع الأنبوبة
• عمل غيار على مكان الأنابيب وغيار على الجروح.
- العنايه التمريضية لمرضي ارتفاع ضغط الدم عالي الخطوره
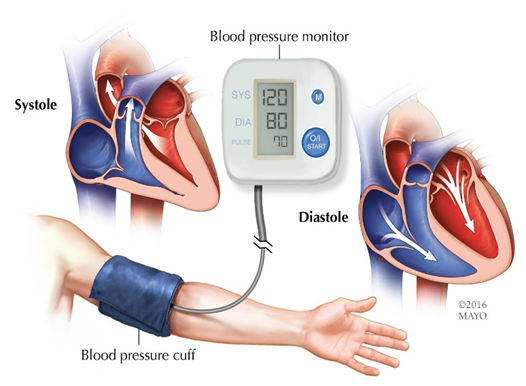
ضغط الدم عالي الخطورة، ويُعرف أيضًا باسم ارتفاع ضغط الدم الخبيث، هو حالة حادة من ارتفاع ضغط الدم التي تتميز بارتفاع شديد في ضغط الدم إلى مستويات خطيرة، وعادة ما يكون ضغط الدم الانقباضي (الرقم العلوي) أعلى من 180 ملم زئبق وضغط الدم الانبساطي (الرقم السفلي) أعلى من 120 ملم زئبق. تعتبر هذه الحالة طارئة وتتطلب تدخلاً طبياً سريعاً لتجنب تلف الأعضاء الحيوية مثل القلب، الدماغ، الكلى، والعينينَ.
يستعمل الجزءُ الوُّدِّي عدَّة وسائل لزيادة ضغط الدَّم بشكل مؤقَّت خلال استجابة المواجهة أو الفرار hypertensive emergency (ردَّة فعل الجسم الفيزيائيَّة تجاه التهديد)
· يقوم الجزءُ الودِّي بتنبيه الغدتين الكظريَّتين لتحرير هرمونات أدرينالين. تُنبِّهُ هذه الهرموناتُ القلبَ لتكون ضرباته أكثرَ سرعةً وقوَّة، ولتضييق معظم الشرينات وتوسيع بعضها.الشريناتُ arterioles التي تتوسَّع هي تلك الموجودة في المناطق التي تحتاج إلى زيادة إمدادات الدَّم (كما هيَ الحال في عضلات الهيكل العظمي - العضلات التي يتحكَّم بها الجهد الواعي العضلات الإراديَّة
· كما يقوم الجزء الودِّي بتنبيه الكُلى لتقليل طرح الصوديوم والماء، وبذلك يزداد حجمُ الدم.يضبطُ الجسمُ حركة الصوديوم داخل وخارج الخلايا تجنُّبًا لتجمُّع كميَّة زائدة من الصوديوم داخل الخلايا؛فقد يُؤدِّي وجود كميات زائدة من الصوديوم داخل الخلايا إلى زيادة حساسيَّة الجسم للتنبُّه بالجزء الودِّي العصبي
· كما تكون استجابة الكلى فوريَّة للتغيّرات الحاصلة في ضغط الدم؛فعندَ ارتفاع ضغط الدم، يزداد طرح الكلى للصوديوم والماء بهدف تقليل حجم الدَّم حتى يعود ضغط الدَّم إلى وضعه الطبيعي.وخلافًا لذلك، فعند انخفاض ضغط الدم، يقلُّ طرح الكلى للصوديوم والماء، بحيث يزداد حجم الدَّم ويعود ضغط الدَّم إلى وضعه الطبيعي.ويمكن للكلى أن تزيدَ من ضغط الدَّم من خلال إفراز إنزيم الرينين، الذي يؤدِّي في نهاية المطاف إلى إنتاج هرمون الأنجيوتنسين 2
يساعد أنجيوتنسين 2 على زيادة ضغط الدَّم من خلال
· التَّسبب في انقباض الشُّرينات
· تنبيه القسم الودّي في الجهاز العصبي اللاإرادي أو المستقلّ
· تنبيه تحرُّر هرمونين آخرين هما ألدوستيرون aldosterone وفازوبريسين vasopressin (يًُسمَّى الهرمون المضَّاد للِّإدرار antidiuretic hormone أيضًا) اللذان يؤديان إلى زيادة احتبِاس الكلى للصوديوم والماء
تقوم الكُلى عادةً بإنتاج المواد التي تُسبِّبُ توسُّع الشُّرينات الموجودة داخلها.ويساعد هذا على تحقيق التوازن بين تأثيرات الهرمونات التي تُسبِّب تقلُّص أو انقباض الشرينات
يختلف ضغطُ الدَّم بشكلٍ طبيعيٍّ خلال حياة الشَّخص؛حيث يكون ضغط الدَّم عند الرُّضَّع والأطفال أدنى بكثير من ضغط الدَّم عند البالغين عادةً.ويزداد ضغط الدَّم مع التقدُّم بالعمر عندَ معظم الناس في الدُّول الصناعيَّة، مثل الولايات المتَّحدة.يزداد الضغط الانقباضي حتى بلوغ الشخص 80 عامًا على الأقلّ، وتحدث زيادة الضغط الانبساطي حتى بلوغ الشخص 55-60 عامًا، ثمَّ يتوقُّف حدوث ارتفاع الضَّغط أو قد ينخفض.ولكن، بالنسبة للأشخاص الذين يعيشون في بعض المناطق التي يكون واردهم من الصوديوم فيها منخفضًا ومستوى النشاط البدني أعلى مما هو عليه الحال في الولايات المتحدة، فلا يزداد ضغط الدم الانقباضي ولا الانبساطي بالتزامن مع التقدم في العمر، ويكون ارتفاع ضغط الدم غير موجود من الناحية العملية.
أعراض ارتفاع ضغط الدم
لا يُؤدي ارتفاعُ ضغط الدَّم عند معظم الأشخاص إلى ظهور أعراض، برغم الظهور المتزامن لأعراضٍ معيَّنةٍ معروفة ولكنَّها تُعزى بالخطأ إلى ارتفاع ضغط الدَّم (مثل الصُّداع والرُّعاف (نزف من الأنف) والشعور بالدَّوخة والإرهاق وتورُّد الوجه).قد تظهر هذه الأعراضُ عند الذين يعانون من ارتفاع ضغط الدَّم، لكنَّ هذه الأعراضَ قد تظهر عند الذين يكون ضغط دمهم طبيعيًّا في بعض الأحيان
ولكن، في بعض الحالات عندما يكون ارتفاع ضغط الدم شديدًا (الذي يكون فيه ضغط الدم الانقباضي ≥ 180 ملم زئبقي و/أو ضغط الدم الانبساطي ≥ 120 ملم زئبقي) ولم يتم علاجه، فقد يؤدي إلى أعراض ناجمة عن ضرر في الدماغ، والعينين، والقلب، والكلى.يعاني الأشخاص الذين يصابون بمثل هذه الأعراض ولديهم ارتفاع شديد في ضغط الدم من ارتفاع ضغط دم إسعافي ويحتاجون إلى العلاج بشكل طارئ.يمكن أن تشتمل الأَعرَاض على الغثيان، والقيء، وضيق التنفس، والتململ، والصداع أو التعب غير الاعتياديين أو غير المفسرَين.يمكن لارتفاعُ ضغط الدَّم الشديد أن يسبب تورُّمًا في الدماغ في بعض الأحيان، ممَّا يؤدِّي إلى الغثيان والتقيّؤ وتفاقم الصُّداع والنُّعاس والتَّخليط الذهنِي والاختِلاجَات والوسن، وحتى الغيبوبة.ويُطلَق على هذه الحالة اسم الاعتِلاَل الدِّماغِيّ بارتِفاعِ ضَغطِ الدَّم hypertensive encephalopathy
يزيد ارتفاع ضغط الدَّم الشديد من عبء عمل القلب، وقد يُسبِّبُ ألمًا في الصدر أو ضيقًا في النَّفس.يُؤدِّي الارتفاع الشديد في ضغط الدَّم إلى تمزُّق الشريان الكبير الذي يحمل الدَّم الخارج من القلب (الشريان الأبهر)، ممَّا يسبِّب ألمًا في الصدر أو البَطن.
أمَّا إذا كان ارتفاعُ ضغط الدَّم ناجمًا عن الإصابة بورم القواتم، فقد تنطوي الأعراض على الشُّعور بالصُّدَاعٍ الشديد والقلق والشُّعور بمعدَّل ضربات القلب السريع أو باضطراب نَظم القلب (خفقان القلب) والتَّعرُّق المُفرِط والرُّعاش والشحوب.تنجم هذه الأَعرَاضُ عن وجود مستوياتٍ مرتفعةٍ من هرموني الإيبنفيرين والنورإيبنفيرين اللذين يُنتجهما ورمُ القواتم
يمكن أن يؤدّي ارتفاعُ ضغط الدَّم لمدة طويلة إلى تضرُّر القلب والأوعية الدموية وزيادة خطر حدوث
· الخرف الوعائي Vascular dementia
يؤدي استمرار ارتفاع ضغط الدَّم لمدَّة طويلة إلى تضخُّم القلب وزيادة سماكة جدرانه نظرًا لاضِّطراره للعمل بقوّة لضخِّ الدَّم.وتكون الجدران المتسمّكة أكثرَ صلابةً من المعتاد.وهكذا، فإنَّ حُجُرات القلب لا تتوسَّع بشكلٍ طبيعيٍّ ويَصعُبُ ملؤها بالدم، مما يزيد من عبء عمل القلب.قد تؤدِّي هذه التغيُّراتُ في القلب إلى اضطرابٍ في نَظمه أو فشله
يُسبِّبُ ارتفاعُ ضغط الدَّم زيادةً في سماكة جدران الأوعية الدموية ويجعلها أكثرَ عُرضةً لتصبح قاسيةً نتيجة حدوث تصلُّبٍ في الشرايين (التَّصلُّب العصيدي atherosclerosis).ويكون المرضى الذين يعانون من زيادةٍ في سماكة جدران الأوعية الدموية ومن تصلُّب الشرايين مُعرَّضين لخطرٍ أكبر للإصابة بالسكتات الدماغيَّة والنوبات القلبيَّة والخرف الوعائي والفشل الكلوي.تُعَدُّ السَّكتة الدِّماغية والنوبات القلبية من الأمراض القلبيَّة الوعائيَّة العصيديَّة (ASCVD)
علاج ارتفاع ضغط الدَّم
· النِّظام الغذائي وممارسة الرياضة
· أدويةً لخفض ضغط الدم
لا يمكن الشفاء من ارتفاع ضغط الدَّم الأساسي، ولكن يمكن ضبطه لمنع حدوث مُضَاعَفات.ينبغي على جميع الذين يعانون من ارتفاع ضغط الدم أو يمرُّون في أيِّ مرحلة من مراحله أن يُغيِّروا نمط حياتهم.يعتمد قرارُ وصف الأدوية على مستوى ضغط الدَّم الفعلي، وما إذا كان الأشخاص يُعانون من مرض قلبي وعائي عصيدي (ASCVD)، أو لديهم نسبة خطر للإصابة بهذا المرض خلال 10 سنوات التَّالية تزيد على 10%
يوصي الأطباءُ مرضاهم الذين يعانون من ارتفاع ضغط الدَّم في كثيرٍ من الأحيان بمراقبة ضغط دمهم في المنزل؛فقد تساعد المراقبة الذاتيَّة على تحفيز الأشخاص على اتِّباع توصيات الطبيب المُتعلِّقة بالعلاج
أهدافُ المعالجة
يهدف العلاج الخافض للضغط إلى إنقاصه إلى ما دون 130 / 80 ملم زئبقي عندَ معظم الأشخاص؛ولكن، إذا أدَّى خفض ضغط الدَّم إلى أقل من 130 / 80 ملم زئبقي إلى حدوثَ أعراض، مثل الإغماء أو خفَّة الرأس أو فقد الذَّاكرة أو الدَّوخة؛ فقد يُوصي الأطبَّاء بجعل ضغط الدَّم أعلى من ذلك على ألَّا يتجاوز 140/90.أمَّا بالنسبة لبعض الأشخاص المُعرَّضين لخطر شديدٍ للإصابة بمرضٍ قلبيٍّ، فينبغي خفض ضغطهم الانقباضي إلى الحَدِّ المناسب
تغييراتُ نمط الحياة
تُعد التغييرات في نمط الحياة هامة لجميع الأشخاص الذين يعانون من ارتفاع ضغط الدم
يُنصَح الأشخاص الذين يُعانون من زيادة الوزن مع ارتفاع ضغط الدَّم بإنقاص أوزانهم.فقد تؤدي خسارة 4,5 كغ فقط إلى خفض الضَّغط.ومن الضروري بالنسبة المصابين بالسِّمنة، أو داء السُّكري، أو ارتفاع مستويات الكوليسترول في الدَّم أن يُجروا تغييراتٍ في نظامهم الغذائي (بحيث يُصبحَ غنيًّا بالفواكه والخضراوات ومشتقَّات الألبان القليلة الدسم، مع خفض محتواه من الدُّهون المُشبعة والإجمالية)، وذلك لخفض خطر الأمراض القلبيَّة أو الوعائيَّة
ينبغي على المرضى الذين يدخنون التوقف عن التدخين
قد يؤدِّي الحد من تناول الكحول والصوديوم ( مع الحفاظ على كمية كافية من الكالسيوم والمغنيزيوم والبوتاسيوم) إلى جعل العلاج الدَّوائي لارتفاع ضغط الدَّم غيرَ ضروري.حيث يجب ألا تزيد الكميَّة المُستَهلكة من الكحول يوميًّا عن مشروبين (24 أونصة [ما يعادل 1 ليترٍ تقريبًا]) من البيرة أو حَوالى 8 أونصات (240 مل) من النبيذ، أو حَوالى 2 أونصة (60 مل) من الويسكي (أو سواها من الخمور) عند الرجال، و نصف تلك الكميَّات عند النساء.ومن الأفضل تقليل الوارد اليومي من الصوديوم إلى أقل من 1500 ملليغرام، أو أقل من 3.75 غرام من كلوريد الصوديوم (الملح)
ومن المفيد القيام بالتمارين الهوائية المتوسِّطة الشِّدَّة.وليس من الضَّروري تقييد النشاط البدني للمصابين بارتفاع الضغط الأساسي ما دام ضغطُ دمهم مضبوطًا.تساعد الممارسة المنتظمة للتمارين الرياضية على خفض ضغط الدَّم والوزن، وتحسِّنُ وظيفة القلب والصحَّة العامة
ينبغي أن يحصل الأشخاص على قسطٍ كافٍ من النوم.يمكن للنوم لأكثر من 6 ساعات في الليلة الواحدة أن يساعد الأشخاص على ضبط ضغط الدم لديهم
- المراجع
