دليل الرعايه التمريضية لمرضي الجهاز التنفسي بوحده الرعايه المركزه
| Site: | EHC | Egyptian Health Council |
| Course: | دلائل الاجراءات التمريضية لوحدة الرعاية المركزة |
| Book: | دليل الرعايه التمريضية لمرضي الجهاز التنفسي بوحده الرعايه المركزه |
| Printed by: | Guest user |
| Date: | Tuesday, 5 May 2026, 11:39 PM |
Description
"last update: 21 January 2025" تحميل الدليل
Table of contents
- - اعداد
- - تشريح الجهاز التنفسى
- - العناية التمريضية لمريض النزلة الشعبية
- - العناية التمريضية لمريض الأزمات التنفسيه
- - العناية التمريضية لمريض على جهاز التنفس الصناعى
- - العناية التمريضية لحالات الالتهاب الرئوي
- - العناية التمريضيه لحالات الدم في التجويف الصدرى
- - العناية التمريضيه لحالات فتح الصدر (CHEST TUBE
- - الايكمو ECMO الاكسجة الغشائية خارج الجسم
- - المراجع
- اعداد
تحت اشراف
- أ.د/ محمد لطيف الرئيس التنفيذي للمجلس الصحي المصري - د/ كوثر محمود نقيب عام التمريض المصري – عضو مجلس الشيوخ
تمت المراجعة
- أ.د/ شريف وديع ناشد مستشار وزير الصحة للطوارئ والرعاية العاجلة
|
م |
الاسم |
الوظيفة |
|
1 |
أ.د/ امل احمد خليل مرسي |
نائب رئيس الجامعة لشئون التعليم والطلاب – جامعة بورسعيد |
|
2 |
أ.د / عفاف عبد العزيز عبد العزيز بصل |
عميد كلية التمريض –استاذ تمريض باطنه وجراحي جامعة طنطا |
|
3 |
أ.د/ زينب حسين على محمد سعد |
وكيل الكلية لشئون البيئة وخدمة المجتمع – كلية التمريض – جامعه حلوان |
|
4 |
أ.د/ امل سعيد طه رفاعي |
أستاذ ورئيس قسم التمريض الباطني الجراحي – جامعة بنها |
|
5 |
أ.د /حنان احمد السباعي على |
استاذ التمريض التمريض الباطني الجراحي- كلية التمريض – جامعة القاهرة |
|
6 |
د نيفين عبدربه النبي محمد عبد النبي |
رئيس الإدارة المركزية ندباَ –وزاره الصحة |
|
7 |
د /مايسة حسني احمد تمام |
مدير عام للإدارة ندباَ – وزاره الصحة |
|
8 |
د/ نانسي علاء الدين عبد الباسط على |
المشرف على التعليم الفني- الهيئة العامة للرعاية الصحية |
|
9 |
د /شيرين محمد محمد سعدالدين |
المشرف على تطوير الخدمات التمريضية –الهيئة العامة للرعاية الصحية |
|
10 |
أ.م.د/ هبة محمود محمد |
أستاذ مساعد تمريض صحة الام وحديثي الولادة –كلية التمريض - جامعة عين شمس |
|
المشاركين |
||
|
11 |
د/ صباح نجاح حسن |
أستاذ مساعد تمريض الباطني الجراحي كلية تمريض- جامعة حلوان |
|
12 |
/أعبد القادر السيد محمود |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
13 |
أأ/حمد مصطفي عبد الحكيم |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
14 |
أ/ مروة محمد حسن يوسف |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
15 |
أ /سمر مجدي الحسانين |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
16 |
د/ سعاد السيد يونس |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
- تشريح الجهاز التنفسى
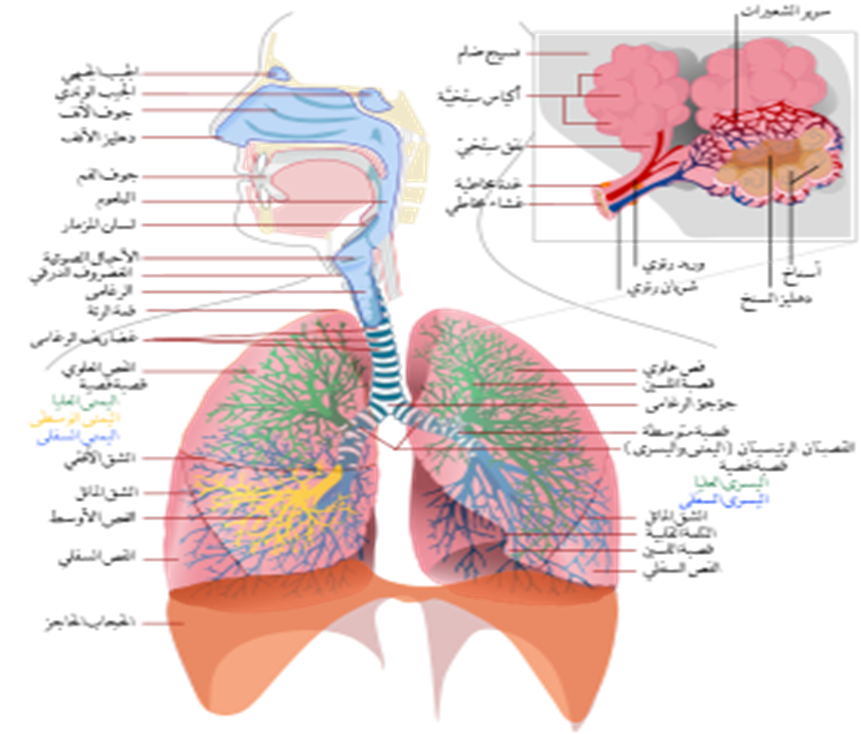
صوره رقم (1) تشريح الجهاز التنفسي
فيديو يوضح تشريح الجهاز التنفسي وكيفيه عمل الجهاز التنفسي
الجهاز التنفسى من أهم أعضاء الجسم وهو مسئول عن نقل الأكسجين من الجو (الهواء الجوى) إلى الدم ثم ينتقل من الدم إلى باق أجزاء الجسم ويمر الهواء من الجو إلى الجهاز التنفسى وتحدث هذة العملية نتيجة لأنخفاض الضغط داخل الصدر عن الضغط الجوى وبذلك تحدث عملية الشهيق ويحدث الزفير نتيجة لأرتفاع الضغط داخل القفص الصدرى عن الضغط الجوى مما يسمح بمرور ابهواء من داخل القفص الصدرى إلى الجو وأثناء هذه المرحلة تحدث عملية تبادل الغازات وأنتقال الأكسجين من الجو إلى الحويصلات الهوائية ثم منها إلى الدم ثم يوزع على جميع خلايا الجسم.
يتكون الجهاز التنفسى من :
1- التجويف الأنفى :
أول جزء من الجهاز التنفسى وهو يسمح بمرور الهواء وتنقيته وترطيبه قبل دخوله إلى الرئتين وتتم التنقية عن طريق شعر قصير موجود بتجويف الأنف وتتم التدفئة عن طريق شعيرات دمويه موجودة بتجويف الأنف ويتم ترطيب الهواء عن طريق الغشاء المخاطى المبطن للأنف كما يحتوي على ميكروبات طبيعية تساعد في حماية الجسم من الامراض التنفسية.
2- البلعوم :
وهو تجويف مشترك بين الجهاز التنفسى والجهاز الهضمى من خلاله يمر الهواء من الأنف إلى الحنجرة كما يلعب البلعوم دو ًرا حيويًا في منع دخول الطعام إلى الجهاز التنفسي أثناء البلع. .
3- الحنجرة :
وهو العضو المسئول عن الكلام وهويسمح بمرور الهواء من البلعوم إلى القصبة الهوائية - يحمى الجهاز التنفسى السفلى من الأجسام الغريبة وتسهل حدوث السعال كما ان لها دورا في منع التلوث عن طريق السعال، والتصوير الصوتي للحنجرة أصبح أداة مهمة في تشخيص مشاكل التنفس. .
4- القصبة الهوائية :
عبارة عن أنبوبة طولها 11سم وتتكون من حوالى 16 غضروف مبطنة بغشاء يعمل على تدفئة الهواء ويمر الهواء من خلالها إلى الشعب الهوائية بعد تدفئتة وترطيبه .
5- الشعب الهوائية :
تقع فى نهاية القصبة الهوائية وتنقسم إلى شعبيتن :
أ- الشعبة الهوائية اليمينية :
أقصر وأعرض وعمودية فى الوضع عن الشعبة الهوائية واليسارية
ب- الشعبة الهوائية اليسارية :
أطول واضيق وأفقية عن الشعب الهوائية اليمينية وذلك فأن الأجسام الغريبة من السهل دخولها إلى الرئة اليمنى عن اليسرى كما تنقسم كل شعبة هوائية إلى شعيبات هوائية اصغر .
6- الحويصلات الهوائية :
وهى أكياس منتظمة ممتلئة بالهواء موجودة فى نهاية الشعيبات الهوائية وهذه الحويصلات الهوائية مبطنة من الخارج بشعيرات دموية لتبادل الغازات .
7- الرئتين :
وهى تركيبة مطاطية تقع فى تجويف الصدر وهى تنقسم إلى رئة يمنى ويسرى
أ- الرئة اليسرى : تتكون من فصين
ب- الرئة اليمنى : تتكون من ثلاث فصوص وهى أوسع وأقصر من الرئة اليسرى كل فص من الرئة يحتوى على عدد كبير من الجيرات الصغيرة التى تحتوى على الحويصلات الهوائية
8- الغشاء البلورى:
غشاء يغطى الرئتين وهو طبقتين وبينهما فراغ يحتوى على كمية صغيرة يعمل على مرونة السطح الخارجى للرئتين لتسهيل حركتها أثناء التنفس .
أهمية الأكسجين وكيفية أنتقاله إلى الحويصلات الهوائية :
تحتاج خلايا الجسم إلى طاقة وهى تنتج عن عملية التمثيل الغذائى نتيجة لأحتراق الدهون والعناصر الغذائية وهذه العملية تحتاج لوجود الأكسجين الذى يصل إلى الجسم عن طريق التنفس. ونتيجة هذه الأكسدة يخرج ثانى أكسيد الكربون ويتخلص منه الجسم عن طريق التنفس أثناء عملية التنفس يمر الهواء بالجهاز التنفسى العلوى حتى يصل إلى الحويصلات الهوزائية حيث تمتلىء بالهواء وتتم عملية تبادل الغازات بين الحويصلات الهوائية والشغيرات الدموية المحيطة بها حيث يكون الأكسجين داخل الحويصلات الهوائية تركيزة أكبر من الأكسجين الموجود داخل الدم بالشعيرات الهوائية فيتم أنتقال الأكسجين من المكان الأكثر تركيزا وهو (الحويصلات) إلى الأقل تركيزا وهى ( الشعيرات الهوائية) ويحدث العكس لثانى أكسيد الكربون حيث أن تركيزة داخل الحويصلات يكون أقل من داخل الشعيرات الدموية فيتم أنتقال ثانى أكسيد الكربون من الشعيرات الدموية إلى الحويصلات الهوائية ويخرج ثانى أكسيد الكربون الزائد عن طريق الزفير وبذلك ينتقل الأكسجين إلى الدم ثم يوزع على جميع خلايا الجسموبذلك تتم عملية تبادل الغازات بين الحويصلات الهوائية والشعيرات الدموية ثم بين الشعيرات الدموية وخلايا الجسم من خلال عملية التنفس .
تقييم تمريضى لمرضى الجهاز التنفسى :
هناك عدة مشاكل مختلفة تؤثر على كمية الهواء الداخل أو الخارج من الحويصلات الهوائية مما يؤثر على عملية أمتصاص الغازات بالرئة والأضطرابات الحادة والمزمنة للجهاز التنفسى ونسبة مرتفعة من الأمراض التى تصيب الجهاز التنفسى معدية .
الأعراض و العلامات التى تشير إلى أمراض الجهاز التنفسى :
1- السعال : هو عرض شائع ألمراض الجهاز التنفسي، ويحدث نتيجة لتحفيز الممرات الهوائية بسبب وجود أجسام غريبة أو إفرازات ويكون أما :
* جاف : - يشير إلى تهيج الغشاء المخاطي للشعب الهوائية دون إفرازات(
* مصحوب بمخاط : فيدل ذلك على وجود إفرازات غزيرة بالشغب ويمكن أن يكون ذلك نتيجة عدوى بكتيرية أو فيروسية بالجهاز التنفسى .
2- البصاق : حيث يفرز المخاط كمية كبيرة ويحدث تهيج للممرات الهوائية مع تغير لونه ومكوناته فى حالات أمراض الجهاز التنفسى .
3- بصاق به دم : يحدث فى حالات الألتهابات الشعبية المزمنة والحادة وفى حالات الجلطة الرئوية - الأورام الشعبية - الدرن الرئوى - ضيق الصمام المترالى .
4- ألم فى الصدر : فى هذه الحالة يشعر المريض بألم شديد فى صدره وخصوصا مع الشهيق مما يجعل تنفس المريض سطحيا ويشعر المريض بألم على هيئة وخز أو طعن أو تمزق وأحيانا يوصفه بأنه قطعى ويكون أما تحت الأبط أو تحت الثدى - الظهر - القفص الصدرى .
5- ضيق فى التنفس : ويحدث صعوبه فى التنفس مما تؤثر الحالة العامة للمريض ونومه وجلوسه بالفراش وهى تحدث فى الحالات الشديدة وتحدث نتيجة وجود ألتهابات بالرئة أو تقلص بالشعب الهوائية كما يرجع الصعوبة فى التنفس إلى أمراض أخرى بالقلب
أهم الأحتياجات التمريضية لمرضى الجهاز التنفسى :
يحتاج مريض الجهاز التنفسى إلى الملاحظة مستمرة وعند وجود أى علامات غير طبيعية يبلغ الطبيب فورا.
يشمل ذلك متابعة العلامات الحيوية مثل معدل التنفس، معدل ضربات القلب، ضغط الدم، ودرجة الأكسجين في الدم.
الإحتياجات التمريضية تتضمن :
1. الراحة التامة للمريض بالفراش ووضعه على جهاز المونيتور لمتابعة رسم القلب وعدد نبضات القلب وحدوث أى تغير بها.
2. وضع المريض على ماسك أكسجين على معدل حسب أوامر الطبيب
3. ملاحظة سرعة التنفس وعمقه ( إذا كان صعوبة فى التنفس- سرغة فى التنفس-صعوبة فى التنفس)
4. ملاحظة لون المريض مثل حدوث زرقة الجسم والشفتين
5. ملاحظة حدوث سعال أوبصاق وملاحظة لونه وكميته ومحتوياته إذا كان مصحو بدم أو لا.
6. ملاحظة درجة حرارة الجسم لاحتمال وجود عدوى بالجهاز التنفسى.
7. عمل مزرعة بصاق إذا كان لونه غير طبيعى أو به رائحة كريهة.
8. مساعدة المريض على إخراج الأفرازات من الرئتين وذلك بعمل تمرينات التنفس وخصوصا بعد العمليات الجراحية بالصدر والقلب أو بعد فترة طويلة من التخدير.
9. أعطاء المريض العلاج حسب إرشادات الطبيب.
10. اعطاء المريض سوائل دافئة وغذاء ( حسب أوامر الطبيب) مع الأهتمام بتوازن السوائل..
11. حماية المريض من التعرض للعدوى وذلك عن طريق وضع منديل على فم المريض أثناء السعال ووضع المخلفات فى وعاء مغلق لمنع أنتشار العدوى.
12. فى حالة المرضى الموصوعين على جهاز التنفس الصناعى أو المريض فاقد الوعى يتم عمل تشفيط من الأنبوبة القصبة الهوائية وعمل تمرينات الصدر بإستمرار.
13. عمل تحليل غازات بالدم حسب أوامر الطبيب.
14. يبلغ الطبيب عند حدوث أى تغير فى حالة المريض
15. توفير الراحة الجسمانية والنفسية للمريض
16. توفير الجو الهادئ للمريض مع تقليل إزعاج المريض بالأنشطة التمريضية - العناية بالفم بإستمرار.
17. فى حالة المرضى الموضوعين على جهاز التنفس الصناعى يجب تطبيق اإلجراءات الوقائية المخصصة VAP) (bundle وتشمل :-
- رفع رأس السرير بزاوية تتراوح بين °19 و °.33
- إيقاف المهدئات يوميًا لفترة قصيرة )"إجازة المهدئات
- وإجراء تقييم لالستعداد لفصل المريض عن جهاز التنفس.
- الوقاية من مرض القرحة الهضمية.
- الوقاية من تخثر الاورده العميقة.
- العناية اليومية بالفم باستخدام الكلورهيكسيدين
- العناية التمريضية لمريض النزلة الشعبية
هى عملية إلتهاب مزمن للأغشية المخاطية للشعب الهوائية نتيجة الأصابة بألتهابات لمدة طويلة أو تكرار حدوث الألتهابات نتيجة التدخين أو تلوث الجو أو كثرة التعرض للأتربة .
الأعراض :
- ضيق فى التنفس
- تزيق بالصدر مع التنفس
- سعال مستمر
- أفرازات ( بلغم )
- عدم أرتياح المريض وتهيج مستمر
دور افراد هيئة التمريض :
- ملاحظة العلامات الحيوية
- وضع المريض فى وضع مريح بالفراش )وضع المريض في وضعية نصف الجلوس أو وضعية مائلة بزاوية 33 درجة لتحسين التنفس وتخفيف الضغط على الرئتين(.
- أستخدام الأكسجين
- ملاحظة تنفس المريض ولونه
- ملاحظة الأفرازات ( لونها ، كميتها ، رائحتها )
- اعطاء أرشادات للمريض عن تمرينات التنفس
- تشجيع الأقلاع عن التدخين
- تحفيز شرب السوائل
- متابعة خطة العلاج بالتنسيق مع الطبيب واختصاصي العالج التنفسي
- العناية التمريضية لمريض الأزمات التنفسيه
التعريف :
هي حالة يحدث فيها ضيق في المجري التنفسي نتيجة الالتهاب وزيادة كمية المخاط نتيجة لعامل أو أكثر وذلك لوضع نظام لتعليم التمريض كيفية التعامل مع مرضى الأزمات التنفسية و تقديم الرعاية المناسبة له حسب درجة خطورة الحالة والإقلال من المضاعفات.
الأسباب :
- الفيروسات التنفسية تعتبر السبب الرئيسي لأكثر من %89 من الازمات التنفسية، وتشكل نسبة كبيرة من حالات الأطفال
- التعرض لمحفزات الحساسية، مثل غبار الطلع، العفن، الدخان، أو الملوثات البيئية.
- التهابات الجهاز التنفسي المزمنة.
الأعراض :
· ضيق بالتنفس مع حدوث تزيق بالصدر .
· تغير لون المريض .
· فترة الزفير تكون طويلة نتيجة لوجود أفرازات بالشعب وضيق بها .
· شحوب بالوجه .
· سرعة النبض .
· سعال مع بلغم يمكن أن يكون به دم .
الأشخاص الأكثر عرضة :
المرضي الذين يعانون من الأكزيما وحالات الحساسية الأخرى.
الخطوات :
· توفير الراحة التامة للمريض بالفراش.
· ملاحظة إذا كان المريض يعانى من صعوبه فى التنفس مع حدوث أى تزييق بالصدر.
· ملاحظة لون المريض (الشفاه – الأظافر)
· إعطاء المريض أكسجين حسب تعليمات الطبيب.
· إعطاء العلاج المناسب حسب إرشادات الطبيب.
· إعطاء جلسات (Nebulizer) حسب إرشادات الطبيب.
· ملاحظة العلامات الحيوية.
· ملاحظة البصاق ( لون - كمية - رائحة ).
· عمل تحليل غازات بالدم حسب تعليمات الطبيب.
· تقديم تعليمات حول كيفية تجنب المحفزات التي يمكن أن تؤدي إلى أزمة تنفسية، مثل الأبتعاد عن الملوثات البيئية والمحافظة على بيئة نظيفة خالية من مسببات الحساسية.
· العمل بشكل وثيق مع أطباء الرئة وأخصائيي العلاج التنفسي لتقديم الرعاية الشاملة.
· تحفيز المريض على شرب السوائل للمساعدة في تخفيف الأفرازات المخاطية.
· توفير الجو الهادىء للمريض.
- العناية التمريضية لمريض على جهاز التنفس الصناعى
فيديو يوضح العنايه التمريضيه لمريض علي جهاز التنفس الصناعي
هو طريق للتنفس أو المساعدة فى عملية التنفس بإستخدام جهاز صناعى يستخدم للتنفس عندما يكون المريض غير قادر على التنفس بالقدر الكافى لعملية تبادل الغازات الكافية لإحتياج الجسم والأنسجة أو عندما يكون المريض غير قادر تماماً على أخذ النفس وهذا يرجع إلى عدة اسباب
دواعى إستخدام جهاز التنفس الصناعى :
· عندما يكون التنفس اللإرادى لمريض غير كافى لبقاء الخلايا والأنسجة حيه عن طريق إمدادها بالقدر الكافى من الأكسجين عندما يكون المريض غير قادر على التنفس
· عندما يكون المريض غير قادر على التنفس
· عندما يكون تنفس المريض غير كافى حيث يؤدى إلى حدوث خلل فى نشاط الخلايا العصبية والوظائف الحيوية لجسم المريض أو لأنه عدم إنتظام النفس يؤدى إلى تقليل نسبة الأكسجين بالدم تؤدى إلى حرمان الأنسجة والأعضاء من الأكسجين تؤدى إلى ضمور وفشل الأعضاء
· فى حالات العمليات التى تستدعى أخذ المريض للتخدير – أدوية تؤدى إلى إرتخاء العضلات
· الأصابات الخطيرة في الرأس أو الصدر التي تؤثر على قدرة الجهاز التنفسي على العمل بشكل صحيح.
· التسمم ببعض المواد الكيميائية أو األدوية التي تثبط الجهاز التنفسي، مما يتطلب مساعدة ميكانيكية للتنفس.
· تفاقم الأمراض المزمنة مثل مرض االنسداد الرئوي المزمن (COPD(أو الربو الشديد.
· القصور التنفسي الحاد(Failure Respiratory Acute(
الحالات التى تحتاج إلى التنفس الصناعى:
وهى تنقسم إلى قسمين :
أ ) تنفس صناعى علاجى ب) تنفس صناعى إجبارى
أ) التنفس الصناعى العلاجى Therapeutic Ventilation :
1- فى حالات فقد الوعى – وإنعاش القلب والصدر CPR
2- فى حالات الصدمات لتوقف التنفس والقلب
3- فى علاج عدم المقدرة على التنفس مثل حالات أمراض الجهاز العضلى العصبى مثل حالات الوهن العضلى
4- فى حالات حدوث خلل فى الجهاز العصبى وذلك من تأثير مركز التنفس بالمخ
5- فى حالات الإصابات التى تنتج عنها إصابة بالعمود الفقرى
6- فى حالات أمراض الجهاز التنفسى التى تؤدى إلى نقص الأكسجين (كما فى الأزمات الصدرية)
7- حالات الفشل التنفسي الحاد Respiratory Acute( Failure) –
8- حالات التسمم الحاد
9- حالات السكتة الدماغية الكبيرة
10- حالات العنايه المركزه الشديدة:العنايه المركزه التي تشمل مجرى الهواء
ب ) التنفس الصناعى الإجبارى :
1- بعد بعض العمليات الجراحية مثل عمليات القلب المفتوح – والعمليات التى تحتاج إلى تخدير لفترة طويلة
2- المرضى الذين يعانون من أمراض فى الصدر مزمنة قبل العملية
3- فى حالات إصابات الرأس وذلك لتأثير مركز التنفس فى المخ
4- في حالات الجراحات التي تشمل الصدر أو البطن العلوي
5- في حالات الوذمة الرئوية الحادة
6- في حالات التهوية الوقائية: في المرضي الذين يتوقع انهم قد يتعرضون لمشاكل تنفسية بعد الجراحة، مثل المرضي الذين يعانون من البدانة المفرطة أو أولئك الذين يعانون من مشاكل تنفسية مزمنة.
مؤشرات وضع المريض على جهاز التنفس الصناعى
|
المؤشر |
المعدل الغير طبيعى |
المعدل الطبيعى |
|
عدد مرات التنفس |
أكبر من 35 نفس / دقيقة |
10-12 نفس / دقيقة |
|
حجم الهواء فى التنفس الواحد |
أقل من 5مل / كمج من وزن الجسم |
5-7 مل/كجم من وزن الجسم |
|
أقصى قوة للشهيق |
أقل من 25 سم ماء |
75 – 100 سم ماء |
|
نسبة الأكسجين فى تحليل الغازات بالدم |
أقل من60 مم زئبق عند وضع المريض على أكسجين 60% |
75 – 100 مم زئبق على الهواء |
|
نسبة ثانى أكسيد الكربون |
أكبر من 60 مم زئبق |
35-45 مم زئبق |
مع وجود بعض المؤشرات ( زرقة – عرق غزير- انخفاض الوعي او الغيبوبه–الوعي glass coma scale ≥ 8 – تنفس سطحى وسريع - صعوبه في حمايه مجري الهواء مثل المرضي الذين يعانون من فقدان منعكسات السعال او البلع – اضطراب التوازن الحمضي القلوي Acid-Base Imbalance ) ) ويتم تقييمها عن طريق الطبيب .
الطرق المختلفة لإستخدام جهاز التنفس الصناعى :
فيديو يوضح طريقه طرق استخدام الجهاز التنفس الصناعي
https://youtu.be/Re1Pw0XJj8c?si=59VFjQtcY8GJcd6M
أ ) التنفس الصناعى الإجبارى المستمر CMV
وعن طريقه يعطى الجهاز المريض عدد مرات تنفس وحجم من الهواء محدد على الجهاز ويتم ضبطه بواسطة الطبيب وفى هذه الحالة لا يأخذ المريض أى نفس بنفسه وإنما يعتمد على الجهاز فقط
إستخدامات هذه الطريقة :
تستخدم للمرضى المصابين بإصابات بالرأس حيث أن التنفس اللإرادى سوف يؤدى إلى إرتفاع فى الضغط داخل المخ
أثناء العمليات الجراحية وذلك لإعطاء المريض أدوية مخدرة ترخى العضلات
فى حالة إستخدام أدوية مخدرة – أو أدوية تسبب إرتخاء فى العضلات وخصوصاً فور وضع المريض على جهاز التنفس الصناعى
ب ) التنفس المتوافق بين الجهاز والمريض SIMV :
وهى الطريقة لإمداد المريض بعدد مرات من التنفس – بحجم من الهواء محدد على الجهاز ولكن الجهاز يعطى فرصة للمريض لأخذ نفس بنفسه
إستخداماتها :
تستخدم كطريقة لبدء فصل المريض من جهاز التنفس الصناعى
تستخدم فى الحالات التى تستطيع أن تبدأ أخذ نفس بنفسها
ج ) التنفس عن طريق إعطاء هواء بضغط CPAP
وهى طريقة لإمداد المريض بهواء تحت ضغط معين أثناء عملية التنفس مع السماح ببعض الهواء بالبقاء داخل الحويصلات الهوائية بالرئة مما يساعد على عملية تبادل الغازات وزيادة كفاءة الرئتين
إستخداماتها :
تستخدم كطريقة لفصل المريض من جهاز التنفس الصناعى
تستخدم للمريض القادر على أخذ النفس إرادياً ولكن يحتاج إلى مساعدة بإمداده هواء مضغوط
د) التنفس الصناعي المساعد ACV
هذا الوضع يقدم أنفا ًسا محددة من قبل الجهاز ولكن يسمح للمريض بالبدء في نفس التنفس بنفسه. إذا لم يبدأ المريض الشهيق خالل فترة زمنية محددة، فإن الجهاز سيقدم النفس تلقائيًا.
استخداماتها:
في حالات الفشل التنفسي الحاد :حيث يحتاج المريض إلى دعم كامل مع السماح ببعض التحكم الشخصي في التنفس
أثناء الأنتقال إلى وضع تنفس أكثر استقلاليه .
هـ) التهوية المساعدة بالضغط PSV
يقدم الجهاز دع ًما للضغط أثناء عملية الشهيق فقط، مما يساعد في تقليل جهد التنفس لدى المريض. يتم تحديد مستوى الدعم من قبل الطبيب بناءا على احتياجات المريض.
استخداماتها:
- المساعدة في فطام المريض عن جهاز التنفس الصناعي : خاصة عندما يكون المريض قادًرا على التنفس ولكن يحتاج إلى تقليل جهد التنفس .
- الحالات التي تحتاج إلى تقليل جهد التنفس بدون التحكم الكامل في التنفس.
العناية التمريضية بالمرضى على جهاز التنفس الصناعى :
دور افراد هيئة التمريض قبل وضع المريض على جهاز التنفس الصناعى
1- تحضير جهاز التنفس الصناعى والتأكد من كل التوصيلات وكفاءتها وإختبار الجهاز والتأكد من كفاءته
2- توصيل الجهاز بالكهرباء / ومصدر الأكسجين والهواء
3- ملئ المرطب بالماء إلى امستوى المناسب
4- تحضير انبوبة قصبة هوائية ( مقاسات مختلفة ) + منظار حنجرى KY / جيل / سرنجة فارغة / ماجيل / ممر هوائى + سماعة طبيب / أنبوياج + ماسك + مصدر أكسجين ( مركزى / إسطوانات ) /جهاز تشفيط + 3 قسطرة تشفيط ( للفم والأنبوبة الحنجرية ) / ماء معقم لشطف انبوبة التشفيط / ربا- شاش + بلاستر / أنبوبة معدية – جوانتى معقم – جوانتى نظيف
5- تجهيز الأدوية حسب رأى الطبيب
دور افراد هيئة التمريض عند وضع المريض على جهاز التنفس الصناعى :
1- ملاحظة العلامات الحيوية للمريض وملاحظة المونيتور لأى تغير فى ضربات القلب (عددها أو شكلها )
2- ملاحظة لون المريض – ملاحظة أى زرقة أو تغير لون المريض
3- ملاحظة كمية الهواء الداخل لصدر المريض وذلك بإستخدام سماعة الطبيب
4- ملاحظة جهاز التنفس الصناعى للأتى :
كمية الهواء الداخل للمريض فى كل نفس Tidal Volum وهى من 5-7 مل / كجم من وزن الجسم
معدل التنفس = 10 – 20 مرة / دقيقة
ضغط الهواء الداخل والخارج لأنه مؤشر لكفاءة الرئة ومرونتها وهو من 10-20 سم / ماء
حدوث أى إرتفاع فى ضغط الهواء فهو مؤشر لحدوث مشكلة إما بالمريض مثل :
أ ) تجمع الإفرازات داخل صدر المريض
ب) بداية يقظة المريض على الجهاز من تأثير المخدر
ج ) وجود ضغط او انسداد في انابيب جهاز التنفس الصناعى
5- ملاحظة حركة صدر المريض :
لا بد أن تكون متساوية فى كل من الرئتين – لضمان تساوى توزيع الهواء على الرئتين وذلك لإحتمال دخول أنبوبة القصبة الهوائية ( ETT ) فى إحدى الرئتين دون الأخرى ( خصوصاً الرئة اليمنى لأن الشعب الهوائية اليمنى أقصر وأعرض وعمودية عن الشعب اليسارية مما يسهل دخول أى جسم غريب بها أو دخول الأنبوبة الحنجرية بها فى البداية
6- ملاحظة المرطب :
7- ملاحظة مستوى الماء: يجب أن يكون عند المستوى المحدد على المرطب
8- ملاحظة درجة حرارة المرطب : يجب أن تكون عند المستوى بين 34درجة مئوية إلى 36 درجة مئوية
9- التشفيط من الأنبوبة النجرية والفم والأنف حسب إحتياج المريض
10- العناية بأنبوبة القصبة الهوائية ( سوف يتم شرحها منفصلة )
11- تقليب المريض وتغيير وضعه بالفراش حسب حالته الصحية لتحريك الإفرازات داخل صدر المريض لتسهيل تشفيطها – ولتجنب قرح الفراش
12- تمرينات للصدر والأطراف بإستمرار
13- العناية بنظافة المريض
14- تغذية المريض بإستخدام أنبوبة المعدة(الرايل) حسب أوامر الطبيب
15- التوثيق المستمر :تسجيل كل الأجراءات والتغيرات في حالة المريض بشكل مستمر لضمان تتبع دقيق للعالج
16- يجب تطبيق اإلجراءات الوقائية المخصصة (bundle VAP( وتشمل :-
- رفع رأس السرير بزاوية تتراوح بين °45 و °.30
- إيقاف المهدئات يوميًا لفترة قصيرة )"إجازة المهدئات"( وإجراء تقييم لالستعداد لفصل المريض عن جهاز التنفس.
- الوقاية من مرض القرحة الهضمية.
- الوقاية من تخثر الأورده العميقة.
- العناية اليومية بالفم باستخدام الكلورهيكسيدين.
المشاكل التى يمكن أن تحدث أثناء وضع المريض على جهاز التنفس الصناعى Allarm
1- كمية الهواء فى النفس الواحد قليلة Low Tidal Volum :
وهذا يمكن أن يحدث نتيجة :
· البالون الخاص بانبوبة القصبة الهوائية غير ممتلئة بالهواء – أو تسرب الهواء من البالون ( فيجب التأكد من ملئ البالونة بقدر كافى بالهواء )
· المريض يتنفس بنفسه
· عدم توصيل الأنابيب مع بعضها فى دائرة محكمة ( يجب التأكد من التوصيلات بإستمرار )
· تغيير وضع انبوبة القصبة الهوائية :فيجب التأكد من ملئ البالونة مع تثبيت الأنبوبة على فم أو أنف المريض بإستخدام رباط شاش أو لاصق ( بلاستر )
· وجود شرخ فى أى وعاء خاص بالجهاز مثل ( المرطب ) فيجب التأكد من سلامة الجهاز والتوصيلات قبل وأثناء الإستخدام
2- عدم دخول هواء لمريض No Tidal Volum :
ويحدث ذلك نتيجة :
· فك إحدى الأنابيب من بعضها أو أن الأنابيب غير موصلة بأنبوبة القصبة الهوائية
· توقف جهاز التنفس الصناعى نتيجة لعطل به
· إنقطاع التيار الكهربى : فلذلك يجب على افراد هيئة التمريض ملاحظة المريض بإستمرار للتأكد من سلامة الجهاز والتوصيلات وعمل اللازم عند حدوث أى مشكلة
3- إرتفاع ضغط الهواء :
ويحدث ذلك نتيجة :
· ضغط المريض بأسنانه على انبوبة القصبة الهوائية ( إذا كانت موضوعه بالفم فيجب وضع ممر هوائى )
· وجود ثنى فى الأنبوبة الحنجرية أو أنابيب الجهاز أو يكون هناك شئ ضاغط على الأنبوبة ( الخاصة بالجهاز )
· وجود ماء فى الأنابيب
· وجود إفرازات بصدر المريض تحتاج إلى تشفيط
· المريض يقاوم الجهاز
· إنقباض الشعب الهوائية ( فى بعض الحالات يتم إستخدام المتبخر الخاص بالجهاز ) ( Nebulizer )
· تكون نهاية الأنبوبة الحنجرية ملتصقة بجدار القصبة الهوائية أو موجود داخل أحد الرئتين
4- إنخفاض ضغط الهواء ( Low Pressure ) :
ويمكن أن يحدث ذلك نتيجة :
· فصل أحد أجزاء أنابيب جهاز التنفس الصناعى عن الأخرى
· فصل أحد أجزاء أنابيب جهاز التنفس الصناعى عن الأنبوبة الحنجرية
· وجود ثقب أو شرخ بالمرطب أو قطع بالأنابيب يسمح بتسريب الهواء وتقليل الضغط
· البالون الخاص بالأنبوبة الحنجرية تكون غير ممتلئة بالهواء كمية كافية
5- عدم وجود تنفس ( Apnea ) :
ويمكن أن يحدث ذلك نتيجة :
· نتيجة توقف نفس المريض إذا كان على SIMV بمعل تنفس منخفض أو على CPAP
· فصل أنابيب الجهاز عن الأنبوبة الحنجرية / أو فصل أنانبيب الجهاز من بعضها
· فصل المريض لفترة طويلة أثناء التشفيط من الأنبوبة الحنجرية
6- إنخفاض الأكسجين ( Low Oxygen intel ) :
· وتكون نتيجة مشكلة بالمركز / أو إسطوانات فارغة أو خرطوم الأكسجين غير متصل بالجهاز جيداً أو خرطوم الأكسجين غير متصل بالشبكة
تقييم المريض قبل فصله من جهاز التنفس الصناعى :
يجب فصل المريض من جهاز التنفس الصناعى عند التأكد من أن :
· المريض واعى ويقظ وغير متهيج
· عدم وجود نزيف – سخونة – ألم شديد
· خلل فى إنتظام ضربات القلب
· خلل فى نتيجة تحليل الغازات بالدم
· تغير لون المريض
· أى إنقاص فى نسبة الأكسجين المشبع فى الدم Saturation
· مراقبة التنفس والعلامات الحيوية
· استعداد للتدخل السريع : تأكد من أن جميع األدوات الطبية الضرورية جاهزة لأستخدامها إذا تطلب الأمر
· عند حدوث أى تغير فى المريض يجب إبلاغ الطبيب فوراً
دور افراد هيئة التمريض عند فصل المريض من جهاز التنفس الصناعى :
1- شرح خطوات العمل للمريض لتقليل خوف وقلق المريض ( إعطاءه إرشادات لعمل تمرينات نفس وكحه بعد الفصل مباشرة ولتوضيح أن هناك تغير فى الصوت نتيجة لوجود بعض الإلتهابات بالحلق لوجود أنبوبة القصبة الهوائية )
2- مراقبة مستمرة :يجب مراقبة المريض بشكل مكثف بعد فصل الجهاز، بما في ذلك متابعة معدل التنفس، نسبة الأكسجين، ومعدل ضربات القلب
3- تقييم الوعي : ٍ التأكد من أن المريض واع ولا يعاني من تغيرات في درجه الوعي
4- وضع المريض فى وضع الجلوس ( حسب حالته الصحية )
5- تشفيط من أنبوبة القصبة الهوائية والفم والحلق ( لأن أى تجمع للإفرازات داخل الحلق يعمل على زيادة مخاطرة العدوى بعد نزع أنبوبة القصبة الهوائية )
6- تفريغ بالونة القصبة الهوائية من الهواء
7- يشجع المريض على أخذ بعض النفاس ثم تنزع القصبة الهوائية
8- يشجع المريض على الكحة وطرد البلغم والإفرارزات من الفم وعمل تمرينات تنفس
9- يوضع ماسك أكسجين رطب
10- ملاحظة تغير فى نفس المريض / والعلامات الحيوية / أو فى درجة وعيه
11- عمل تحليل غازات بالدم ( تتم هذه الخطوات فى وجود الطبيب )
ملحوظة هامة :
يجب على افراد هيئة التمريض تحضير أدوات وضع المريض على جهاز التنفس الصناعى ( انبوبة حنجرية وسرنجة ومنظار حنجرى ) وذلك لإحتمال عدم قدرة المريض على التنفس وإحتياجه لجهاز التنفس الصناعى مرة أخرى .
- العناية التمريضية لحالات الالتهاب الرئوي
التعريف:-
هو التهاب يصيب الرئتين، ويمكن أن يشمل الأنسجة المحيطة بالرئتين مثل القصبات الهوائية. يُعرف أيضًا بالتهاب الرئة، وهو حالة طبية تؤدي إلى التهاب الأنسجة الرئوية مما يعوق تبادل الأكسجين بشكل طبيعي.
الالتهاب الرئوي هو عدوى تصيب أنسجة الرئتين وتسبب التهابًا في الحويصلات الهوائية أو الأنسجة الرئوية. قد يكون الالتهاب ناتجًا عن عدوى بكتيرية، فيروسية، فطرية، أو بسبب تهيج كيميائي. يمكن أن يكون الالتهاب الرئوي حادًا أو مزمنًا ويؤدي إلى أعراض مثل السعال، والحمى، وصعوبة التنفس.
أسباب الالتهاب الرئوي
1. العدوى البكتيرية
- بكتيريا المكورات الرئوية: واحدة من أكثر الأسباب شيوعًا، تسبب التهاب الرئتين والالتهاب الرئوي المجتمعي.
- بكتيريا المستدمية النزلية:يمكن أن تسبب التهاب الرئتين، خاصة في الأشخاص الذين يعانون من مشاكل صحية مزمنة.
2. العدوى الفيروسية
- فيروسات الأنفلونزا: يمكن أن تسبب التهابًا رئويًا حادًا.
- فيروسات كورونا: تشمل فيروس كورونا المسبب لـ COVID-19، الذي يمكن أن يتسبب في التهاب رئوي شديد.
3. الفطرية
- فطر الكانديدا: يمكن أن يسبب التهاب رئوي في المرضى ذوي المناعة الضعيفة.
- فطر الأسبيرجيلوس: قد يسبب التهابًا رئويًا خاصة في الأشخاص الذين يعانون من ضعف المناعة.
4. التهيج الكيميائي
- استنشاق مواد سامة: مثل الدخان أو المواد الكيميائية، مما يؤدي إلى تهيج والتهاب الأنسجة الرئوية.
5. العدوى بالميكروبات غير التقليدية
- العدوى بالبكتيريا غير المعتادة: مثل المتفطرة (التي تسبب السل) أو العطيفة.
6. عوامل أخرى
- الاستنشاق العرضي: دخول مواد غريبة إلى الرئتين، مثل الطعام أو السوائل، يمكن أن يسبب الالتهاب الرئوي بالاستنشاق.
- الضعف العام: الأشخاص الذين يعانون من ضعف في جهاز المناعة، مثل كبار السن أو المرضى المصابين بأمراض مزمنة، هم أكثر عرضة للإصابة بالتهاب الرئوي.
تختلف أسباب الالتهاب الرئوي بناءً على البيئة المحيطة والحالة الصحية العامة للشخص، وعادة ما يتطلب تشخيصًا دقيقًا لتحديد السبب الأساسي والعلاج المناسب.
في حالات الالتهاب الرئوي، يلعب التمريض دورًا مهمًا في تقديم الرعاية الشاملة للمريض. يشمل هذا الدور العديد من المهام الأساسية:
1. التقييم والتشخيص
- جمع البيانات: مراقبة الأعراض مثل السعال، والحمى، وضيق التنفس، وإجراء تقييم شامل لحالة المريض.
- مراقبة العلامات الحيوية: قياس درجة الحرارة، وضغط الدم، ومعدل التنفس، ونبض القلب بانتظام لتحديد تطور الحالة.
2. رعاية تنفسية
- تحسين التنفس: تشجيع المريض على ممارسة تمارين التنفس العميق، واستخدام أجهزة التنفس الصناعي إذا لزم الأمر.
- الحفاظ على ممر هوائي مفتوح: مساعدة المريض على السعال بفعالية وتفريغ المخاط، واستخدام جهاز الشفط إذا كان ذلك ضروريًا.
3. إدارة الأدوية
- إعطاء الأدوية: إدارة الأدوية الموصوفة مثل المضادات الحيوية، والأدوية المخففة للسعال، وموسعات الشعب الهوائية وفقًا لتوجيهات الطبيب.
- مراقبة التأثيرات الجانبية: مراقبة أي تأثيرات جانبية للأدوية وتقديم التقارير اللازمة.
4. العناية الشخصية
- الراحة والدعم: توفير بيئة مريحة وداعمة للمريض، وضمان حصوله على قسط كافٍ من الراحة.
- الرعاية الشخصية: مساعدته في الأنشطة اليومية مثل التغذية، والحمام، والتحرك إذا كان ذلك ضروريًا.
5. التغذية
- تقييم الحالة الغذائية: التأكد من أن المريض يتلقى التغذية الكافية لدعم جهاز المناعة والشفاء.
- التخطيط الغذائي: توجيه المريض والعائلة حول أهمية تناول الأطعمة الصحية وتعزيز النظام الغذائي المناسب.
6. التثقيف والتوجيه
- تثقيف المريض: توضيح كيفية التعامل مع الحالة، بما في ذلك أهمية الألتزام بالعلاج، وتقنيات السعال الصحيحة، وأهمية الحفاظ على نظافة اليدين.
- التوعية: تعليم المريض وعائلته كيفية التعرف على علامات تفاقم الحالة والأحتياطات اللازمة.
7. التوثيق والمتابعة
- سجل الحالة: توثيق جميع التقييمات، والإجراءات، والاستجابات للعلاج في سجل المريض لضمان متابعة فعالة.
- التواصل مع الفريق الطبي: التعاون مع الأطباء والممارسين الصحيين الآخرين لتقديم رعاية شاملة وتحديث خطة العلاج بناءً على التقدم.
- العناية التمريضيه لحالات الدم في التجويف الصدرى
التعريف:-
هو حالة طبية تحدث عندما يتجمع الدم في التجويف بين الرئتين وجدار الصدر، مما يؤدي إلى ضغط على الرئتين ويمكن أن يتسبب في انهيار جزئي أو كلي للرئة المصابة.
الدم في التجويف الصدرى هو تجمع للدم في الفضاء المحيط بالرئة داخل التجويف الجنبي، والذي يفصل بين الرئتين وجدار الصدر. هذا التجمع للدم يمكن أن يؤدي إلى ضغط على الرئة، مما يعيق التنفس ويؤدي إلى أعراض مثل ضيق التنفس، وألم الصدر، وانخفاض ضغط الدم.
أسباب الدم في التجويف الصدرى
1. الإصابات الصدرية
- الكسور في الضلوع: كسور الضلوع قد تسبب تمزق الأوعية الدموية في التجويف الصدرى ، مما يؤدي إلى تجمع الدم.
- الجروح الطعنية: الجروح التي تخترق الصدر يمكن أن تسبب نزيفًا داخليًا في التجويف الصدرى.
- الإصابات الناتجة عن الحوادث: حوادث السيارات أو السقوط قد تؤدي إلى نزيف داخلي في التجويف الصدرى.
2. الإجراءات الطبية
- الإجراءات الجراحية: مثل عمليات الصدر، قد تؤدي إلى نزيف داخلي في التجويف الصدرى.
- إجراءات تشخيصية: مثل إدخال أنبوب الصدر أو التصريف باستخدام إبرة، قد تتسبب في نزيف إذا لم تتم بشكل صحيح.
3. الأورام
- الأورام الرئوية أو أورام التجويف الجنبي: يمكن أن تسبب نزيفًا داخليًا بسبب تآكل الأوعية الدموية أو الأنسجة.
4. الاضطرابات الوعائية
- تمدد الأوعية الدموية: في حالات نادرة، قد يؤدي تمزق تمدد الأوعية الدموية إلى تجمع الدم في التجويف الصدرى.
5. التمزقات أو التشوهات
- تمزقات الأوعية الدموية: مثل تمزق الأوعية الدموية الكبيرة في الصدر بسبب حالات صحية مزمنة.
في حالات الدم في التجويف الصدرى (Hemothorax)، يلعب التمريض دورًا حيويًا في إدارة الرعاية وتقديم الدعم للمريض. تشمل المسؤوليات الأساسية للممرضين ما يلي:
1. التقييم والتشخيص
- جمع البيانات: تقييم الأعراض مثل ألم الصدر، وضيق التنفس، وأعراض انخفاض ضغط الدم مثل الدوخة أو الضعف.
- مراقبة العلامات الحيوية: متابعة العلامات الحيوية بانتظام مثل درجة الحرارة، وضغط الدم، ومعدل التنفس، ونبض القلب.
2. إدارة القسطرة الصدرية
- التركيب والمتابعة: مساعدة الأطباء في تركيب القسطرة الصدرية (أنبوب الصدر) لتصريف الدم المتراكم.
- مراقبة القسطرة: مراقبة كمية الدم المتجمع، وتأكيد أن القسطرة تعمل بشكل صحيح دون انسدادات. تسجيل حجم الدم المصرف وتفريغه.
3. دعم التنفس
- تقديم الأكسجين: إعطاء الأكسجين الإضافي لتحسين مستويات الأكسجين في الدم وتخفيف ضيق التنفس.
- مراقبة التنفس: متابعة معدل التنفس وملاءمة الأكسجين المقدم، وتقديم الدعم في حالات حدوث ضيق تنفسي شديد.
4. إدارة الألم
- تخفيف الألم: إعطاء الأدوية المسكنة للألم وفقًا لتوجيهات الطبيب لضمان راحة المريض.
- مراقبة تأثيرات الدواء: متابعة فعالية المسكنات وتقديم التقارير عن أي آثار جانبية قد تطرأ.
5. العناية الشخصية
- دعم المريض: تقديم الدعم العاطفي والبدني للمريض لتخفيف القلق وتعزيز الراحة.
- الرعاية اليومية: مساعدة المريض في الأنشطة اليومية مثل التغذية والنظافة، وضمان راحة الجسم.
6. التثقيف والتوجية
- تثقيف المريض: شرح الحالة وأهمية العلاج والإجراءات المتبعة والأحتياطات اللازمة.
- توجيه حول التنفس: تعليم المريض تقنيات التنفس العميق وكيفية استخدام أجهزة التنفس إذا كانت ضرورية.
7. التوثيق والمتابعة
- سجل الحالة: توثيق جميع التقييمات والإجراءات والعلاج وملاحظات التقدم في سجل المريض.
- التواصل مع الفريق الطبي: التعاون مع الأطباء والممارسين الآخرين لتحديث خطة العلاج بناءً على التقدم وتعديلات الحالة.
8. التعامل مع المضاعفات
- مراقبة علامات المضاعفات: مثل علامات العدوى أو تفاقم الحالة، والتعامل معها بسرعة.
- الاستجابة للطوارئ: استعداد للتعامل مع أي تغييرات مفاجئة في حالة المريض أو حدوث مضاعفات.
تساعد هذه المهام في ضمان تقديم الرعاية الفعالة والمناسبة، وتحسين حالة المريض وتقليل المخاطر والمضاعفات المحتملة.
- العناية التمريضيه لحالات فتح الصدر (CHEST TUBE
التعريف:-
الأنبوبة الصدرية (Chest Tube) هي أنبوب مرن يتم إدخاله جراحيًا عبر جدار الصدر إلى التجويف الجنبي (الفضاء بين الرئتين وجدار الصدر) بهدف تصريف السوائل (مثل الدم أو السوائل الأخرى) أو الهواء المتراكم في هذا التجويف. هذا الإجراء يساعد الرئتين على التمدد بشكل صحيح ويعالج حالات صحية تتعلق بانهيار الرئة أو تراكم السوائل
أنواع فتح الصدر
1. الفتح البسيط Simple Thoracostomy
- يتم إدخال أنبوب تصريف (أنبوب صدر) لتصريف السوائل أو الهواء.
2. الفتح التشخيصي Diagnostic Thoracostomy
- يستخدم لتحديد السبب الدقيق للمشاكل في التجويف الصدري، مثل الفحص المباشر للسوائل المتراكمة.
الأسباب الشائعة لإجراء فتح الصدر
1. استرواح الصدر Pneumothorax
- تراكم الهواء في التجويف الصدري، مما يؤدي إلى انهيار الرئة.
2. انصباب جنبي Pleural Effusion
- تراكم السوائل في التجويف الصدري بسبب حالات مثل التهاب الرئة، أو السرطان، أو الفشل القلبي.
3. التهاب الجنبة Pleuritis
- التهاب الغشاء المحيط بالرئتين، مما يسبب تراكم السوائل أو صعوبة في التنفس.
4. صدمة صدرية
- إصابة الصدر التي تؤدي إلى تجمع الدم أو الهواء في التجويف الصدري.
5. أمراض الرئة المزمنة
- حالات مثل التليف الرئوي حيث قد يتطلب الأمر تصريف السوائل المتراكمة.
دور التمريض في حالات فتح الصدر
1. قبل الإجراء
- التقييم والتحضير
- تقييم الحالة الصحية: إجراء تقييم شامل للعلامات الحيوية، والتاريخ الطبي، وفحص التنفس.
- التثقيف والإعلام: شرح الإجراء للمريض وعائلته، بما في ذلك الهدف من الإجراء، وما يمكن توقعه بعده.
- التحضير الجسدي:
- تحضير المريض: التأكد من صيام المريض إذا لزم الأمر، والتأكد من تحضير المنطقة التي سيتم إدخال الأنبوب فيها.
- إعداد الأدوات: تجهيز جميع الأدوات والمعدات اللازمة للإجراء، بما في ذلك أنبوب الصدر ومستلزمات التعقيم.
2. أثناء الإجراء
- دعم الفريق الطبي
- مساعدة في الإجراء: تقديم الدعم للفريق الجراحي خلال إدخال الأنبوب، وضمان أن كل الأدوات والمعدات متاحة وجاهزة.
- مراقبة الحالة: متابعة العلامات الحيوية للمريض، ومراقبة تأثير التخدير.
3. بعد الإجراء
- المراقبة والرعاية المباشرة
- مراقبة الأنبوب: التأكد من أن الأنبوب يعمل بشكل صحيح، وأن هناك تصريف سليم للسوائل أو الهواء.
- فحص موقع إدخال الأنبوب: متابعة موقع إدخال الأنبوب للبحث عن علامات العدوى أو النزيف، وتغيير الضمادات حسب الحاجة.
- إدارة الألم
- تقييم الألم: تقييم مستوى الألم باستخدام مقاييس الألم، وتقديم الأدوية المسكنة وفقًا لتوجيهات الطبيب.
- توفير الراحة: مساعدة المريض في وضع مريح وتقديم الدعم النفسي.
- مراقبة العلامات الحيوية
- مراقبة التنفس: متابعة معدل التنفس، وأي صعوبات في التنفس، ومراقبة مستوى الأكسجين في الدم.
- مراقبة السوائل: متابعة كمية السوائل أو الهواء المفرغ من الأنبوب والتأكد من عدم وجود انسداد.
- التثقيف والتوجيه:
- تثقيف المريض: تعليم المريض كيفية العناية بالأنبوب في حالة وجوده لفترة طويلة، وإعطائه إرشادات حول التمارين التنفسية أو العناية الذاتية.
- التخطيط للرعاية بعد الخروج
تقديم إرشادات حول العناية بالأنبوب أو أي متابعة طبية مطلوبة.
- مراقبة المضاعفات
- رصد العلامات التحذيرية:متابعة أي علامات لمضاعفات مثل عدوى، أو نزيف، أو انسداد الأنبوب.
يعد دور التمريض في حالات فتح الصدر أساسيًا لضمان إجراء العملية بسلاسة، وإدارة الألم والمضاعفات، وتعزيز الشفاء السريع للمريض.
- الايكمو ECMO الاكسجة الغشائية خارج الجسم
تعريف ECMO
ECMO )الأكسجة الغشائية خارج الجسم) extra corporal membrane oxygenationهو نوع من دعم الحياة الاصطناعي الذي يمكن أن يساعد الشخص الذي لا تعمل رئتيه وقلبه بشكل صحيح. يضخ ECMO الدم بشكل مستمر خارج جسمك ثم يرسله عبر الأجهزة التي تضيف الأكسجين وتزيل ثاني أكسيد الكربون. ثم يضخ الدم مرة أخرى إلى جسمك.
يمكن أن يكون علاج ECMO ذا قيمة خاصة في تمكين قلبك ورئتيك من الراحة والشفاء من عدوى الجهاز التنفسي أو الأزمة القلبية أو الصدمة.
ECMO لتقف علي أكسجة الغشاء خارج الجسم. خارج الجسم يعني "خارج الجسم". يشير باقي الاسم إلى توصيل الأكسجين إلى خلايا الجسم.
يعد ECMO خيارًا يمكن أن يساعد العديد من الأشخاص المصابين بأمراض خطيرة يعانون من مشاكل في الرئة والقلب. إنه ليس علاجًا جديدًا، فقد تم استخدامه منذ عقود. يتمتع الطب الحديث أيضًا بفهم أفضل اليوم من أي وقت مضى لكيفية مساعدة ECMO في إنقاذ الأرواح. لكنها ليست مخصصة للجميع. يمكن لمقدم الرعاية الصحية الخاص بك أن يشرح الفوائد والمخاطر المحتملة ويساعدك على تحديد الأفضل في حالتك.
كيفية عمل ECMO
أثناء علاج ECMO، يتدفق الدم من الجسم عبر أنبوب في وعاء دموي كبير في الصدر، بالقرب من الفخذ أو في الرقبه. تقوم المضخة بدفع الدم عبر الأنابيب التي تحمله إلى جهاز يضيف الأكسجين ويزيل ثاني أكسيد الكربون. ثم تقوم الآلة بضخ الدم مرة أخرى إلى الجسم.
يساعد علاج ECMO الأشخاص الذين يحتاجون إلى دعم لرئتيهم، ولكنه يمكنه أيضًا تجاوز القلب والرئتين.
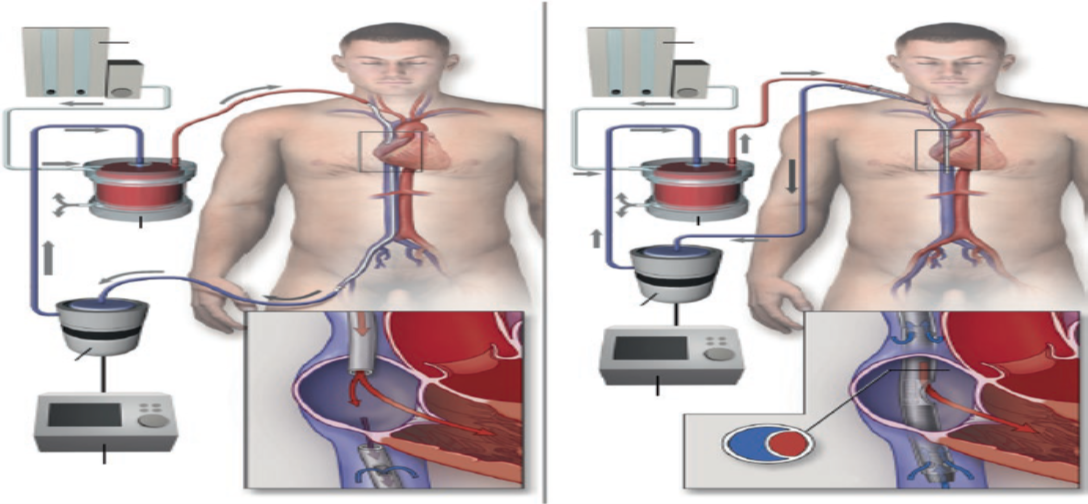
. يعد ECMO إعدادًا معقدًا يستخدمه مقدمو الرعاية الصحية فقط للأشخاص الذين يحتاجون إلى رعاية مكثفة أو حرجة. تعتبر أجهزة التهوية الميكانيكية أحد أنواع أجهزة دعم الحياة، ولكنها لا تستطيع سوى تحريك الهواء. لا يمكنهم إضافة الأكسجين إلى الدم وإزالته مباشرة من ثاني أكسيد الكربون. يمكن لـ ECMO تبادل هذه الغازات بشكل مشابه لما تفعله رئتيك.
الحالات المرضيه التي يعالجها جهاز ECMO
يستخدم مقدمو الخدمة ECMO لعلاج الحالات التالية:
1- متلازمة الضائقة التنفسية الحادة (ARDS)
يمكن أن يؤدي تلف رئتيك إلى الإصابة بمتلازمة الضائقة التنفسية الحادة، مما يحد من قدرة رئتيك على إدخال الأكسجين وإخراج ثاني أكسيد الكربون من الدم. يمكن أن يحدث هذا مع:
· التهابات الجهاز التنفسي مثل الالتهاب الرئوي والأنفلونزا وفيروس كورونا الجديد المسبب لمرض كوفيد-19 وغيرها.
· الإنتان، الذي يضر رئتيك.
· الحروق والإصابات بالاستنشاق. استنشاق الدخان والمواد الكيميائية السامة والأبخرة، أو استنشاق الهواء الساخن الناتج عن النار يمكن أن يؤدي إلى تلف رئتيك.
· جرعة زائدة من المخدرات.
· التهاب البنكرياس. يمكن أن يؤدي التهاب البنكرياس إلى إطلاق جسمك للمواد الكيميائية والسموم التي يمكن أن تلحق الضرر بالرئتين.
· الغرق أو استنشاق شيء ما إلى رئتيك، مثل الماء أو المشروبات أو الطعام أو القيء.
· نزيف مجرى الهواء.
· الانسداد الرئوي
· يحدث الانسداد الرئوي عندما تنتقل جلطة دموية تشكلت في مكان ما في جسمك (عادة ساقيك) إلى رئتيك وتعلق. يمكن أن يمنع ذلك تدفق الدم عبر رئتيك، مما قد يسبب فشلًا مميتًا للقلب والرئتين.
1- إصابات القلب
قد تحتاج إلى علاج ECMO إذا كنت تعاني من إصابات في قلبك نتيجة لصدمة أو أمراض أو حالات أخرى. بعض هذه تشمل:
2- نوبة قلبية.
يمكن أن تؤدي الصدمة، مثل السقوط أو حادث سيارة، إلى حدوث كدمات وتلف عضلة القلب.
الرضع وحديثي الولادة
الأطفال حديثي الولادة والرضع الذين يعانون من مشاكل في القلب والرئة، وخاصة الأطفال المولودين قبل الأوان، غالبًا ما يتلقون علاج ECMO.
3- عمليات زرع الأعضاء والعمليات الجراحية
يمكن أن يساعد ECMO في العمل بمثابة "جسر" حتى يتمكن الشخص من الحصول على نوع معين من الرعاية أو الإجراء. يستخدم مقدمو الرعاية الصحية ECMO لشخص ينتظر عملية زرع قلب أو رئة أو في هذه الأوقات:
· جراحة زرع الأعضاء.
· جراحة القلب والرئة.
· التعافي بعد الجراحة.
· إبقاء المتبرع بالأعضاء على قيد الحياة لأطول فترة ممكنة.
مدى شيوع استخدام جهاز ECMO
◀️ أصبح ECMO أحد الأصول الهامة في وحدات الرعاية الحرجة (CCUs) ووحدات العناية المركزة (ICUs) على مدار الثلاثين عامًا الماضية. كما يتم استخدامه بشكل أكبر كإضافة إلى الإنعاش القلبي الرئوي. وقد تلقى الأشخاص المصابون بأمراض خطيرة مع كوفيد-19 ECMO.
◀️ يمكن لحوالي 500 مستشفى في جميع أنحاء العالم إجراء ECMO وأكثر من نصفها بقليل في الولايات المتحدة.
◀️ استخدم مقدمو الخدمة ECMO أكثر من 20000 مرة حول العالم في عام 2021، وفقًا لمنظمة دعم الحياة خارج الجسم
المخاطر / الفوائد
مزايا التواجد على جهاز ECMO
يمكن أن تكون آلة ECMO أداة منقذة للحياة للأشخاص المصابين بأمراض خطيرة لأنها يمكن أن تدعم رئتيهم وقلبهم. يمكن أن يكون لهذا التأثيرات التالية:
· يخفف الضغط على القلب والرئتين، مما يتيح شفاء هذه الأعضاء.
· يبقي الشخص على قيد الحياة أثناء الجراحة أو أي إجراء طبي آخر.
· يدعم الشخص أثناء انتظار عملية الزرع.
· يساعد الأطفال الذين ولدوا بمشاكل في القلب أو الرئتين التي لم يتم تطويرها بشكل كامل.
المخاطر و المضاعفات المحتملة لاستخدام جهاز ECMO
على الرغم من أن جهاز ECMO يعد أداة طبية لا تقدر بثمن، إلا أنه ينطوي أيضًا على مخاطر، بعضها كبير.
· مشاكل التخثر. يجب أيضًا على أي شخص يستخدم ECMO أن يستخدم مخففات الدم بسبب خطر تشكل الجلطات. يمكن أيضًا أن تعلق الجلطات في دائرة ECMO، مما يعيق تدفق الدم.
· عدوى. يمثل أي كسر في جلدك خطر الإصابة بالعدوى، ويمكن لأنابيب دائرة ECMO أن تمنح العدوى وصولاً مباشرًا إلى مجرى الدم. وهذا يمكن أن يسهل انتشار العدوى في جميع أنحاء الجسم.
· نزيف. نظرًا لأن الأنابيب يجب أن تدخل إلى الشرايين والأوردة الرئيسية، فقد يزيد ذلك من خطر النزيف.
· انخفاض أو عدم انتظام مستويات الأكسجين في الدم. عادةً، يجب أن يتراوح مستوى الأكسجين في الدم بين 95% و100%. بشكل عام، النطاق المستهدف لـ ECMO هو 86% إلى 92%. يمكن أيضًا أن يشكل الحفاظ على مستوى الأكسجين في الدم في جميع أنحاء الجسم تحديًا.
· فشل دائرة ECMO. قد يؤدي عطل ميكانيكي في أي جزء من دائرة ECMO إلى توقف الدائرة بأكملها. هذا يمكن أن يهدد الحياة.
· سكتة دماغية. يمكن أن تحدث السكتة الدماغية نتيجة لنزيف عفوي في الدماغ أثناء دعم ECMO أو من جلطات في الدائرة التي تنتهي في النهاية بالسفر إلى الدماغ. هذا يمكن أن يهدد الحياة.
موانع استخدام جهاز ECMO
من غير المرجح أن يساعد ECMO كبار السن. يمكن لمقدم الرعاية الصحية الخاص بك تقديم النصح لك بشأن المخاطر والفوائد المرتبطة بالعمر.
هناك العديد من الشروط أو الظروف التي لا يكون فيها ECMO خيارًا. وتشمل هذه:
· عندما يعاني الشخص من مشاكل في القلب أو الرئة أو الدورة الدموية غير قابلة للإصلاح أو لا يمكن إصلاحها بواسطة عملية زرع.
· الأشخاص الذين يعانون من تلف في الأعضاء الحيوية الأخرى مثل الكبد أو الدماغ.
· السرطان الذي انتشر من أصله.
· نزيف داخلي غير منضبط، خاصة في الرأس، أو إصابات قد تؤدي إلى نزيف غير منضبط.
المدة التي يمكن أن يقضيها الشخص على جهاز ECMO
يمكن للأشخاص البقاء على ECMO في أي مكان من أيام إلى أسابيع. يعتمد طول الوقت الذي سيقضيه الشخص في ECMO على سبب حاجته إلى هذا العلاج.
· يقوم مقدمو الرعاية الصحية بفحص وظائف القلب والرئة لدى المريض بشكل روتيني أثناء وجوده على ECMO للتأكد من أنهم في حالة جيدة وعدم وجود أي مضاعفات.
· بمجرد ظهور علامات التعافي على المريض،يبدأ مقدمو الخدمة في فطامهم عن ECMO. في معظم الحالات، تستغرق هذه العملية ما بين يومين وخمسة أيام.
· ECMO ليس مخصصًا للمرضى الذين ليس لديهم أمل في التعافي. والاستثناء الوحيد هو تأخير الوفاة بسبب التبرع بالأعضاء والأنسجة.
الرعاية التمريضيه فعالة ونتائج إيجابية للأكسجة الغشائية خارج الجسم
· يحتاج مريض (ECMO) إلى رعايه مثالية متعددة التخصصات من فريق الرعاية الصحية، بما في ذلك الرعاية المتخصصة من الممرضات المسجلات المدربات خصيصًاعلى جهاز ECMO يتعين على الذي يهتم بمريض ECMO أن يتفوق كليهما فى مهارات التمريضية والتقييم، حيث أن هؤلاء المرضى يحتاجون في كثير من الأحيان إلى الرعاية في وحدة العناية المركزة
· مراقبة الحالة العصبية، واحتمال حدوث نزيف (ضخم في كثير من الأحيان)
· الملاحظة الدقيقة لعمليات نقل الدم ، وسلامة مضخة ECMO
· حماية المرضى و الوقاية من إصابات الضغط والتهابات مجرى الدم.
· رعاية تمريضية متخصصة للمرضى المصابين بأمراض خطيرة مدعومة بـ ECMO. مثل امراض القلب والرئه والسكر والكبد والكلى
· الرعايه التمريضية المتخصصة لرعاية ومراقبة دائرة ECMO وملاحظة الوصلات والقساطر الوريدية والمركزيه
· يجب أن تشمل الرعاية التمريضية مراقبة دائرة ECMO كممرضات و المتخصصون، مثل معالجي الجهاز التنفسي وأخصائيي التروية، موجودون بجانب السريرمع المريض بشكل مستمر.
· تتطلب قنيات ECMO نفس الاهتمام والرعاية، إن لم يكن أكثرأن أي قسطرة وريدية محيطية أو مركزية، بما في ذلك تقييمها من حيث وجود التهابات ، قيح، التوصيل الجيد، وسلامة الملابس.
· بشكل ملحوظ من المهم مراقبة تثبيت قنيات ECMO. ا
· عادةً ما يتم تأكيد قنيات ECMO عن طريق تخطيط صدى القلب والموضع تم تأكيده من خلال الصور الشعاعية وبالتالي ضمان تثبيت
· من المهم بشكل خاص أن تكون الممرضة والأطباء السريريون الآخرون منتبهين سلامة المضخة، كما يمكن سوء وضع القنيات أو نقص حجم الدم يؤدي إلى إصابة الاعضاء النهائي. تنطوي على تعطيل التدفق الدموى الوريدي ويمكن أن يؤدي إلى تكوين تخثر دموى
· يمكن التعرف على حدوث الجلطات الدموية في المضخة أو جهاز الأكسجين عن طريق تجلطات مرئية ظاهره، أو انخفاض الضغط المتزايد عبر جهاز الأكسجين
- المراجع
De Vries H, Jonkman A, Shi ZH, Spoelstra-De Man A, Heunks L. Assessing breathing effort in mechanical ventilation: physiology and clinical implications. Ann Transl Med. 2018;6:387.
Del Negro CA, Funk GD, Feldman JL. Breathing matters. Nat Rev Neurosci. 2018;19:351–67.
Telias I, Brochard L, Goligher EC. Is my patient’s respiratory drive (too) high? Intensive Care Med. 2018;44:1936–9.
Vaporidi K, Akoumianaka E, Telias I, Goligher EC, Brochard L, Georgopoulos D. Respiratory drive in critically ill patients: pathophysiology and clinical implications. Am J Respir Crit Care Med. 2019. https://doi.org/10.1164/rccm.201903-0596SO.
Dres M, Goligher EC, Heunks LMA, Brochard LJ. Critical illness-associated diaphragm weakness. Intensive Care Med. 2017;43:1441–52.
Feldman JL, Del Negro CA. Looking for inspiration: new perspectives on respiratory rhythm. Nat Rev Neurosci. 2006;7:232–42.
Tobin M, Gardner W. Monitoring the control of breathing. In: Tobin M, editor. Principles and practice of intensive care monitoring. New York: McGraw-Hill; 1998. p. 415–64.
Petit JM, Milic-Emili J, Delhez L. Role of the diaphragm in breathing in conscious normal man: an electromyographic study. J Appl Physiol (1985). 1969;15:1101–6.
Pellegrini M, Hedenstierna G, Roneus A, Segelsjö M, Larsson A, Perchiazzi G. The diaphragm acts as a brake during expiration to prevent lung collapse. Am J Respir Crit Care Med. 2017;195:1608–16.
Doorduin J, Roesthuis LH, Jansen D, Van Der Hoeven JG, Van Hees HWH, Heunks LMA. Respiratory muscle effort during expiration in successful and failed weaning from mechanical ventilation. Anesthesiology. 2018;129:490–501.
Shi ZH, Jonkman A, De Vries H, et al. Expiratory muscle dysfunction in critically ill patients: towards improved understanding. Intensive Care Med. 2019;45:1061–71.
Coates EL, Li A, Nattie EE. Widespread sites of brain stem ventilatory chemoreceptors. J Appl Physiol (1985). 1993;75:5–14.
Nielsen M, Smith H. Studies on the regulation of respiration in acute hypoxia: preliminary report. Acta Physiol Scand. 1951;22:44–6.