دليل الرعايه التمريضية لمرضي الجهاز العصبي بوحده الرعايه المركزه
| Site: | EHC | Egyptian Health Council |
| Course: | دلائل الاجراءات التمريضية لوحدة الرعاية المركزة |
| Book: | دليل الرعايه التمريضية لمرضي الجهاز العصبي بوحده الرعايه المركزه |
| Printed by: | Guest user |
| Date: | Tuesday, 5 May 2026, 11:39 PM |
Description
"last update: 21 January 2025" تحميل الدليل
- اعداد
تحت اشراف
- أ.د/ محمد لطيف الرئيس التنفيذي للمجلس الصحي المصري - د/ كوثر محمود نقيب عام التمريض المصري – عضو مجلس الشيوخ
تمت المراجعة
- أ.د/ شريف وديع ناشد مستشار وزير الصحة للطوارئ والرعاية العاجلة
|
م |
الاسم |
الوظيفة |
|
1 |
أ.د/ امل احمد خليل مرسي |
نائب رئيس الجامعة لشئون التعليم والطلاب – جامعة بورسعيد |
|
2 |
أ.د / عفاف عبد العزيز عبد العزيز بصل |
عميد كلية التمريض –استاذ تمريض باطنه وجراحي جامعة طنطا |
|
3 |
أ.د/ زينب حسين على محمد سعد |
وكيل الكلية لشئون البيئة وخدمة المجتمع – كلية التمريض – جامعه حلوان |
|
4 |
أ.د/ امل سعيد طه رفاعي |
أستاذ ورئيس قسم التمريض الباطني الجراحي – جامعة بنها |
|
5 |
أ.د /حنان احمد السباعي على |
استاذ التمريض التمريض الباطني الجراحي- كلية التمريض – جامعة القاهرة |
|
6 |
د نيفين عبدربه النبي محمد عبد النبي |
رئيس الإدارة المركزية ندباَ –وزاره الصحة |
|
7 |
د /مايسة حسني احمد تمام |
مدير عام للإدارة ندباَ – وزاره الصحة |
|
8 |
د/ نانسي علاء الدين عبد الباسط على |
المشرف على التعليم الفني- الهيئة العامة للرعاية الصحية |
|
9 |
د /شيرين محمد محمد سعدالدين |
المشرف على تطوير الخدمات التمريضية –الهيئة العامة للرعاية الصحية |
|
10 |
أ.م.د/ هبة محمود محمد |
أستاذ مساعد تمريض صحة الام وحديثي الولادة –كلية التمريض - جامعة عين شمس |
|
المشاركين |
||
|
11 |
د/ صباح نجاح حسن |
أستاذ مساعد تمريض الباطني الجراحي كلية تمريض- جامعة حلوان |
|
12 |
/أعبد القادر السيد محمود |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
13 |
أأ/حمد مصطفي عبد الحكيم |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
14 |
أ/ مروة محمد حسن يوسف |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
15 |
أ /سمر مجدي الحسانين |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
16 |
د/ سعاد السيد يونس |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
- تشريح الجهاز العصبي
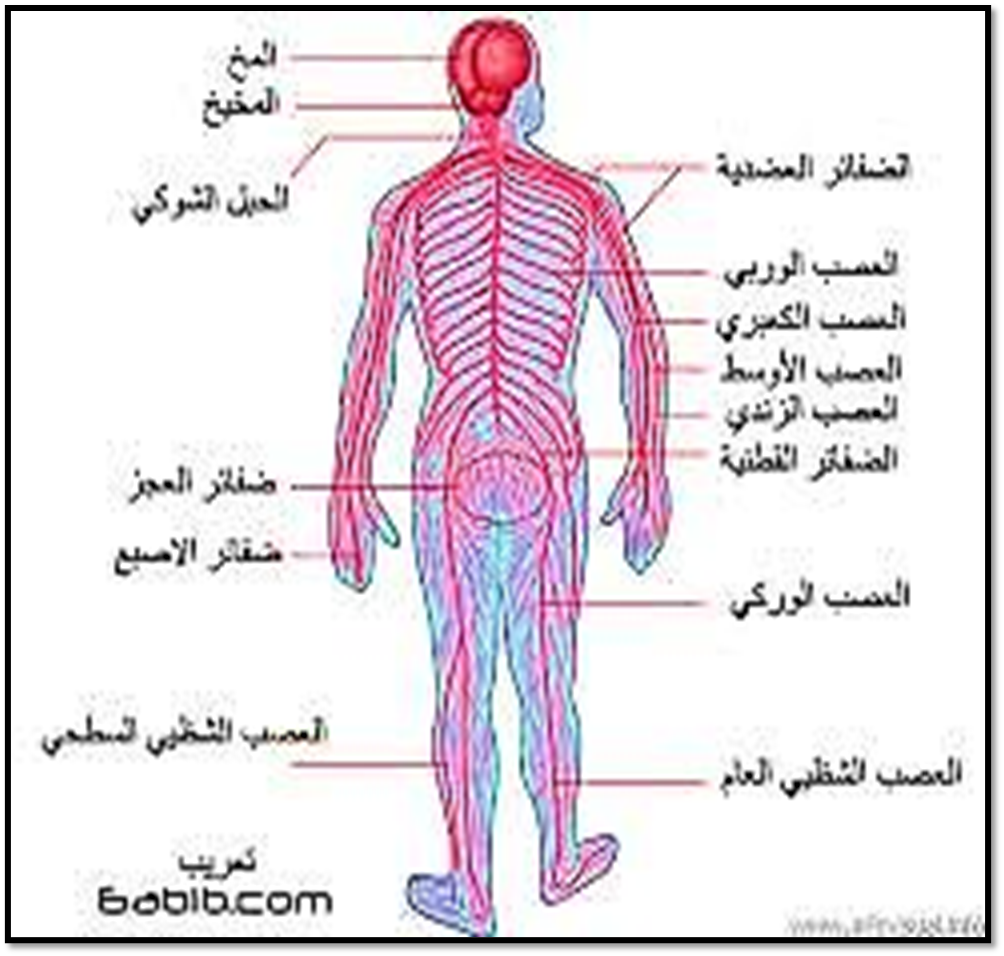
صوره رقم (1) توضح تشريح الجهاز العصبي
فيديو توضيح تشريح الجهاز العصبي
- الرعايه التمريضية لمريض السكته الدماغيه
تحدث السكتة الدماغية الإقفارية عندما تنقطع أو تقل إمدادات الدم عن جزء من الدماغ. ويمنع ذلك أنسجة الدماغ من الحصول على الأكسجين والعناصر المغذية. وتبدأ خلايا الدماغ بالموت خلال دقائق. هناك نوع آخر من السكتات الدماغية هو السكتة الدماغية النزفية. وتحدث عند وجود تسريب أو تمزق في أحد الأوعية الدموية في الدماغ، ما يسبب نزفًا في الدماغ. ويؤدي الدم إلى زيادة الضغط على خلايا الدماغ وإتلافها.
السكتة الدماغية حالة طبية طارئة. ومن الضروري الحصول على العلاج الطبي على الفور. إذ يمكن أن يؤدي الحصول على المساعدة الطبية الطارئة بسرعة إلى تقليل تلف الدماغ ومضاعفات السكتة الدماغية الأخرى.
◀️ الإسعاف الأولي للسكته (علامات التحذير السريع )

استخدم الحروف الموجودة في F.A.S.T. لاكتشاف السكتة الدماغية
◀️ F = تدلي الوجه – هل يتدلى جانب واحد من الوجه أم أنه يشعر بالخدر؟ اطلب من الشخص أن يبتسم. هل ابتسامة الشخص متفاوتة؟
◀️ A = ضعف الذراع - هل إحدى الذراعين ضعيفة أو مخدرة؟ اطلب من الشخص أن يرفع ذراعيه. هل تنجرف إحدى الذراعين إلى الأسفل؟
◀️ S = صعوبة في الكلام - هل الكلام مدغم؟
◀️ T = الوقت للاتصال بالطوارئ - السكتة الدماغية هي حالة طارئة. كل دقيقة لها أهميتها.
◀️ أسباب الجلطات الدماغية ما يأتي:
يوجد سببان أساسيان للسكتة الدماغية. تحدث السكتة الدماغية الإقفارية بسبب انسداد أحد الشرايين في الدماغ. بينما تحدث السكتة الدماغية النزفية بسبب وجود تسرب أو تمزق بأحد الأوعية الدموية في الدماغ. قد يحدث لدى بعض المرضى انقطاع مؤقت لتدفق الدم إلى الدماغ، وهو ما يُعرف باسم النوبة الإقفارية العابرة. ولا تسبب هذه النوبة أي أعراض دائمة.
1- السكتة الدماغية الإقفارية Ischemic stroke
السكتة الدماغية الإقفارية هي أكثر أنواع السكتات الدماغية شيوعًا. وتحدث عند تضيُّق الأوعية الدموية في الدماغ أو انسدادها. ويؤدي ذلك إلى انخفاض تدفق الدم، المعروف باسم الإقفار. يمكن أن يحدث انسداد الأوعية الدموية أو تضيُّقها بسبب تراكم الترسّبات الدهنية في الأوعية الدموية. أو قد يحدث بسبب جلطات الدم أو غير ذلك من الحطام الذي ينتقل عبر مجرى الدم من القلب غالبًا. تحدث السكتة الدماغية الإقفارية عندما تستقر الترسّبات الدهنية أو جلطات الدم أو غير ذلك من الحطام في الأوعية الدموية في الدماغ.
2- السكتة الدماغية النزفية Hemorrhagic stroke
تحدث السكتة الدماغية النزفية عندما يحدث تسريب أو تمزق في الأوعية الدموية في الدماغ. ويمكن أن يحدث النزف داخل الدماغ نتيجة حالات كثيرة تؤثر في الأوعية الدموية. وتشمل العوامل المتعلقة بالسكتة الدماغية النزفية ما يلي:
◀️ ارتفاع ضغط الدم الخارج عن السيطرة.
◀️ العلاج الزائد بالأدوية المميعة للدم، تُعرف أيضًا بمضادات التخثر.
◀️ الانتفاخات في نقاط ضعيفة في جدران الأوعية الدموية، المعروفة باسم تمدد الأوعية الدموية.
◀️ إصابة الرأس، كتلك التي تحدث بسبب حادث سيارة.
◀️ الترسّبات البروتينية في جدران الأوعية الدموية التي تؤدي إلى ضعف في جدار الوعاء. ويُعرف ذلك باسم اعتلال الأوعية النشواني في الدماغ.
◀️ السكتة الدماغية الإقفارية التي تؤدي إلى النزف داخل الدماغ.
◀️ تشمل أعراض السكتة الدماغية ما يلي:
- صعوبة في التحدث وفهم كلام الآخرين. قد يفقد المريض الذي أصيب بالسكتة الدماغية الوعي، أو يتلعثم في الكلام، أو لا يفهم ما يقال له.
- خَدَر أو ضعف أو شلل في الوجه أو الذراع أو الساق. تظهر هذه الأعراض غالبًا في شق واحد فقط من الجسم. اطلب من المريض رفع ذراعيه فوق رأسه، إذا بدأ أحد الذراعين بالسقوط، فقد يشير ذلك إلى الإصابة بسكتة دماغية. كما أن تدلي أحد جانبي الفم عند التبسم قد يكون علامة على السكتة الدماغية.
- اضطرابات في الرؤية بإحدى العينين أو كلتيهما. قد يجد المريض تشوشًا أو تعتيمًا في الرؤية فجأة بإحدى العينين أو كلتيهما. أو قد يرى الأشياء مزدوجة.
- صداع. قد تكون السكتة الدماغية مصحوبة بصداع شديد مفاجئ. وقد يحدث مع هذا الصداع قيء ودوار واضطراب في الوعي.
- صعوبة في المشي. قد يتعثر المريض المصاب بالسكتة الدماغية أو يفقد توازنه أو يصعب عليه التحكم في الحركة.
◀️ عوامل خطر الإصابة بالجلطة الدماغية :
بالإضافة إلى أسباب الجلطة الدماغية، هناك عدد من العوامل التي قد تزيد خطر الإصابة بالجلطة الدماغية، ومنها ما يأتي:
1. عوامل تخص نمط الحياة
والتي قد تشمل الآتي:
◀️ السمنة.
◀️ عدم القيام بالأنشطة الرياضية.
◀️ التدخين.
◀️ شرب كميات كبيرة من الكحول.
◀️ التوتر والضغط العصبي.
2. عوامل طبية
ترتبط بعض الحالات الطبية بمخاطر الإصابة بالسكتة الدماغية، والتي تشمل الآتي:
◀️ ارتفاع ضغط الدم.
◀️ ارتفاع الكوليسترول.
◀️ السكري.
◀️ انقطاع النفس الانسدادي النومي.
◀️ أمراض القلب، مثل: مرض الشريان التاجي، وعدم انتظام ضربات القلب.
◀️ وجود تاريخ عائلي أو شخصي للإصابة بالجلطات الدماغية.
◀️ عيوب في صمامات القلب.
◀️ تضخم القلب.
◀️ مرض فقر الدم المنجلي.
3. عوامل شخصية
هناك عوامل خطر شخصية معينة للإصابة بالسكتة الدماغية، مثل:
◀️ التقدم في العمر: إذ يزداد خطر الإصابة بالجلطة الدماغية مع زيادة العمر.
◀️ العِرق: الأمريكيون ذوو الأصول الأفريقية لديهم احتمال إصابة أعلى.
◀️ الجنس: الرجال عُرضة أكثر للإصابة من النساء.
◀️ استخدام الهرمونات: إذ أن الخضوع للعلاج بالهرمونات أو استخدام حبوب منع الحمل يزيد خطر الإصابة.
◀️ الرعاية التمريضية لمرضي السكته الدماغية :
الرعاية التمريضية المبنية على الأدلة والتقييم المستمر ضروري لتقليل النتائج السلبية للمرضى بعد السكتة الدماغية.
◀️ تقييم الخلل العصبي، مثل مستوى الوعي، والعجز الحركي والحسي، والعلامات الحيوية.
◀️ يجب عمل خريطة توازن السوائل للحفاظ على توازن التحليل الكهربائي، خاصة خلال الـ 24 ساعة الأولى (علاج السوائل) وفي المرضى الذين يعانون من أمراض القلب أو القصور الكلوي .
◀️ يجب مراقبة وظيفة القلب وعمل رسم للقلب للكشف عن الرجفان الأذيني وغيره من حالات عدم انتظام ضربات القلب الشديدة التي قد تتطلب التدخل الطارئ. يجب إجراء مراقبة القلب على الأقل خلال الـ 24 ساعة الأولى.
◀️ وضع المريض بشكل صحيح لمنع حدوث مضاعفات مثل تقرحات الضغط والتقلصات وتجلط الأوردة العميقة. يمكن للممرضات استخدام الوسائد أو الجبائر لدعم محاذاة الجسم بشكل سليم ومنع تشوهات المفاصل ، قد يؤدي وضع الاستلقاء الكامل إلى زيادة التروية الدماغية، مما يوفر فوائد للمرضى الذين يعانون من سكتة دماغية شديدة الحدة دون زيادة خطر الإصابة بعدوى الجهاز التنفسي.
◀️ المساعدة في إعادة التأهيل والعلاج. يمكن أن يساعد العلاج الطبيعي المرضي على استعادة الوظيفة الحركية والتوازن .
◀️ إعطاء الأدوية على النحو المنصوص عليه.
◀️ قد تقلل بروتوكولات نظافة الفم المكثفة من خطر الإصابة بالالتهاب الرئوي التنفسي.
◀️ يجب التقليل من احتكاك الجلد أو تجنبه تمامًا. ينبغي استخدام المراتب الهوائية ووسائد تخفيف الضغط للكراسي المتحركة والمقاعد الأخرى حتى يستعيد المريض القدرة على الحركة.
◀️ ينبغي تصميم خطة تغذية شخصية لإدارة عسر البلع وتلبية الاحتياجات الغذائية لكل مريض (راقب علامات عسر البلع، وتبليغ اختصاصيي التغذية لوضع خطط التغذية ) في المرضى الذين يعانون من عسر البلع الشديد والذين يحتاجون إلى تغذية معوية، يجب وضع أنبوب أنفي معدي في أقرب وقت ممكن أو خلال 72 ساعة بعد السكتة الدماغية.
◀️ منع المضاعفات عن طريق منع تخثر الدم الوقائي، وإجتياطات مكافحة العدوى، و الوقاية من السقوط عن طريق رفع جوانب السرير، لتقليل خطر حدوث مضاعفات مثل تجلط الأوردة العميقة.
◀️ الحفاظ على الأوكسجين الأمثل بمتابعة قياس التأكسج ومنع مضاعفات الجهاز التنفسي.
◀️ تحسين قدرة المريض على أداء المهام اليوميه مثل الاستحمام والعناية الشخصية وارتداء الملابس والتغذية.
◀️ تخفيف الألم والانزعاج المرتبط بالسكتة الدماغية وعمل خطة عناية تمريضيةلتخفيف بعض الأعراض مثل الصداع، أو التشنجات العضلية، أو آلام الأعصاب.
◀️ تقديم الدعم العاطفي والنفسي للمريض ومعالجة الاكتئاب والقلق وغيرها من الآثار النفسية للسكتة الدماغية.
◀️ تحسين قدرة المريض على التحرك والمشي بأمان وبشكل مستقل، مع أو بدون الأجهزة المساعدة
- العناية التمريضية للنزيف الدماغي
التعريف:-
هو نوع من النزيف الذي يحدث عندما تنفجر الأوعية الدموية داخل الدماغ، مما يؤدي إلى
تجمع الدم في أنسجة الدماغ أو تجاويفه. هذا يمكن أن يتسبب في ضغط على أنسجة الدماغ ويؤدي إلى أعراض عصبية خطيرة وأضرار دائمة.
النزيف الدماغي هو حدوث نزيف داخل الأنسجة الدماغية، والذي يمكن أن يكون نتيجة لتمزق أو تسرب في الأوعية الدموية. هذا النزيف يمكن أن يسبب تورمًا وضغطًا على أنسجة الدماغ المحيطة، مما يؤثر على وظيفة الدماغ ويسبب أعراضًا عصبية شديدة.
أسباب النزيف الدماغي
1. ارتفاع ضغط الدم
- ارتفاع ضغط الدم المزمن قد يؤدي إلى تمزق الأوعية الدموية الصغيرة في الدماغ، مما يتسبب في نزيف داخلي.
2. تمدد الأوعية الدموية
-تمدد الأوعية الدموية: وهي توسيع غير طبيعي في الأوعية الدموية يمكن أن ينفجر ويتسبب في نزيف.
- تشوهات الأوعية الدموية: مثل التشوهات الشريانية الوريدية، التي قد تكون عرضة للتمزق والنزيف.
3. إصابات الرأس
الإصابات المباشرة: مثل الإصابات الناتجة عن الحوادث أو السقوط، التي قد تؤدي إلى تمزق الأوعية الدموية في الدماغ.
4. الأورام الدماغية
-الأورام قد تتسبب في نزيف داخلي إذا كانت تؤثر على الأوعية الدموية القريبة منها أو تضع ضغطًا على الأنسجة المحيطة.
5. اضطرابات التخثر
اضطرابات الدم: مثل الهيموفيليا أو استخدام أدوية مميعات الدم التي قد تزيد من خطر النزيف داخل الدماغ.
6. الاضطرابات الوعائية الأخرى
التهاب الأوعية الدموية: مثل التهاب الأوعية الدموية في الدماغ (التهاب الأوعية الدموية الدماغية) يمكن أن يؤدي إلى نزيف.
7. اسباب طبية أخرى
-تسمم الحمل: في حالات نادرة، يمكن أن يتسبب تسمم الحمل في نزيف دماغي لدى النساء الحوامل.
النزيف الدماغي يتطلب تقييمًا سريعًا وعلاجًا طارئًا للتقليل من الأضرار العصبية وتحسين فرص التعافي.
في حالة النزيف الدماغي(Cerebral Hemorrhage) في وحدة العناية المركزة، يكون للممرضين دور حاسم في توفير رعاية متكاملة ومراقبة دقيقة لضمان استقرار الحالة وتحسين النتائج. يشمل دور التمريض في هذه الحالة ما يلي:
1. التقييم والتشخيص
- مراقبة الأعراض العصبية:استخدام مقاييس مثل مقياس غلاسكو للغيبوبة (GCS) لتحديد حالة الوعي ، والقدرة على الحركة، وردود الفعل العصبية، ومستوى الاضطراب الذهني وضعف الأطراف أو صعوبة في الكلام.
- العلامات الحيوية: قياس وتوثيق العلامات الحيوية بشكل متكرر، بما في ذلك معدل التنفس، وضغط الدم، ونبض القلب، ودرجة الحرارة.
المراقبة المنتظمة: تنفيذ تقييمات دورية للحالة العصبية وتوثيق التغيرات.
2. إدارة الحالة الطبية
- إعطاء الأدوية:تنفيذ توجيهات الطبيب بشأن الأدوية الموصوفة، بما في ذلك مضادات التخثر، ومضادات الصرع، والأدوية المخفضة للضغط.
- مراقبة التأثيرات الجانبية: متابعة ردود الفعل على الأدوية وتقديم تقارير عن أي آثار جانبية
غير طبيعية.
3. دعم التنفس والدورة الدموية
- تنظيم التنفس: توفير الأكسجين الإضافي إذا لزم الأمر، ومراقبة مستوى تشبع الأكسجين في الدم.
- مراقبة ضغط الدم: الحفاظ على ضغط الدم ضمن المعدل الطبيعي لمنع تفاقم النزيف. استخدام أدوية خافضة للضغط حسب الحاجة.
4. العناية الشخصية والمراقبة
- مراقبة السوائل والتوازن: إدارة السوائل والالكتروليتات بدقة لتفادي حالات مثل الجفاف أو التورم.
- الرعاية الجلدية: مراقبة الجلد وتفادي تقرحات الضغط من خلال تغيير وضعيات المريض بانتظام.
5. التثقيف والتوجيه
- تثقيف الأسرة: شرح الحالة والعلاج والإجراءات المتبعة، وتقديم الدعم النفسي للأسرة.
- التخطيط للرعاية المستقبلية: مناقشة التوقعات والإجراءات الممكنة، بما في ذلك التأهيل والرعاية اللاحقة.
6. التوثيق والمتابعة
- سجل الحالة: توثيق جميع التقييمات، والإجراءات، والعلاج، والتغييرات في الحالة بدقة.
- التواصل مع الفريق الطبي: التعاون مع الأطباء وفريق الرعاية لتحديث خطة العلاج بناءً على التقدم والملاحظات.
7. الوقاية من المضاعفات
- رصد علامات المضاعفات: مثل زيادات الضغط داخل الجمجمة، أو العدوى، أو تجمع السوائل.
- تنفيذ تدابير وقائية: مثل الوقاية من التجلط العميق في الأوردة، وضمان عدم تعرض المريض للإصابات الثانوية
- العناية التمريضيه لمرضي الجراحات المخ و الاعصاب Neurosurgery
التعريف:-
هي مجال طبي يتعامل مع تشخيص وعلاج الأمراض والإصابات التي تؤثر على الدماغ، والحبل الشوكي، والأعصاب الطرفية. تشمل الحالات التي يتعامل معها الجراحون العصبيون مجموعة متنوعة من المشكلات، مثل الأورام الدماغية، والإصابات الرضحية، والأمراض التنكسية، والتشوهات الخلقية.
أنواع حالات الجراحة العصبية
1. الأورام الدماغية
- الأورام الأولية: أورام تنشأ مباشرة من أنسجة الدماغ مثل الأورام الدبقية والأورام السحائية.
- الأورام الثانوية: أورام تنتشر إلى الدماغ من أماكن أخرى في الجسم (مثل سرطان الثدي أو
الرئة الذي ينتشر إلى الدماغ).
2. الإصابات الرضحية
- الرضوض الدماغية: إصابات في الدماغ نتيجة للحوادث أو السقوط.
- إصابات الحبل الشوكي: إصابات تؤدي إلى ضغط أو تمزق في الحبل الشوكي.
3. الأمراض التنكسية
- مرض باركنسون: اضطراب عصبي يؤثر على الحركة ويتميز بالارتعاش والبطء في الحركة.
- الصرع: اضطرابات في النشاط الكهربائي للدماغ.
4. التشوهات الخلقية
- الانشقاق الشوكي: عدم إغلاق الحبل الشوكي بشكل كامل أثناء تطور الجنين.
- تشوهات الأوعية الدموية: مثل الأورام الوعائية أو التشوهات الشريانية الوريدية (AVMs).
5. الأمراض الوعائية
- السكتة الدماغية: انسداد أو نزيف في الأوعية الدموية للدماغ مما يؤدي إلى تلف في أنسجة الدماغ.
- الأنيوريزم: توسع غير طبيعي في الأوعية الدموية في الدماغ ، مما يزيد من خطر حدوث
نزيف دماغي.
دور التمريض في حالات الجراحة العصبية
1. قبل الإجراء
- التقييم والتحضير
- تقييم الحالة الصحية:إجراء تقييم شامل للعلامات الحيوية، والتاريخ الطبي، والتقييم العصبي والجراحي للمريض.
-تقييم عصبي مفصل لتحديد الحالة الوظيفية للدماغ والحبل الشوكي قبل العملية، بما في ذلك
تقييم مستوى الوعي، قوة العضلات، واستجابة الأعصاب.
- التثقيف والإعلام: شرح الإجراء للمريض وعائلته، بما في ذلك تفاصيل العملية، المخاطر، والفوائد المحتملة.
- تقديم معلومات حول ما يمكن أن يتوقعه المريض بعد العملية وكيفية التحضير لها.
- توضيح أهمية الصيام قبل الجراحة، خاصة فيما يتعلق بالتخدير.
- التحضير الجسدي
- التحضير الشخصي: التأكد من صيام المريض إذا لزم الأمر(عادة 6-8 ساعات قبل الجراحة)، وإجراء التحضيرات الخاصة مثل تنظيف البشرة ، وإزالة أي ملحقات مثل المجوهرات أو وضع القسطرة.
- إعداد البيئة الجراحية: تجهيز جميع الأدوات والمعدات اللازمة وتعقيمها.
2. أثناء الإجراء
- دعم الفريق الطبي
- مساعدة في الإجراء: تقديم الدعم للفريق الجراحي، وضمان توفر الأدوات والمعدات اللازمة.
-العمل جنبًا إلى جنب مع فريق التخدير للتأكد من استقرار حالة المريض.
- مراقبة الحالة: متابعة العلامات الحيوية للمريض، ومراقبة تأثير التخدير.
-الاستجابة السريعة لأي تغييرات غير متوقعة في الحالة الصحية للمريض أثناء العملية.
3. بعد الإجراء
دور التمريض في العناية المركزة للحالات بعد جراحة عصبية:
1. التقييم والمراقبة المستمرة
- مراقبة الحالة العصبية
- تقييم الاستجابة العصبية: مراقبة مستويات الوعي والقدرة الحركية والإدراكية بشكل دوري. استخدام مقاييس مثل مقياس غلاسكو للغيبوبة (GCS) لتقييم مستوى الوعي ، واستجابة الأطراف للحركة، وانعكاسات الضوء على العينين.
- مراقبة أعراض عصبية جديدة: مراقبة ظهور أي أعراض جديدة مثل تغييرات في الرؤية، أو مشاكل في التنسيق الحركي، أو ضعف مفاجئ، اضطرابات في الكلام، والتي قد تشير إلى مضاعفات مثل النزيف أو تورم الدماغ.
- مراقبة العلامات الحيوية:
- العلامات الحيوية: متابعة العلامات الحيوية مثل ضغط الدم، ومعدل النبض، والتنفس، ودرجة الحرارة بشكل منتظم.
- مراقبة علامات الضغط داخل الجمجمة: مراقبة أي تغييرات في العلامات الحيوية قد تشير إلى زيادة الضغط داخل الجمجمة، مثل صداع شديد أو قيء، أو بطء في الاستجابة العصبية.
2. إدارة الألم وتقديم الرعاية التلطيفية
- إدارة الألم
- تقييم الألم: استخدام أدوات تقييم الألم مثل مقياس الألم لتحديد شدة الألم وتقديم الأدوية المسكنة وفقًا لتوصيات الطبيب.
- توفير الراحة: مساعدة المريض في العثور على وضع مريح والتأكد من أن إدارة الألم فعالة.
- رعاية الجرح
- مراقبة الجرح الجراحي: متابعة حالة الجرح للتأكد من عدم وجود علامات للعدوى، أو نزيف، أو تهيج . الانتباه لأي تغيرات غير طبيعية في الجرح مثل الاحمرار أو التورم.
- تغيير الضمادات: تغيير الضمادات بانتظام وفقًا للإرشادات الطبية وضمان الحفاظ على نظافة الجرح.
**3. الرعاية التنفسية والدورة الدموية**
- إدارة التنفس
- مراقبة التنفس: متابعة معدل التنفس ومستوى الأكسجين في الدم والتأكد من توفير دعم التنفس
إذا لزم الأمر.
- التهوية الميكانيكية: إذا كان المريض يستخدم جهاز تنفس صناعي، متابعة إعدادات الجهاز
وتقييم فعاليته.
- رعاية الدورة الدموية:
- مراقبة السوائل: مراقبة توازن السوائل والأملاح وضبط السوائل الوريدية بناءً على احتياجات المريض.
- تقييم الدورة الدموية: متابعة العلامات الحيوية مثل ضغط الدم ومعدل النبض لتقييم الدورة الدموية وضمان استقرارها.
4. الرعاية التغذوية
- إدارة التغذية
- التغذية عبر الأنبوب: إذا كان المريض يتلقى تغذية عبر أنبوب، تأكد من التحقق من تدفق التغذية ومراقبة أي مضاعفات محتملة مثل القيء أو الإسهال.
- تقييم احتياجات التغذية: تعديل خطة التغذية بناءً على حالة المريض والتوصيات الطبية لضمان توفير العناصر الغذائية الضرورية.
5. التثقيف والتوجيه
- تثقيف المريض وأسرته
- التدريب على الرعاية المنزلية: تعليم المريض وعائلته كيفية العناية بالجرح، وإدارة الألم، والتعرف على العلامات التحذيرية التي تتطلب عناية طبية.
- التخطيط للرعاية بعد الخروج: تقديم إرشادات حول العلاج الطبيعي، وإعادة التأهيل، والتدابير المنزلية اللازمة بعد مغادرة العناية المركزة.
6. التوثيق والإبلاغ**- توثيق الرعاية:
- تدوين الملاحظات: تسجيل جميع الملاحظات حول الحالة العصبية، والأعراض الجديدة، والعلاج، وأي تغييرات في الحالة.
- إبلاغ الفريق الطبي: تقديم تقارير دقيقة عن الحالة العامة للمريض وأي مضاعفات أو تغييرات جديدة وضمان تحديث الحالة الصحية للمريض بشكل مستمر.- العناية التمريضيه لمرضي اضطراب درجات الوعي
فيديو يوضح كيفيه العنايه التمريضيه لرضي اضطراب درجات الوعي
التعريف :
هم الأشخاص الذين فقدوا الوعي ولا يستجيبون للمؤثرات المحيطية مثل اللمس، الصوت، أو الضوء.
فقدان الوعي هو حالة طبية طارئة يمكن أن تكون نتيجة للعديد من الأسباب المختلفة، تتراوح من حالات خفيفة إلى حالات تهدد الحياة
-هو حالة يتوقف فيها الشخص عن االستجابة لألحداث من حوله ويكون في حالة من عدم الوعي الكامل.
أسبابه :
قد يكون هذا نتيجة لمجموعة متنوعة من الأسباب، بما في ذلك الأمراض، الأصابات، أو حالات الطوارئ الطبية الأصابات الرأسية:
الوصف :إصابات في الرأس نتيجة لحوادث، سقوط، أو ضربات يمكن أن تؤدي إلى فقدان الوعي
األمراض العصبية:
الوصف :مثل السكتات الدماغية، التهابات الدماغ، أو الأورام يمكن أن تسبب فقدان الوعي
األمراض القلبية:
الوصف :اضطرابات في القلب مثل النوبة القلبية أو الأيقاع غير الطبيعي يمكن أن تؤدي إلى فقدان الوعي
انخفاض مستويات السكر في الدم:
الوصف :انخفاض حاد في مستوى السكر في الدم (Hypoglycemia (قد يسبب فقدان الوعي
التسمم:
الوصف :التسمم بالمواد الكيميائية أو الأدويه يمكن أن يؤدي إلى فقدان الوعي
نقص الاكسجين:
الوصف :حالات مثل انسداد مجرى الهواء أو مشاكل التنفس يمكن أن تؤدي إلى نقص الأكسجين وفقدان الوعي الأغماء:
الوصف :يحدث نتيجة لأنخفاض مفاجئ في تدفق الدم إلى الدماغ، وعادة ما يكون بسبب الوقوف المفاجئ أو الضغط النفسي
أعراضه :
* شحوب اللون
* نقص معدل النبض عن أقل معدل طبيعي ( 60 )
* نقص ضغط الدم
* يعود الشخص لحالته الطبيعية بعد فترة بسيطة فى تلك الأثناء ينام الشخص فى وضع الصدمة وإذا لم يفيق لا بد ان يفحص
أثناء الصدمة أو الغيبوبة :
· تلاحظ حدقة العين – التنفس – الحركة ومستوى الوعي
· يسمع التنفس وتعد ضربات القلب ويلاحظ انتظامها

دور المسعف :
1. التأكد من سلامة التنفس
2. ملاحظة العلامات الحيوية
3. وضع الصدمة
4. أبدأ إعطاء محاليل بلبنات الرينجر أو البلازما إن ان وجدت
5. يوصل المصاب بجهاز مونيتور للقلب
6. عمل رسم قلب
7. إعطاء الأدوية الموصوفة
8. محاولة جعل المريض يعي ما حوله والمكان والأشخاص من حوله
معظم حالات الإغماء العارضة لا تتطلب سوى ملاحظة لفترة مناسبة ثم يخرج المريض من المستشفى فى تلك هذه الحالة ( يصحب المريض بأحد أهله او أقاربه )
الحالات آلتي تهدد حياة المريض مثل :
· جلطة الشريان التاجي الحادة
· النقص فى ضربات القلب وعدم انتظامه
· نزيف شديد من الجهاز الهضمي
· جلطة فى الرئة
· فشل كلوى
· تسمم الأدوية آلتي تسبب هبوط حاد فى القلب والرئتين
· التلوث
· الالتهاب السحائي
** فإن المريض يحجز لفترة لاستكمال الفحوصات وإعطاء العلاج المناسب .
- العناية التمريضيه لحالات الـ Polytrauma
فيديو يوضح العنايه التمريضيه لحالات poly trauma
التعريف:-
الـ Polytrauma هي حالة طبية تشير إلى إصابات متعددة تؤثر على عدة أنظمة جسدية أو أعضاء بشكل متزامن. تتطلب هذه الحالات تدخلًا طبيًا عاجلًا وشاملًا، نظرًا لتأثيرها الكبير على استقرار المريض وفرص النجاة.
الـ Polytrauma هو حالة طبية معقدة حيث يتعرض المريض لإصابات متعددة تؤثر على أكثر من نظام جسدي أو عضو واحد. يمكن أن تشمل هذه الإصابات:
- إصابات الرأس: مثل ارتجاج الدماغ أو النزيف داخل الجمجمة.
- إصابات الصدر: مثل كدمات الرئة أو انهيار الرئة.
- إصابات البطن: مثل تمزق الأعضاء الداخلية أو النزيف البطني.
- إصابات الأطراف: مثل الكسور المتعددة أو بتر الأطراف.
- إصابات الظهر: مثل إصابات العمود الفقري.
أسباب الـ Polytrauma
1. الحوادث المرورية
- تصادم السيارات: الحوادث البالغة يمكن أن تؤدي إلى إصابات متعددة في جميع أنحاء الجسم.
- سقوط الدراجات النارية: تصادم الدراجة النارية مع السيارات أو الأرض يمكن أن يتسبب في إصابات شديدة.
2. الحوادث الصناعية
- الآلات الثقيلة: حوادث العمل التي تشمل الآلات الثقيلة يمكن أن تؤدي إلى إصابات متعددة.
- السقوط من الارتفاعات: الحوادث الناتجة عن السقوط من المرتفعات مثل المباني.
3. إصابات الرياضة
- الإصابات الشديدة: مثل الإصابات الناتجة عن الحوادث الرياضية العنيفة أو الاحتكاك القوي.
4. الاعتداءات الجسدية
- الضرب أو الطعن: الاعتداءات العنيفة يمكن أن تؤدي إلى إصابات متعددة في الجسم.
5. التعرض للكوارث
- الزلازل أو الانفجارات: الحوادث الكبيرة أو الكوارث الطبيعية قد تتسبب في إصابات متعددة.
6. الانفجارات
- الألغام أو العبوات الناسفة:الانفجارات في الحروب أو العمليات الإرهابية يمكن أن تؤدي إلى إصابات خطيرة ومتعددة.
تتطلب إدارة الـ Polytrauma تنسيقًا مكثفًا بين فرق متعددة من المتخصصين الطبيين، بما في ذلك الجراحين، وأطباء الطوارئ، وأطباء التخدير، والممرضين، لضمان تقديم العلاج الفوري والشامل وتخفيف المخاطر المحتملة.
في حالات الـ **Polytrauma**، حيث يتعرض المريض لإصابات متعددة تؤثر على مختلف أنظمة الجسم، يلعب التمريض دورًا حيويًا في إدارة الرعاية وتقديم الدعم لضمان استقرار الحالة وتحسين فرص التعافي. تشمل مسؤوليات الممرضين في هذه الحالات ما يلي:
1. التقييم والتشخيص
- مراقبة العلامات الحيوية: متابعة العلامات الحيوية بانتظام مثل معدل التنفس، وضغط الدم، ونبض القلب، ودرجة الحرارة، لتحديد حالة الاستقرار العامة للمريض والتعرف على أي تغييرات قد تشير إلى تفاقم الحالة.
- تقييم الأعراض: مراقبة الأعراض المرتبطة بالإصابات المختلفة، مثل الألم، والتورم، والضيق التنفسي.
2. إدارة الحالة الطبية
- إعطاء الأدوية: تقديم الأدوية كما هو موصوف، بما في ذلك المسكنات للألم، والأدوية المضادة للبكتيريا، وأدوية ضغط الدم ومراقبة آثارها الجانبية.
- تنفيذ الإجراءات الطبية: المساعدة في إجراءات مثل تثبيت الكسور، وإدارة القسطرة، وإجراءات الإنعاش إذا لزم الأمر، وضمان تقديم الرعاية المطلوبة بشكل دقيق.
3. دعم التنفس والدورة الدموية
- إدارة التنفس: توفير الأكسجين الإضافي إذا لزم الأمر، وضبط أجهزة التنفس الصناعي في الحالات التي تتطلبها ومراقبة مستويات الأكسجين في الدم.
- مراقبة السوائل: إدارة السوائل والالكتروليتات بدقة لضمان التوازن السليم وتفادي التجفاف أو الاحتفاظ بالسوائل الزائدة.
4. الرعاية الشخصية والمراقبة
- الرعاية الجلدية: مراقبة الجلد لتجنب تقرحات الضغط، والتأكد من العناية بالجرح بشكل صحيح ، وتغيير الوضعيات بانتظام.
- الرعاية الجراحية: متابعة حالات الجروح والتأكد من التئامها، وتغيير الضمادات حسب الحاجة، ومراقبة أي علامات للعدوى.
5. رصد الحالة وتوثيقها
- مراقبة التغيرات: متابعة أي تغييرات في الحالة الصحية، وتوثيق التقييمات والإجراءات والعلاج بدقة.
- تقديم التقارير: تحديث فريق الرعاية الطبية بحالة المريض والتغيرات المهمة في حالته ، والتأكد من وجود تواصل فعال بين جميع الأعضاء.
6. التثقيف والتوجيه
- تثقيف الأسرة: شرح حالة المريض، وخطة العلاج، والإجراءات الطبية، وتقديم الدعم النفسي للأسرة.
- التوجيه حول الرعاية المستقبلية: تقديم إرشادات حول كيفية التعامل مع الرعاية بعد الخروج من المستشفى، بما في ذلك التدابير الخاصة بالإصابات المتعددة.
7. الوقاية من المضاعفات
- رصد المضاعفات: متابعة علامات المضاعفات مثل العدوى، وتجلط الدم العميق، ومشاكل التنفس.
- تنفيذ التدابير الوقائية: مثل استخدام أدوية مانعة للتجلط، وتحريك المريض بانتظام لمنع تقرحات الضغط، والحرص على العناية الشخصية المناسبة.
8. الرعاية الطارئة
- التدخل السريع: الاستجابة الفورية لأي تغييرات مفاجئة في الحالة مثل صدمة النزيف، أو توقف القلب، أو صعوبة في التنفس.
- تنفيذ خطط الطوارئ: تطبيق بروتوكولات الطوارئ وإجراءات إنعاش القلب والرئة إذا لزم الأمر.
يجب أن يكون الممرضون في حالات الـ Polytrauma قادرين على العمل بشكل فعال ضمن فريق طبي متعدد التخصصات لتقديم الرعاية المتكاملة وتخفيف المخاطر المرتبطة بإصابات متعددة وتعقيداتها. وهذا يتطلب مهارات عالية في التقييم، التخطيط، والتنفيذ، و القدرة على التعامل مع حالات الطوارئ بكفاءة.