دليل العمل للاضطرابات الاخري
| Site: | EHC | Egyptian Health Council |
| Course: | دلائل الاجراءات التمريضية لوحدة الرعاية المركزة |
| Book: | دليل العمل للاضطرابات الاخري |
| Printed by: | Guest user |
| Date: | Tuesday, 5 May 2026, 11:38 PM |
Description
"last update: 21 January 2025" تحميل الدليل
- اعداد
تحت اشراف
- أ.د/ محمد لطيف الرئيس التنفيذي للمجلس الصحي المصري - د/ كوثر محمود نقيب عام التمريض المصري – عضو مجلس الشيوخ
تمت المراجعة
- أ.د/ شريف وديع ناشد مستشار وزير الصحة للطوارئ والرعاية العاجلة
|
م |
الاسم |
الوظيفة |
|
1 |
أ.د/ امل احمد خليل مرسي |
نائب رئيس الجامعة لشئون التعليم والطلاب – جامعة بورسعيد |
|
2 |
أ.د / عفاف عبد العزيز عبد العزيز بصل |
عميد كلية التمريض –استاذ تمريض باطنه وجراحي جامعة طنطا |
|
3 |
أ.د/ زينب حسين على محمد سعد |
وكيل الكلية لشئون البيئة وخدمة المجتمع – كلية التمريض – جامعه حلوان |
|
4 |
أ.د/ امل سعيد طه رفاعي |
أستاذ ورئيس قسم التمريض الباطني الجراحي – جامعة بنها |
|
5 |
أ.د /حنان احمد السباعي على |
استاذ التمريض التمريض الباطني الجراحي- كلية التمريض – جامعة القاهرة |
|
6 |
د نيفين عبدربه النبي محمد عبد النبي |
رئيس الإدارة المركزية ندباَ –وزاره الصحة |
|
7 |
د /مايسة حسني احمد تمام |
مدير عام للإدارة ندباَ – وزاره الصحة |
|
8 |
د/ نانسي علاء الدين عبد الباسط على |
المشرف على التعليم الفني- الهيئة العامة للرعاية الصحية |
|
9 |
د /شيرين محمد محمد سعدالدين |
المشرف على تطوير الخدمات التمريضية –الهيئة العامة للرعاية الصحية |
|
10 |
أ.م.د/ هبة محمود محمد |
أستاذ مساعد تمريض صحة الام وحديثي الولادة –كلية التمريض - جامعة عين شمس |
|
المشاركين |
||
|
11 |
د/ صباح نجاح حسن |
أستاذ مساعد تمريض الباطني الجراحي كلية تمريض- جامعة حلوان |
|
12 |
/أعبد القادر السيد محمود |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
13 |
أأ/حمد مصطفي عبد الحكيم |
عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
|
14 |
أ/ مروة محمد حسن يوسف |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
15 |
أ /سمر مجدي الحسانين |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
|
16 |
د/ سعاد السيد يونس |
أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
- العناية التمريضيه لحالات فرط بوتاسيوم الدم Hyperkalemia
التعريف:-
هو حالة تحدث عندما يكون مستوى البوتاسيوم في الدم أعلى من المعدل الطبيعي. البوتاسيوم هو معدن أساسي يلعب دورًا حيويًا في وظيفة العضلات، والأعصاب، وخاصة في تنظيم إيقاع القلب. فرط بوتاسيوم الدم يمكن أن يكون حالة خطيرة تؤدي إلى مضاعفات صحية خطيرة إذا لم يتم علاجها بشكل صحيح.
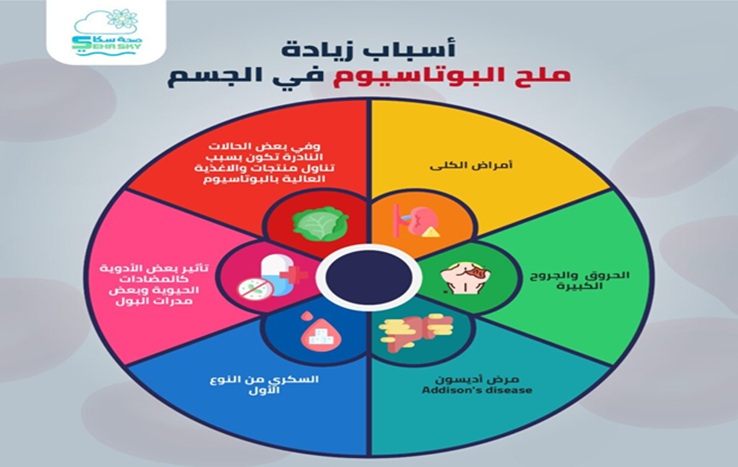
أسباب فرط بوتاسيوم الدم
1. مشاكل في الكلى:
- الفشل الكلوي: الكلى التالفة قد لا تكون قادرة على إزالة البوتاسيوم الزائد من الجسم.
- التهاب الكلى: التهابات أو أمراض أخرى تؤثر على وظيفة الكلى.
2. اضطرابات هرمونية:
- نقص الألدوستيرون: قد يحدث نقص الألدوستيرون بسبب أمراض مثل مرض أديسون، مما يسبب احتفاظ الجسم بالبوتاسيوم.
3. الأدوية:
- مدرات البول الموفرة للبوتاسيوم: مثل سبيرونولاكتون وتريامتيرين.
- المكملات: تناول مكملات البوتاسيوم بشكل مفرط أو الحقن الوريدي للبوتاسيوم.
4. الأمراض العضلية:
- تحلل العضلات: حالات مثل الانهيار العضلي أو الاضطرابات العضلية يمكن أن تسبب إطلاق البوتاسيوم من العضلات إلى الدم.
5. مشاكل في نقل البوتاسيوم:
- الحماض الأيضي: يمكن أن يسبب نقل البوتاسيوم من الخلايا إلى الدم بسبب انخفاض درجة الحموضة في الدم.
6. تناول كميات كبيرة من البوتاسيوم:
- النظام الغذائي: تناول كميات كبيرة جدًا من الأطعمة الغنية بالبوتاسيوم أو مكملات البوتاسيوم.
الأعراض
- اضطرابات قلبية: عدم انتظام ضربات القلب، والرجفان البطيني، وتوقف القلب.
- ضعف العضلات: ضعف العضلات، والتقلصات، والشعور بالضعف العام.
- خدر وتنميل: شعور بالخدر أو الوخز في الأطراف.
التعب: شعور بالإرهاق الشديد.
- مشاكل هضمية: غثيان وقي

فيديو يوضح أعراض فرط البوتاسيوم في الجسم
دور التمريض في إدارة فرط بوتاسيوم الدم
التقييم والمراقبة
- مراقبة العلامات الحيوية:
- معدل ضربات القلب: مراقبة أي تغييرات غير طبيعية في معدل ضربات القلب أو نظم القلب، حيث يمكن أن يؤدي فرط بوتاسيوم الدم إلى اضطرابات قلبية خطيرة.
- العلامات السريرية: تقييم أعراض مثل ضعف العضلات، والتقلصات، والخدر.
- تحليل الدم: إجراء تحاليل دورية لمراقبة مستويات البوتاسيوم في الدم.
- تسجيل رسم القلب: لمراقبة أي تغيرات في إيقاع القلب قد تشير إلى تأثير فرط بوتاسيوم الدم.
2. إدارة الأدوية والعلاج
- علاج البوتاسيوم الزائد:
- مدرات البول: استخدام مدرات البول لإزالة البوتاسيوم الزائد من الجسم.
- الترشيح الكلوي: في حالات الفشل الكلوي الشديد، قد يكون من الضروري استخدام غسيل الكلى لإزالة البوتاسيوم الزائد.
- أدوية أخرى: استخدام أدوية مثل كالسوم كلوريد، وبيكربونات الصوديوم، والأنسولين (المعطى مع الجلوكوز) للحد من تأثير البوتاسيوم على القلب والعضلات.
- تعديل نظام العلاج: مراجعة وإيقاف الأدوية التي قد تساهم في فرط بوتاسيوم الدم، مثل مدرات البول الموفرة للبوتاسيوم.
3. التثقيف والتوجيه
- إدارة النظام الغذائي: توجيه المريض حول تقليل تناول الأطعمة الغنية بالبوتاسيوم مثل الموز، والطماطم، والبطاطس.
- تناول الأدوية: توعية المريض حول أهمية تناول الأدوية وفقًا للتعليمات الطبية.
- مراقبة الأعراض: تعليم المريض كيفية التعرف على علامات فرط بوتاسيوم الدم والإبلاغ عنها على الفور.
4. الوقاية من المضاعفات
- تقييم التغيرات القلبية: متابعة تأثيرات فرط بوتاسيوم الدم على القلب والتدخل السريع إذا لزم الأمر.
- تعديل الجرعات: التأكد من عدم تناول الجرعات الزائدة من الأدوية التي يمكن أن تؤدي إلى فرط بوتاسيوم الدم.
- الرعاية التمريضية لحالات نقص بوتاسيوم الدم Hypokalemia
التعريف:-
هو حالة تحدث عندما يكون مستوى البوتاسيوم في الدم أقل من المعدل الطبيعي. البوتاسيوم هو معدن أساسي يلعب دورًا حيويًا في وظائف الخلايا، والأعصاب، والعضلات، وتنظيم ضربات القلب. نقص البوتاسيوم يمكن أن يسبب مجموعة من المشاكل الصحية، بما في ذلك اضطرابات في نظم القلب وضعف العضلات وتعب عام.
أسباب نقص بوتاسيوم الدم
1. فقدان البوتاسيوم من الجسم
- الإسهال الشديد: يمكن أن يؤدي الإسهال المزمن إلى فقدان كبير للبوتاسيوم.
- التقيؤ المستمر: التقيؤ المتكرر يمكن أن يؤدي إلى فقدان السوائل والمواد الأساسية مثل البوتاسيوم.
- استخدام مدرات البول: بعض مدرات البول تسبب زيادة في إفراز البوتاسيوم.
- التعرق المفرط: قد يؤدي التعرق المفرط بسبب النشاط البدني الشديد أو درجات الحرارة العالية إلى فقدان البوتاسيوم.
2. عدم كفاية تناول البوتاسيوم
- نقص في النظام الغذائي: تناول كميات غير كافية من الأطعمة الغنية بالبوتاسيوم مثل الموز، والبرتقال، والسبانخ.
3. اضطرابات هرمونية
- **متلازمة كوشينغ: فرط إنتاج الكورتيزول يمكن أن يؤدي إلى فقدان البوتاسيوم.
- **فرط الألدوستيرونية: زيادة إنتاج هرمون الألدوستيرون يسبب فقدان البوتاسيوم.
4. الأدوية
- مدرات البول: كما ذُكر سابقًا، يمكن أن تؤدي مدرات البول إلى فقدان البوتاسيوم.
- الأدوية الملينة: استخدامها بشكل مفرط يمكن أن يؤدي إلى فقدان البوتاسيوم.
- الأدوية الكورتيكوستيرويدية: مثل الكورتيزون قد تؤثر على توازن البوتاسيوم في الجسم.
5. الحالات الطبية
- مرض الكلى: يمكن أن يؤثر على قدرة الجسم على الحفاظ على مستويات البوتاسيوم.
- السكري غير المنضبط: يمكن أن يسبب فقدان البوتاسيوم بسبب زيادة التبول، خاصة إذا كان مستوى السكر في الدم مرتفعًا.
- الحماض الكيتوني السكري: يؤدي إلى فقدان كبير للبوتاسيوم بسبب تداخل الجسم في توازن السوائل والمعادن.
الأعراض
- اضطرابات قلبية:عدم انتظام ضربات القلب، وضعف النبض وزيادة خطر الإصابة بنوبات قلبية في الحالات الشديدة..
- ضعف العضلات: ألم وضعف في العضلات، والشعور بالإرهاق.
- مشاكل في الجهاز الهضمي: إمساك، وتقلصات في البطن وبطء في حركة الأمعاء.
- تعب عام: شعور بالضعف والدوخة، ونقص في الطاقة وصعوبة التركيز.
- تغيرات في المزاج: الاكتئاب والتهيج والعصبية.

فيديو يوضح أعراض نقص البوتاسيوم في الجسم
دور التمريض في إدارة نقص بوتاسيوم الدم
1. التقييم والمراقبة
- مراقبة العلامات الحيوية
- معدل ضربات القلب: مراقبة أي تغييرات غير طبيعية في معدل ضربات القلب أو نظم القلب.
- علامات التنفس: متابعة التنفس للتأكد من عدم وجود صعوبات، حيث قد تؤثر مشاكل العضلات على القدرة على التنفس.
- تقييم الحالة السريرية:
- تقييم العضلات: فحص قوة العضلات والتوازن لملاحظة أي ضعف أو تقلصات.
- تقييم الأعراض: متابعة الأعراض مثل الإرهاق، والتقلصات العضلية، والدوخة بشكل منتظم لتقييم التحسن أو التفاقم.
- مراقبة مستوى البوتاسيوم
- تحاليل الدم: إجراء تحاليل دورية لمستويات البوتاسيوم في الدم للتأكد من عودتها إلى المستوى الطبيعي.
2. إدارة الأدوية والعلاج
- تقديم مكملات البوتاسيوم
- الأدوية الفموية: إعطاء مكملات البوتاسيوم الفموية مثل كبسولات البوتاسيوم أو الشراب وفقًا للجرعة الموصى بها من قبل الطبيب.
- الأدوية الوريدية: في الحالات الشديدة، قد يتطلب الأمر إعطاء البوتاسيوم عبر الوريد بجرعات محسوبة بعناية لتجنب المضاعفات.
- إدارة السوائل
- التحكم في السوائل: ضبط السوائل المدخلة والمخرجة للتقليل من فقدان البوتاسيوم وتحسين توازن السوائل.
3. التثقيف والتوجيه
- تثقيف المريض
- توصيات غذائية: توجيه المريض بشأن الأطعمة الغنية بالبوتاسيوم، مثل الموز، والبرتقال، والبطاطس.
-إدارة الأدوية: توعية المريض حول أهمية تناول الأدوية بانتظام واتباع التعليمات الطبية.
- إدارة الأعراض
- إرشادات حول الأعراض: تعليم المريض كيفية التعرف على علامات نقص البوتاسيوم الشديد (مثل خفقان القلب أو ضعف العضلات الشديد) والتوجه للطبيب عند ظهورها.
4. الوقاية من المضاعفات
- مراقبة التغيرات القلبية
- مراقبة ECG: إجراء رسم القلب لمراقبة أي تغيرات في نظم القلب التي قد تكون ناتجة عن نقص البوتاسيوم.
- تقييم وتحسين العلاجات
- تقييم العلاج: متابعة استجابة المريض للعلاج وتعديل الخطط العلاجية حسب الحاجة، بناءً على استجابة الجسم ومستويات البوتاسيوم.
- العناية التمريضيه لحالات التسمم بجرعات زائدة
التعريف:-
هو حالة تحدث عندما يتعرض الجسم لمواد ضارة أو سامة تؤدي إلى اضطراب وظائفه الطبيعية. قد تكون هذه المواد كيميائية أو بيولوجية وتدخل الجسم عن طريق الفم، التنفس، الجلد، أو الحقن. يمكن أن تكون المواد السامة موجودة في الأدوية، الطعام، المواد الكيميائية المنزلية، أو بعض النباتات والحيوانات
أنواع التسمم بجرعات زائدة
1. التسمم بالأدوية:
- الأدوية المسكنة: مثل الأفيونيات (الأفيون، المورفين، الهيروين) التي يمكن أن تسبب تثبيط الجهاز التنفسي.
- الأدوية النفسية: مثل مضادات الاكتئاب أو المهدئات التي قد تؤدي إلى خمول، وضغط دم منخفض، ومشاكل في التنفس.
- الأدوية القلبية: مثل الأدوية المستخدمة لعلاج أمراض القلب التي يمكن أن تسبب عدم انتظام ضربات القلب.
2. التسمم بالمواد الكيميائية:
- المواد المذيبة: مثل الأسيتون، أو المذيبات العضوية التي يمكن أن تسبب تهيجًا، وأضرارًا بالجهاز التنفسي والعصبي.
- السموم الصناعية: مثل المبيدات الحشرية أو المواد الكيميائية الزراعية التي تؤثر على وظائف الجسم الحيوية.
3. التسمم بالمكملات الغذائية:
- الفيتامينات والمعادن: تناول كميات كبيرة يمكن أن يؤدي إلى تأثيرات سامة، مثل التسمم بالفيتامين A أو D.
الأعراض
تختلف الأعراض بناءً على نوع المادة المسممة وجرعتها، ولكن يمكن أن تشمل:
- أعراض الجهاز التنفسي: صعوبة في التنفس، أو توقف التنفس.
- أعراض قلبية: عدم انتظام ضربات القلب، أو انخفاض ضغط الدم، أو زيادة ضغط الدم.
- أعراض عصبية: ارتباك، دوار، فقدان الوعي، أو تشنجات.
- أعراض هضمية: غثيان، قيء، أو آلام في البطن.
- أعراض جلدية: طفح جلدي، أو تهيج، أو احمرار.
دور التمريض في إدارة حالات التسمم بجرعات زائدة في وحدة العناية المركزة
1. التقييم والمراقبة
- مراقبة العلامات الحيوية
- العلامات الحيوية: متابعة دقيقة لضغط الدم، معدل النبض، معدل التنفس، ودرجة الحرارة.
- مستويات الأوكسجين: استخدام جهاز قياس الأوكسجين (SpO2) لمراقبة مستويات الأوكسجين في الدم.
- تقييم الحالة العصبية:
- الوعي: استخدام مقياس غلاسكو للغيبوبة لتقييم مستوى الوعي.
- المراقبة العصبية: متابعة أي علامات للتشنجات أو الارتباك.
- تحليل الدم والاختبارات:
- تحاليل الدم: فحص مستويات المادة المسممة، والتحقق من وجود مشاكل في وظائف الكبد والكلى، ومستويات الأيونات.
- اختبارات أخرى: مثل الأشعة السينية أو الموجات فوق الصوتية إذا كان هناك اشتباه في الأضرار الداخلية.
2. إدارة العلاج
- إزالة السموم
- التحجيم: إذا تم تناول مادة سامة عن طريق الفم، قد يكون من الضروري إجراء غسيل معدي (تنظيف المعدة) أو استخدام أدوية ملينة.
- المضادات: استخدام ترياق (إذا كان متاحًا) أو مضادات سموم محددة لمعادلة تأثير المادة المسممة.
- إدارة الأعراض:
- الأدوية: استخدام أدوية لتخفيف الأعراض مثل مضادات الحموضة، مسكنات الألم، أو أدوية مضادة للتشنجات.
- السوائل: إعطاء السوائل الوريدية لضمان الترطيب وتعويض السوائل المفقودة أو لدعم وظائف الأعضاء.
- الدعم التنفسي:
- التنفس الاصطناعي: إذا كانت هناك مشاكل تنفسية، قد يحتاج المريض إلى جهاز التنفس الاصطناعي أو دعم تنفسي آخر.
- إدارة الضغط الدموي
- التحكم في الضغط: استخدام أدوية لضبط ضغط الدم إذا كان هناك انخفاض أو ارتفاع غير طبيعي.
3. التثقيف والتوجيه
- تثقيف الأسرة
- التوجيه الأسري: توجيه العائلة حول حالة المريض، وما يجب مراقبته، وكيفية إدارة الرعاية بعد خروج المريض من وحدة العناية المركزة.
- إعداد خطة للخروج:
- التخطيط للرعاية المستقبلية: إعداد خطة لرعاية المريض بعد الخروج من المستشفى، بما في ذلك متابعة العلاج، والوقاية من التسمم المستقبلية، وتقديم إرشادات حول الأدوية.
4. الوقاية من المضاعفات
- الوقاية من العدوى
- المراقبةمتابعة أي علامات عدوى مثل الحمى أو الاحمرار.
- إدارة المضاعفات الأخرى
- تقييم تطور الحالة: متابعة أي مضاعفات محتملة وتقديم العلاج اللازم، مثل مشاكل الكلى أو الكبد.- التسمم بالصبغات
التعريف :-
هو حالة طبية نادرة
تحدث عندما يتعرض الفرد لمستويات سامة من الصبغات أو المواد الكيميائية المستخدمة
في الصبغات، سواء عن طريق الاستنشاق، أو التلامس المباشر مع الجلد، أو الابتلاع.
يمكن أن

تحدث هذه الحالة نتيجة تعرض مزمن أو حادث عرضي.
أنواع الصبغات والأسباب الشائعة للتسمم
1. صبغات صناعية:
- صبغات الأقمشة: قد تحتوي على مواد كيميائية سامة مثل الأصباغ الصناعية.
- صبغات الشعر: تحتوي بعض صبغات الشعر على مركبات كيميائية قد تكون سامة عند التعرض الكبير.
2. الاستنشاق والتعرض البيئي:
- المعادن الثقيلة: بعض الصبغات قد تحتوي على معادن ثقيلة مثل الرصاص أو الكادميوم، التي يمكن أن تكون سامة عند استنشاقها.
3. التعرض المهني
- عمال الصناعة: الأشخاص الذين يعملون في تصنيع أو استخدام الصبغات قد يكونون معرضين للتسمم بسبب التعرض المتكرر.
الأعراض
تختلف الأعراض حسب نوع الصبغة وطرق التعرض، ولكن تشمل بشكل عام:
- مشاكل جلدية: طفح جلدي، حكة، واحمرار.
- مشاكل تنفسية: صعوبة في التنفس، سعال، وضيق في الصدر.
- أعراض هضمية: غثيان، قيء، وآلام في البطن.
- أعراض عصبية: صداع، دوار، وتعب عام.
- أعراض عامة: حمى، ضعف، وتعرق مفرط.
دور التمريض في إدارة حالات التسمم بالصبغات
إذا كانت حالة التسمم بالصبغات تتطلب دخول العناية المركزة، فإن الرعاية تكون أكثر تعقيدًا وتتطلب إدارة دقيقة للحالة. في وحدة العناية المركزة، يُركّز على دعم الحياة، ومراقبة الأعضاء الحيوية، وعلاج الأعراض الخطيرة المرتبطة بالتسمم. إليك دور التمريض في إدارة حالات التسمم بالصبغات في وحدة العناية المركزة:
1. التقييم والمراقبة
- مراقبة العلامات الحيوية
- العلامات الحيوية: متابعة دقيقة لضغط الدم، ومعدل النبض، ومعدل التنفس، ودرجة الحرارة.
- مستويات الأوكسجين: مراقبة مستويات الأوكسجين في الدم باستخدام جهاز قياس الأوكسجين (SpO2) وتوفير الأوكسجين التكميلي إذا لزم الأمر.
- تقييم الحالة العصبية
- الوعي: استخدام مقياس غلاسكو للغيبوبة لتقييم مستوى الوعي.
- المراقبة العصبية: متابعة أي تغييرات في الحالة العصبية، مثل التشنجات أو ضعف العضلات.
- التحاليل والاختبارات
- تحاليل الدم: فحص مستويات المواد السامة، والكيمياء الحيوية، وصور الأشعة إذا لزم الأمر لتحديد مدى تأثير التسمم.
- اختبارات وظائف الأعضاء: متابعة وظائف الكلى، والكبد، والرئتين.
2. إدارة العلاج
- إزالة السموم والتطهير
- التحجيم: إذا تم تناول الصبغة، قد يكون من الضروري إجراء غسيل معدي (تنظيف المعدة) أو استخدام أدوية ملينة.
- التحقق من التعرض: غسل الجلد والشعر بشكل شامل باستخدام مواد غير سامة لتقليل امتصاص السم.
- إدارة الأعراض
- الأدوية: استخدام أدوية لتخفيف الأعراض مثل مسكنات الألم، ومضادات الحموضة، أو أدوية مضادة للغثيان.
- السوائل: إدارة السوائل وإعطاء السوائل الوريدية لضمان الترطيب وتعويض السوائل المفقودة.
- الدعم التنفسي:
- التنفس الاصطناعي: إذا كانت هناك مشاكل تنفسية، قد يحتاج المريض إلى جهاز التنفس الاصطناعي أو دعم تنفسي آخر.
- إدارة الضغط الدموي:
- التحكم في الضغط: استخدام أدوية لضبط ضغط الدم إذا كان هناك انخفاض أو ارتفاع غير طبيعي.
3. التثقيف والتوجيه
- تثقيف الأسرة
- التوجيه الأسري: توجيه العائلة حول حالة المريض وإجراءات الرعاية في العناية المركزة والتحديثات المستمرة.
استدعاء الاخصائي الاجتماعي
- إعداد خطة للخروج
- التخطيط للرعاية المستقبلية:إعداد خطة للرعاية بعد الخروج، بما في ذلك متابعة العلاج والرعاية المنزلية، وتقديم إرشادات حول تجنب التعرض المستقبلي للمواد السامة.
4. الوقاية من المضاعفات
- الوقاية من العدوى
- العناية بالجروح: إذا كان هناك جروح بالمريض ضمان النظافة والتعقيم لتفادي أي عدوى محتملة.
- المراقبة: متابعة أي علامات عدوى مثل الحمى أو الاحمرار.
- إدارة المضاعفات الأخرى:
- تقييم تطور الحالة: متابعة أي مضاعفات محتملة وتقديم العلاج اللازم، مثل مشاكل الكلى أو الكبد.- مُتلازمة غيلان- باريه Guillain-Barré Syndrome (GBS)
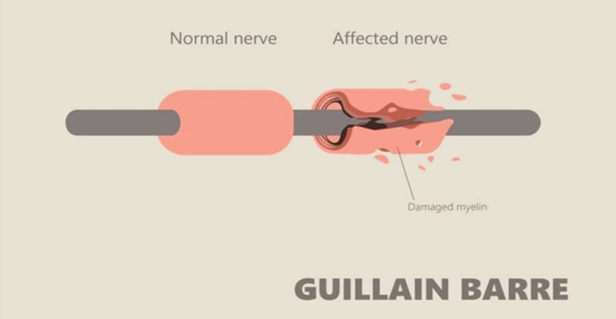
اعتِلالُ الجذور والأَعصابِ المُزيلُ للمَيالين الالتهابي الحاد؛ التهاب الأعصاب المتعدِّد الحاد
التعريف: -
مُتلازمة غيلان-باريه هي إحدى أشكال اعتلال الأعصاب المُتعدِّد، تُسبِّبُ ضُعف العضلات، الذي يتفاقم عادةً خلال بضعة أيام إلى أسابيع، ثم يتحسن ببطء أو يعود إلى طبيعته من تلقاء نفسه.ولكن، قد يتحسَّن الأشخاص بسرعة أكبر مع المعالجة أويُعتقد أن مُتلازمة غيلان-باريه تحدث بسبب تفاعل مناعي ذاتي
الأعراض
⬅️ تبدأ أعراضُ مُتلازمة غيان-باريه عادةً في كلتا الساقين، ثم تتقدم نحو الأعلى باتجاه الذراعين
في بعض الأحيان، تبدأ الأعراض في الذراعين أو الرأس وتتقدَّم نحو الأسفل
⬅️ الشعور بالضُّعف والإحساس بالدبابيس والإبر أو حدوث فقدان للإحساس.ويكون الضعفُ أكثر وضوحًا من الإحساس غير الطبيعي
⬅️ يُعاني 5-10٪ من ضُعفٍ شديدٍ في العضلات التي تتحكَّم في التنفس بحيث يكون من الضروري استعمال التنفس الاصطناعي
⬅️ عندما يكون الاضطرابُ شديدًا، تصبح عضلات الوجه والبلع ضعيفةً
⬅️ وعندما تكون هذه العضلات ضعيفة، قد يختنق الأشخاص حينما يأكلون أو يُصابون وسوء التغذية
⬅️ ينخفض أداء الوظائف الداخلية التي يتحكَّم بها الجهاز العصبي اللاإرادي ؛ فمثلًا، قد يحدث تفاوتٌ كبيرٌ في ضغط الدَّم أو يصبحَ نظمُ القلب غيرَ طبيعي أو يحدثَ احتباسٌ للبول أو إمساكٌ شديد
⬅️ وفي حالةٍ مختلفة تُسمَّى مُتلازمة ميلر- فيشر Miller-Fisher syndrome تقتصر الأعراضُ على حدوث شللٍ في حركات العينين، ويصبح المشي غيرَ مستقر، وتختفي المُنعكسات الطبيعية
فيديو يوضح متلازمة جوليان بار (عناية مركزة)
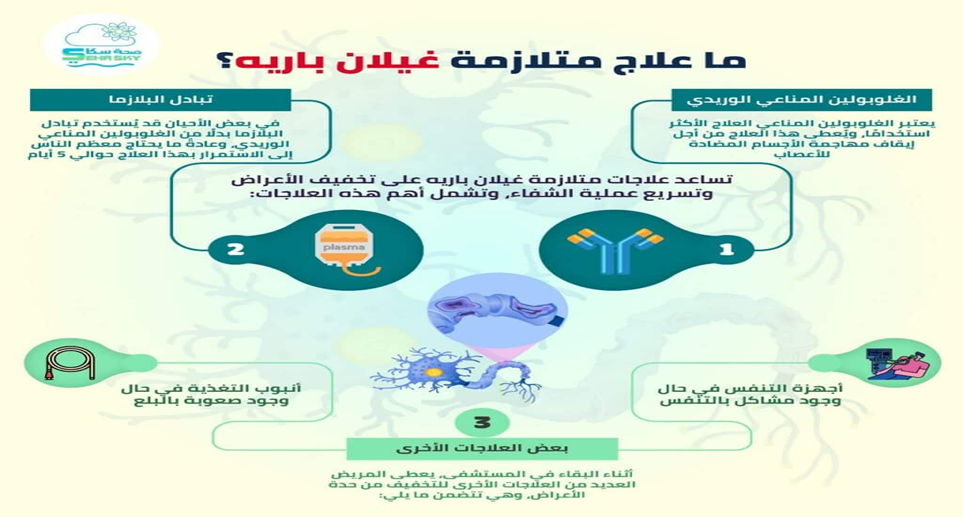
دور التمريض في إدارة حالات متلازمة غيلان باريه (GBS)
⬅️ مراقبة الحالة التنفسية: قم بتقييم وظيفة الجهاز التنفسي بانتظام حيث يمكن أن يتطور مرض جيلان باريه إلى عضلات الجهاز التنفسي.
⬅️ الحركة والعلاج الطبيعي:
1. يراعي الممرضين منع حدوث قرحات الضغط والإصابات من خلال توفير المراتب الليِّنة، وتقليب الأشخاص المصابين بضُعفٍ شديدٍ كلَّ ساعتين
2. المساعدة في تمارين الحركة والعلاج الطبيعي للحفاظ على مرونة المفصل ومنع التقلصات أثناء فترة الشلل والحفاظ على وظيفة العضلات والمَفاصِل والقدرة على المشي ويمكن استخدامُ العلاج الحراري لجعل العلاج الطبيعي أكثرَ راحة
⬅️ إدارة الألم: إعطاء مسكنات الألم حسب الوصفة الطبية. قد يعاني المرضى من آلام شديدة بسبب التهاب الأعصاب.
⬅️ الدعم الغذائي: قد يحتاج المصابون بضُعفٍ في عضلات الوجه والرقبة إلى تغذية من خلال التغذية الوريدية ، أو عبر أنبوب المعدة أو الأمعاء الدقيقة بالتنظير الداخلي عبر الجلد أو من خلال شِقٍّ صغيرٍ في البطن.يُمكن إعطاءُ السوائل عبر الوريد
⬅️ التثقيف الصحي للمريض والدعم العاطفي: توفير الطمأنينة والمعلومات حول الحالة.
- المراجع
Hinkle, J., & Cheever, K. (2021). Brunner and suddarth’s text book of medical surgical nursing. Wolters Kluwer.
Papadakis, M. A., & McPhee, S. J. (Eds.). (2016). Current medical diagnosis and treatment (55th ed.). New York, NY: McGraw-Hill.
Infusion Nurses Society (INS), www.ins1.org Infusion nursing standards of practice.