دليل اجراءات العمل التخصيصية لمرضى الرعاية المركزه
| Site: | EHC | Egyptian Health Council |
| Course: | دلائل الاجراءات التمريضية لوحدة الرعاية المركزة |
| Book: | دليل اجراءات العمل التخصيصية لمرضى الرعاية المركزه |
| Printed by: | Guest user |
| Date: | Tuesday, 5 May 2026, 11:39 PM |
Description
"last update: 30 January 2025" تحميل الدليل
- اعداد
تحت اشراف
- أ.د/ محمد لطيف الرئيس التنفيذي للمجلس الصحي المصري - د/ كوثر محمود نقيب عام التمريض المصري – عضو مجلس الشيوخ
تمت المراجعة
- أ.د/ شريف وديع ناشد مستشار وزير الصحة للطوارئ والرعاية العاجلة
م | الاسم | الوظيفة |
1 | أ.د/ امل احمد خليل مرسي | نائب رئيس الجامعة لشئون التعليم والطلاب – جامعة بورسعيد |
2 | أ.د / عفاف عبد العزيز عبد العزيز بصل | عميد كلية التمريض –استاذ تمريض باطنه وجراحي جامعة طنطا |
3 | أ.د/ زينب حسين على محمد سعد | وكيل الكلية لشئون البيئة وخدمة المجتمع – كلية التمريض – جامعه حلوان |
4 | أ.د/ امل سعيد طه رفاعي | أستاذ ورئيس قسم التمريض الباطني الجراحي – جامعة بنها |
5 | أ.د /حنان احمد السباعي على | استاذ التمريض التمريض الباطني الجراحي- كلية التمريض – جامعة القاهرة |
6 | د نيفين عبدربه النبي محمد عبد النبي | رئيس الإدارة المركزية ندباَ –وزاره الصحة |
7 | د /مايسة حسني احمد تمام | مدير عام للإدارة ندباَ – وزاره الصحة |
8 | د/ نانسي علاء الدين عبد الباسط على | المشرف على التعليم الفني- الهيئة العامة للرعاية الصحية |
9 | د /شيرين محمد محمد سعدالدين | المشرف على تطوير الخدمات التمريضية –الهيئة العامة للرعاية الصحية |
10 | أ.م.د/ هبة محمود محمد | أستاذ مساعد تمريض صحة الام وحديثي الولادة –كلية التمريض - جامعة عين شمس |
المشاركين | ||
11 | د/ صباح نجاح حسن | أستاذ مساعد تمريض الباطني الجراحي كلية تمريض- جامعة حلوان |
12 | /أعبد القادر السيد محمود | عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
13 | أأ/حمد مصطفي عبد الحكيم | عضو إدارة التمريض بالهيئة العامة للرعاية الصحية فرع الأقصر |
14 | أ/ مروة محمد حسن يوسف | أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
15 | أ /سمر مجدي الحسانين | أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
16 | د/ سعاد السيد يونس | أخصائي تمريض بالإدارة العامة للتمريض- وزارة الصحة |
- العناية التمريضية لمرضي على جهاز مونيتور
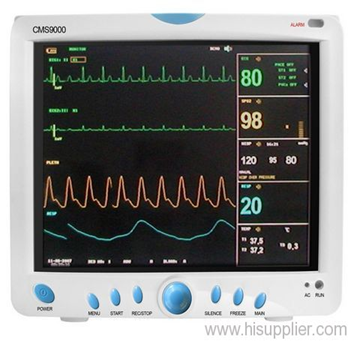
المونيتور
التعريف :
-جهاز المونيتور، المعروف أي ًضا باسم جهاز مراقبة العالمات الحيوية، هو جهاز طبي يستخدم لمراقبة مجموعة من العالمات الحيوية للمريض بشكل مستمر. هذه العالمات تشمل معدل ضربات القلب، ضغط الدم، معدل التنفس، وتشبع األكسجين في الدم(2SpO (، ودرجة الحرارة.
-يُستخدم جهاز المونيتور بشكل شائع في وحدات العناية المركزة (ICU(، غرف العمليات، وغرف الطوارئ، حيث يكون من الضروري مراقبة حالة المريض بدقة على مدار الساعة. يمكن لجهاز المونيتور عرض البيانات بشكل مرئي على شاشة وتسجيلها لتحليلها لاحقا.
الأنواع :
1- أجهزة الملاحظة التناظرية:
وكانت تستخدم في السابق حيث كان الجهاز يوضح رسم القلب فقط وبعد إجراء تعديلات التخصص عليها أصبح هناك جهاز مونيتور يقيس ضغط الدم وأخر لقياس النبض.وقدتم استخدام هذه الأجهزة علي نطاق واسع وساعدت علي إنقاذ حياة الكثير من البشر ولكن كانت هناك العديد من العوائق في طريقها مثل التداخل الكهربي،وعدم وجود إنذارات بالإضافة إلي كونها باهظة الثمن.
2- أجهزة الملاحظة الرقمية:
مع وجود تكنولوجيا معالجة الإشارات الرقمية digital signal processing تطورت المونيتورات الطبية بشكل كبير.وأصبحت كل الموديلات رقمية وأصبح لها ميزة التصغير وسهولة الحمل.وأصبحت معايرها تتكون مقياس النبض،مقياس نسبة الأكسيجين بالدم،ضغط الدم،درجة الحرارة،رسم القلب الالكتروني.
3- أجهزة الملاحظة الملحقة بجهاز تنظيم ضربات القلب:
غالبا ما تستخدم هذه الاجهزه في وحدة الاستقبال والطوارئ.وذلك لتوفير الوقت والجهد في نقل المريض من جهاز لأخر.
الاستخدمات :
1. قياس النبض
2. قياس معدل التنفس
3. إنذارات مسموعة ومرئية :يقوم الجهاز بإطالق إنذارات عند خروج أي من القراءات عن النطاق الطبيعي، مما يسمح بالتدخل السريع.
4. رسم القلب الالكتروني
5. قياس ضغط الدم عن طريق قطعة الضغط التي تلف حول زراع المريض.ويكون ضغط الدم الطبيعي120\80±20\15
6. قياس درجة الحراره عن طريق محولات الحراره وتكون الحرارة الطبيعية من36.5الي37.5
7. قياس نسبة الأكسيجين في الدم.
8. تسجيل البيانات وتخزينها.
الافراد الاكثر استخداما :
1. مرضي وحدات الرعاية الحرجة.
2. مرضي وحدات الغسيل الكلوي.
3. مرضي غرف العمليات.
4. مرضي غرف الافاقه.
5. مرضي وحدات الاستقبال لحين تصنيفهم.
6. المرضي من الأطفال في وحدة الرعاية الحرجة لحديثي الولادة.

قياس نسبة الأكسجين بالدم
التعريف :
هو قياس نسبة الأكسجين بالدم (2SpO (هو إجراء غير جراحي يتم باستخدام جهاز oximeter Pulse لقياس نسبة تشبع األكسجين في الدم، وهو مؤشر مهم على مدى كفاءة الجهاز التنفسي في تبادل الغازات .
الأدوات والمستلزمات :
كابل Pulse oximet + المونيتور.
الخطوات :
1. أكد من نظافة الموقع :قبل توصيل الجهاز بإصبع المريض، تأكد من نظافة وجفاف اإلصبع لتجنب أي تداخل قد يؤثر على القراءة
2. اختيار الموقع المناسب :إذا كان المريض يعاني من ضعف الدورة الدموية أو مشاكل في اإلصبع مثل الجروح أو التورم، يمكن استخدام مواقع أخرى مثل شحمة الاذن أو إصبع القدم
3. توصيل كابل Pulse oximeter بالمونيتور.
4. توصيل Pulse oximeter على إبهام المريض.
o تقوم افراد هيئة التمريض بالقراءة الطبيعية لقياس نسبه الأكسجين بالدم هي من 95-97%.
o درجه إشباع الأكسجين الأقل من (60 %-70%) ظاهرة تهدد المريض.
o تشبع منخفض باألكسجين )أقل من 39 %( قد يشير إلى حالة نق األكسجة(hypoxemia (، التي تتطلب تدخالً طبياً فوريا.

- كيفيه اجراء عمل رسم قلب
التعريف :
هو جهاز طبي يُستخدم لقياس وتسجيل النشاطتعديل -جهاز رسم القلب، المعروف أيضا باسم جهاز تخطيط كهربية ) ECG او EKG(القلب الكهربائي للقلب. يلتقط هذا الجهاز اإلشارات الكهربائية التي ينتجها القلب عند انقباضه وانبساطه، ويقوم بتحويلها إلى موجات تُعرض على شاشة أو تُطبع على ورقة.
- هذه الموجات تعطي معلومات حيوية عن إيقاع القلب ونمطه، ويمكن من خاللها اكتشاف حاالت طبية مختلفة مثل عدم انتظام ضربات القلب، احتشاء عض
- لة القلب )النوبة القلبية(، وغيرها من االضطرابات القلبية. يُستخدم جهاز رسم القلب بشكل شائع في المستشفيات، والعيادات، وغرف الطوارئ، ويمكن استخدامه أيضا أثناء الفحوصات الروتينية للقلب .
رسم القلب يكون مهم جدا في تشخيص حالات عديدة منها :
· تغييرات في ضربات القلب الايقاعية المنتظمة.
· يساعد في تشخيص سبب الام الصدر.
· أستخدام مذيبات الجلطة في حالات الاحتشاء القلبي (myocardialinfarction) يعتمد علي رسم القلب.
· يساعد ايضا في تشخيص سبب ضيق التنفس (breathlessness).
كهربية القلب وكيف ينبض القلب
تعريف كهربية القلب :
أنقباض اي عضلة يكون مصاحب بتيارات كهربائية تسمي (depolarization) أي مزيل الاستقطاب و هذه التيارات يمكن ان تُسجل بواسطة أقطاب كهربائية (electrodes) وتكون هذه الأقطاب موصلة بسطح الجسم ، ولهذا فيمكن ان نسجل الانقباض لعضلات الجسم كله
و بالتالي اذا اردنا تسجيل انقباض عضلات القلب فقط بوضوح فلابد ان يكون الشخص مستريح و جميع عضلات جسمه الاخري منبسطة.
و بالرغم من ان القلب يحتوي علي 4 حجرات ، فسنراه في التصوير الكهربائي حجرتان فقط لأن الاذينين ينقبضان معا و البطينين ايضا.
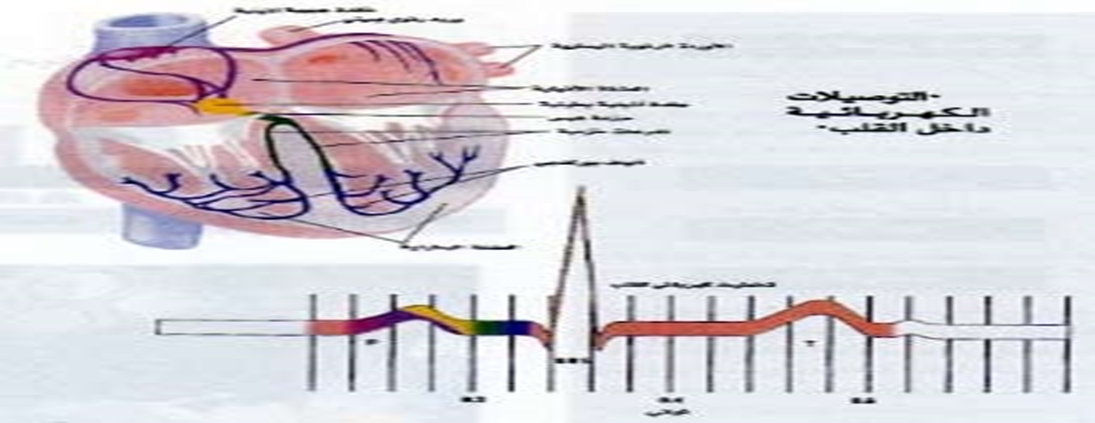
النبض الطبيعي :
تنبع ضربات القلب الايقاعية المنتظمة من داخل نسيج عضلة القلب نفسها فهي ذاتية الحركة حيث يبدأ النبض الطبيعي بإشارة كهربائية تُصدر من مولد ومنظم كهربائي عصبي عضلي متخصص ، صغير الحجم جداً يقع في جدار الأذين الأيمن يسمى (العقدة الجيبية الأذينية) أوsinoatrial node، بمعدل 60-100 نبضة / إشارة كهربائية في الدقيقة . وتنتشر هذه الإشارة الكهربائية بسرعة كبيرة للأذينين مما يجعلهما ينقبضان لدفع الدم من الأذينين للبطينين ثم تنتقل تلك الإشارة الكهربائية إلى مستقبل وفي نفس الحال يعتبر مولداً احتياطياً صغير الحجم ويسمى (العقدة الأذينية البطينية) أو atrioventricular node جداً يقع بين البطينين والأذينين والتي تسمح بمرور الإشارة الكهربائية عن طريق توصيلات كهربائية تتفرع من العقدة البطينية الأذينية إلى البطينين في جزء من الثانية مما يجعلهما ينقبضان لدفع الدم من البطينين لخارج القلب والبطين الأيمن يدفع بالدم غير المؤكسد للرئتين ليتم أكسدته والبطين الأيسر يدفع بالدم المؤكسد لجميع أجزاء الجسم لتستفيد من الدم المؤكسد الذي يعود بعد أنتزاع الأوكسجين منه للجزء الأيمن من القلب وهكذا تكتمل دورة واحدة للدم.
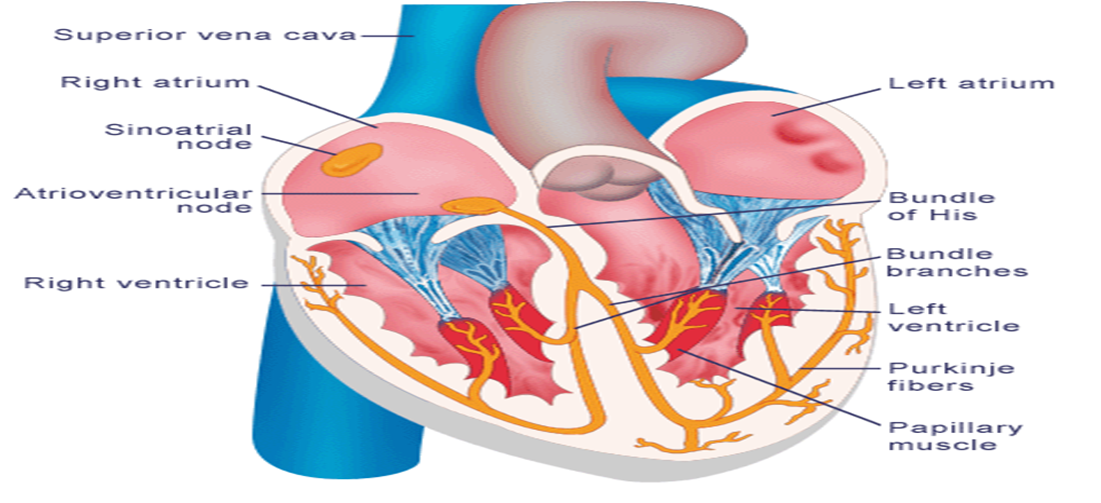
وبالتالي في الانسان الطبيعي تنشأ الاشارات الكهربية من ( العقدة الجيب أذينية) وفي هذا الحين يسمي النظام ب(النظم القلبي) أو (sinus rhythm) ، اما في بعض الحالات المرضية يمكن ان تنشأ التيارات من مصدر اخر مثل ( العقدة الاذينية البطينية) و يسمي النظام في هذا الحين ب( النظم العقدي) أو nodal rhythm أو ممكن ينبع من اي مصدر اخر مثل عضلات البطين نفسه و هذا قد يكون بسبب فشل العقدة الجيب اذينية في اصدار نبضات أو وجود مصدر خارجي - في اي مكان اخر في القلب - ينبض بمعدل اعلي من منظم ضربات القلب الاساسي فيأخذ مكانه وبالتالي في الانسان الطبيعي تنشأ الاشارات الكهربية من ( العقدة الجيب أذينية) وفي هذا الحين يسمي النظام ب(النظم القلبي) أو (sinus rhythm ) ، اما في بعض الحالات المرضية يمكن ان تنشأ التيارات من مصدر اخر مثل ( العقدة الاذينية البطينية) و يسمي النظام في هذا الحين ب( النظم العقدي) أو ( nodal rhythm ) أو ممكن ينبع من اي مصدر اخر مثل عضلات البطين نفسه و هذا قد يكون بسبب فشل العقدة الجيب اذينية في اصدار نبضات أو وجود مصدر خارجي - في اي مكان اخر في القلب - ينبض بمعدل اعلي من منظم ضربات القلب الاساسي فيأخذ مكانه.
صور رسم القلب (leads) :
كل قطب كهربي موصل بالجسم يعتبر كاميرا و نقوم بوضع 10 اقطاب علي جسم الانسان واحد على كل ذراع وكل ساق وعند ستّ نقاط على الصدر و بالتالي نحصل علي 10 أقطاب ( كاميرات ) من جهات مختلفة ، كل كاميرا تنتج لنا صورة مختلفة عن الكاميرا الاخري لان كل واحدة تلتقط منظر القلب من زاوية مختلفة و لكنه هو نفس المنظر ، مثل مباراة كرة القدم ، فنجد انه يوجد اكثر من كاميرا في الملعب و كل واحدة تلتقط منظرا معينا من زاوية معينة و لكن هي نفس المباراة .
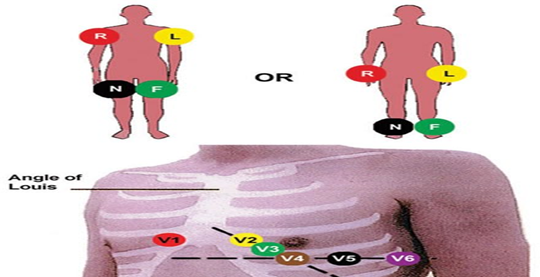
و جهاز رسم القلب ينتج لنا 12 صورة :
الستة أقطاب( كاميرات) التي علي الصدر تنتج لنا 6 صور مختلفة (leads) و تسمي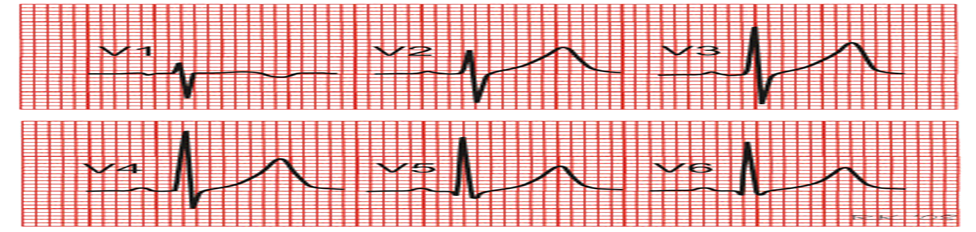
V1,V2,V3,V4,V5,V6
أماكن الأقطاب التي علي الصدر هي كالاتي :
· V1: في المسافة رقم 4 التي بين الضلوع علي اليمين
. 4th
intercostal space Rt
V2: في المسافة رقم 4 التي بين الضلوع علي اليسار Lt.4
th intercostal space
· V3: في النقطة ما بين V2&V1
V4: عند قمة القلب APEX
V5: في نفس مستوي قمة القلب عند خط الابط الامامي anterioer axillary line
V6: في نفس مستوس قمة القلب عند خط الابط المنتصفmid-axillary
line
أماكن الوصلات :
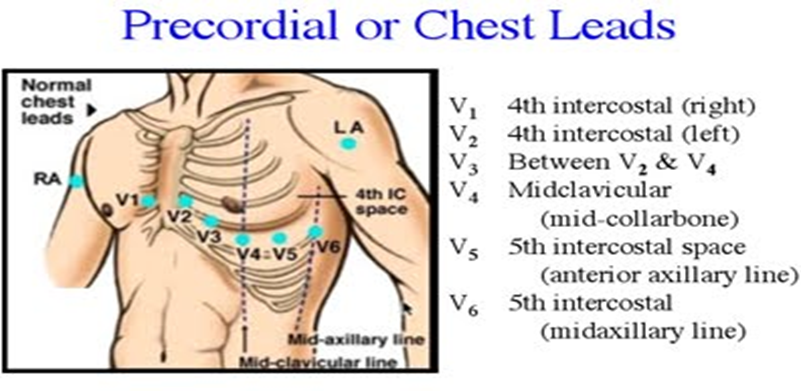
اما الأقطاب التي علي الاطراف فكل واحدة تنتج لنا صورة ماعدا التي عند الساق اليسري فهي فقط للتوصيل الارضي لا تتدخل في الرسم .
· اليد اليمني تسمي : aVR
· اليد اليسري :aVL
· القدم اليمني : aVF
أما الثلاثة صور المتبقية فهما عبارة عن اندماج كل صورتين من الصور الناتجة عن الاقطاب الموجودة عند الاطراف
اندماج الصورة :
• اليد اليمني مع اليد اليسري تنتج لنا صورة تسمي:( lead I).
• اليد اليمني مع القدم تسمي : ( lead II ) .
• اليد اليسري مع القدم تسمي: ( lead III ).
وبما ان هذه الصور اندماج لاكثر من صورة فهي بالتالي تكون مكبرة (augmented) ولكي تكون الصور الناتجة كلها متساوية يقوم الجهاز بتكبير الصور الاخري الصادرة من الآطراف
( aVR , aVL, aVF) .
• حيث أن الحرف(V) يعني كلمة (Vector) أي المتجه اليها الكاميرا (electrode).
• (a) هي (augmented) أي مكبرة كما أوضحنا.
• (R) هي (Right arm) .
• (L) هي (Left arm).
• (F ) هي (Foot).
الصور تكون مرتبة كالاتي ( من الشمال لليمين طبعا ):
• Lead I, lead II, lead III, aVR, aVL , aVF, V1,V2,V3,V4,V5,V6))-
شكل رسم القلب :
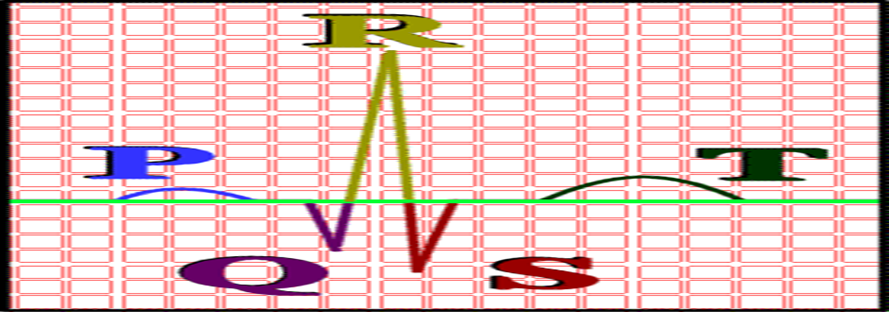
عضلات الاذينين أصغر من عضلات البطينين و لذلك فان التيار الكهربائي المصاحب لانقباض الاذينين سيكون صغيرا و يرمز له في رسم القلب برمز (الموجة ب) (P wave)،بينما انقباض البطينين يرمزله بالرمز (مجموعة كيو ار اس ) (QRS complex )، و بعدها يرمز لانبساط البطينين برمز ( الموجة ت) T wave ،حيث ان الدورة القلبية تبدأ بأنقباض الاذينين ثم انبساطهما ثم انقباض البطينين ثم انبساطهما ، و كل هذا يسجل كموجات في ورقة رسم القلب..
• انقباض الاذينين (الموجة ب) (P wave) - ثم انبساطهما (-)و هنا لا يسجل انبساط الاذينين لانه يحدث في نفس وقت انقباض البطينين و بالتالي انقباض البطينين يعوق تسجيل انبساط الاذينين.
• انقباض البطينين (مجموعة كيو أر أس) (QRS complex) - ثم أنبساطهما (الموجة تT wave).
بالنسبة الي مجموعة (كيو أر اس) فاول انحناء لاسفل الخط المستقيم يسمي (موجة كيو) (Qwave) و الانحناء الذي يليه الي اعلي يسمي (موجة أر) (R wave) وهو ممكن يكون مسبوق ب (موجة كيو) أو لا• ،ثم يليه لاسفل انحناء اخر يسمي (موجة اس) (S wave) و هو أيضا ممكن يكون مسبوقا بموجة كيو أو لا ... أي انه ليس شرطا أن يمثل انقباض البطينين بـ (مجموعة كيو أر اس) كلها .
• و أي تغير في هذه الصور يكشف عن مشكلة قد تكون في معدل ضربات القلب او نتيجة أنسداد شريان او شيء اخر، و لكن الصور الاكثر استخداما و الاكثر وضوحا هي (lead II) و (avR) و يستخدم احداهما لمتابعة حالة المريض في وحدات العناية المركزة، و ان كان الأكثر أستخداما هو (lead II).
يوجد 10 أقطاب (كاميرات) - electrodes)) - توضع علي الصدر و الساقين و الاذرع .... ينتج عنهما 12 صورة (leads) وهما كالاتي :
• (Lead I, lead II, lead III, aVR, aVL , aVF, V1,V2,V3,V4,V5,V6)
قاعدة مهمة
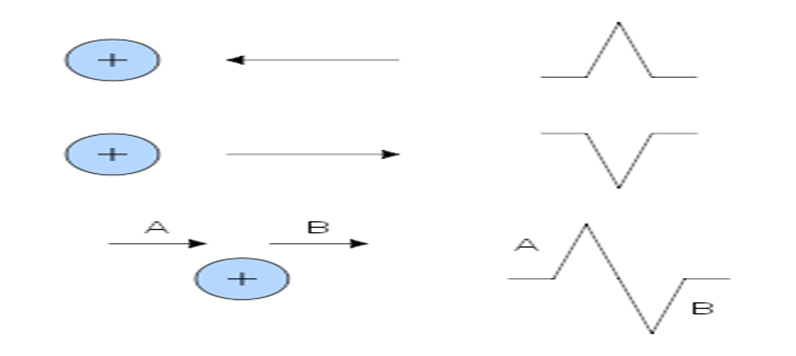
• ان كان اتجاه التيار الكهربائي في القلب في نفس اتجاه القطب ( الكاميرا) الموجهه فيكون الناتج انحناء سالب (لاسفل) علي ورقة رسم القلب ، و العكس ان كان اتجاه التيار عكس اتجاه الكاميرا فيكون الناتج انحناء موجب (لأعلي) علي ورقة رسم القلب ، وان كان اتجاه التيار ليس له علاقة باتجاه الكاميرا فتكون الاشارة ( الانحناء) له أي شكل.
•
و لذلك نجد ان أغلب انحناءات (lead II)
موجبة (لأعلي) لان القطب ( الكاميرا ) الموجهة تصور عكس اتجاه التيار ، أما
أنحناءات (avR) فهي لاسفل لان الكاميرا
الموجهه تصور في اتجاه التيار.
للقراءة رسم القلب يجب أتباع الأتى :
1. معدل ضربات القلب / الدقيقة.
2. ايقاع معدل ضربات القلب (منتظم أم لا).
3. أختلال محور القلب.
4. علامات وجود اقفار دموي ischemia.
5. الموجة ب (P wave ).
6. المسافة ب – أر P-R interval.
7. المجموعة كيو أر أس QRS complex.
8. الموجة ت T wave.
9. الجزء أس – ت ST segment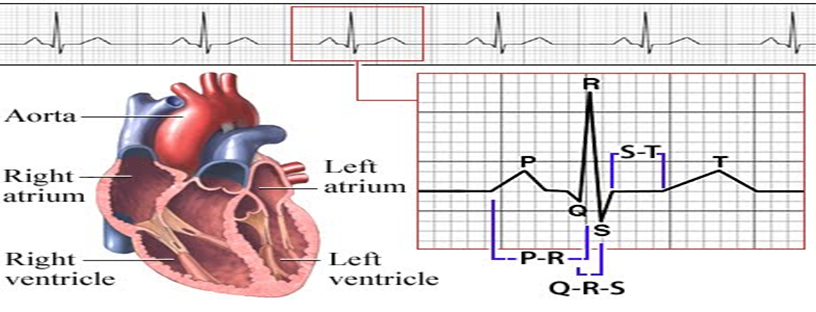
معدل ضربات القلب و إيقاعه :
• يلتقط جهاز رسم كهربائية القلب التيارات الكهربائية ويسجلها علي ورق رسم بياني ذات مربعات متساوية الحجم بمعدل منتظم حيث يحتوي ورق رسم القلب علي مربعات كبيرة وكل مربع كبير يحتوي علي 25 مربع صغير (5×5) و كل مربع صغير(1مم) يمثل 0.04 ثانية،وبالتالي كل مربع كبير( 5 مم) يمثل 0.2 ثانية اي أن 5 مربعات كبيرة تمثل (1ثانية) و 300 مربع كبير يمثل (1دقيقة) ومن ذلك
• يمكن ان نحسب معدل نبض القلب في الدقيقة فمثلا اذا وجدنا دورة القلب كاملة تتكرر كل مربع كبير أي أن القلب ينبض بمعدل 300 دقة/الدقيقة و هكذا
• قياس المسافة بين ( موجات أر ) ( R waves ) و بعضها _ علي أعتبار انها أعلي نقطة في الرسم _ تمثل معدل دقات القلب فالمسافة بين (أر_ أر) (intervalR- R) تمثل الوقت الذي أستغرق في توصيل التيارات الكهربائية خلال أجزاء القلب المختلفة
يمكن قياس معدل ضربات القلب كالاتي :
•
معدل ضربات القلب =300 ( 300 مربع لحساب عدد دقات القلب في الدقيقة) ÷
المسافة بين ( أر- أر) ،و لكن هذا في حال ان يكون معدل ضربات القلب يسير بايقاع
منتظم....
• وقياس الايقاع يتم عن طريق مطابقة المسافة بين (أر- أر) تكون متساوية في كل الصور،
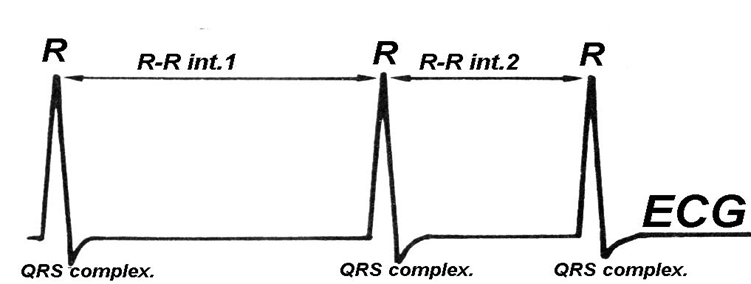
في حالة ان الايقاع غير منتظم فسنحسب معدل ضربات القلب كالاتي :
• معدل ضربات القلب = عدد (موجات ار _R waves) .
• في خلال6 ثواني × 10 .
هذه العملية الحسابية تتم علي طول صور رسم القلب لمدة 6 ثواني.
الموجة بى ((P wave:
• الفترة : هي تمثل فترة انقباض الاذينين .
• المدة : تساوي 0.08_0.12 ثانية أي من (2-3 ) مربع صغير و في بعض الاوقات يقال عنها انها (2.5× 2.5 ) مربع صغير طول في عرض.
الحالات التي يمكن تشخيصها من الأختلافات التي تحدث في (P wave ):
1- كبر حجم الاذين الايمن : أسبابه أرتفاع الضغط الرئوي (Pulmonary hypertension)
و يتم تشخصيه من زيادة ارتفاع (طول) الموجة (ب) اكثر من 3 مم نتيجة زيادة فترة انقباض الاذين الايمن لكبر حجمه و لان من اشهر اسبابه ارتفاع الضغط الرئوي(Pulmonary hypertension) فسميت (P wave) بإسم (P-Palmonale).
2- كبر حجم الاذين الايسر : أسبابه ضيق الصمام المترالي (Mitral stenosis)
و يتم تشخصيه من زيادة عرض الموجة (ب) اكثر من (0.11 ثانية) نتيجة زيادة فترة انقباض الاذين الايسر لكبر حجمه و لان من اشهر أسبابه ضيق الصمام المترالي (Mitral stenosis) فسميت (P wave) بإسم (P-Mitral).
المسافة ب - أر (P-R interval) :
• و هي تبدأ من بداية (الموجة ب) الي بداية (مجموعة كيو أر اس) أي من بداية لبداية و هي تمثل الوقت المستغرق لانتقال التيار الكهربائي من العقدة الجيب اذينية الي الاذينين و منه الي البطينين.
و هي تساوي = 0.12_ 0.20 ثانية أي من (3-5) مربعات صغيرة.
المجموعة كيو أر اس (QRS complex) :
• الفترة: تمثل الوقت المستغرق لانتقال التيار خلال البطينين.
• المدة: تساوي = 0.12 ثانية ( 3 مربعات صغيرة).
•
التشخيص: كما
ذكرنا فهي تساعد في تشخيص حالات الرجفان الاذيني و البطيني و الرفرفة الاذينية و
انواع اضطرابات نظم القلب.
كما انها تساعد ايضا في تشخيص امراض الذبحة الصدرية و الجلطة كما سنوضح و امراض
اخري للقلب.
• خط وهمي يرسم علي القلب يمثل محصلة التيار الكهربائي حيث ان اتجاه التيار الكهربائي في القلب يأتي من العقدة الجيب اذينية- كما اشارنا من قبل – الي أسفل وحيث ان البطين الايسر اكبر من البطين الايمن – لانه يغذي الجسم كله بالدم – فلذلك لو تخيلنا مسار التيار الكهربائي في القلب سيكون من اعلي الي أسفل و متجه ناحية اليسار قليلا....هذا ما يسمي بمحور القلب.
• أي تغييرات في هذا المحور تسمي اختلال محور القلب ناحية اليمين أو اليسار (Rt or Lt axial deviation)
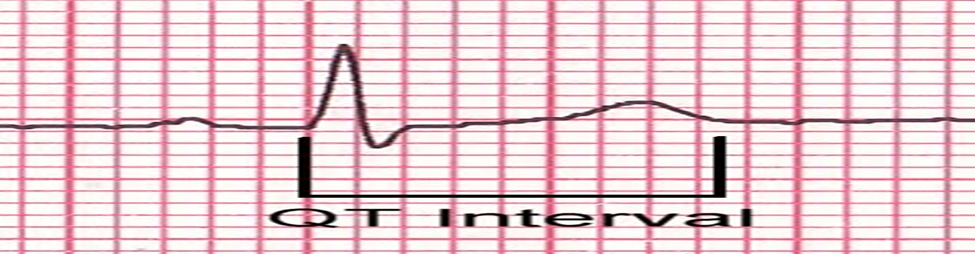
سادسا: مسافة كيو- تى ((QT interval :
•
و هي
تبدأ من بداية (المجموعة كيو أر اس ) حتي نهاية (الموجة ت ) و هي تمثل الوقت المستغرق
لانقباض البطينين و انبساطهما .
و هي تساوي = 0.30 - 0.44 ثانية أي أقل من مربعين كبيرين و مربع صغير.
سابعا: الموجة تى (T wave) :
الفترة : تمثل فترة انبساط البطينين.
المدة: تمثل 4 مربعات صغيرة ارتفاعا.
الشكل: تشبه الي حد كبير الموجة ب و لكن الموجة ت غير متماثلة و تاخد شكل حرف T و تكون في وضع معدول في الصورة ( lead II ) و مقلوبة في (aVR
تشخيص بعض الاختلافات بسبب تغييرات في (الموجة ت) :
تكون (الموجة ت) منخفضة أو مسطحة في حالات :
نقص البوتاسيوم في الدم (hypokalemia ) والأنسكاب التاموري (pericardial effusion).

تكون (الموجة ت) مرتفعة في حالات :
زيادة البوتاسيوم في الدم (hyperkalemia) و التهاب الغشاء التاموري المبطن لعضلة القلب
• (pericarditis)
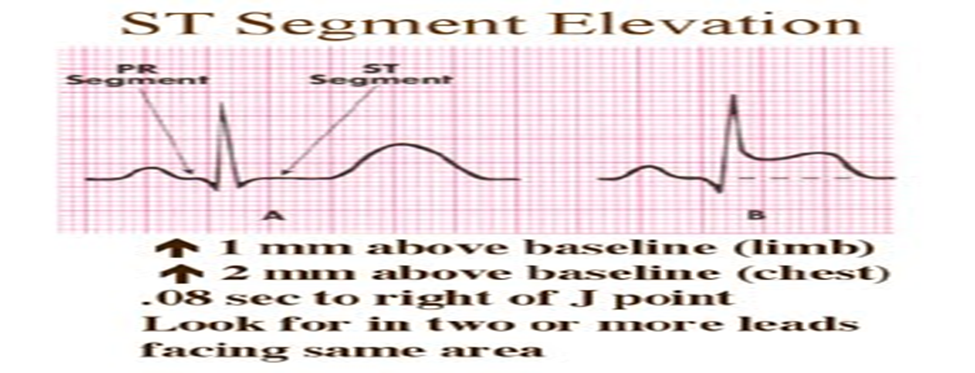
ثامنا: الجزء أس - ت ( ST segment) و علامات وجود افقار دموي (ischemia) :
• و هي تبدأ من نهاية (المجموعة كيو ار اس) حتي بداية (الموجة ت) و هي تمثل الوقت الذي يكون فيه البطينين منقبضين
• و هي تساوي = 0.08 _ 0.12 أي من (2-3) مربعات صغيرة.
الذبحة الصدرية (Angina) :
من أهم المسافات التي تشخص العديد من الحالات أهمها :
• تكون المسافة (أس_ت) منخفضة عن مستواها الطبيعي > 1 مم و يكون معها ايضا (الموجة ت) منخفضة عن مستواها ... هذا بالاضافة الي وجود بعض أنواع أضطرابات نظم القلب
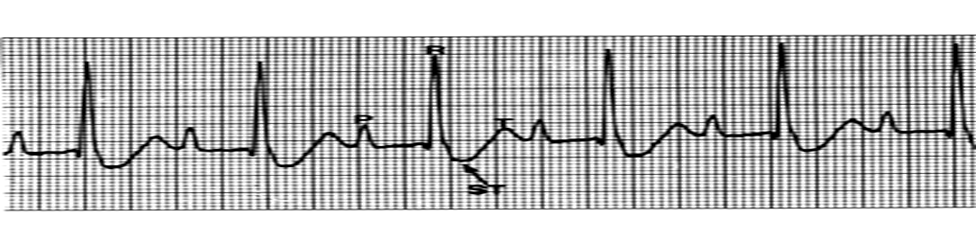
لأحتشاء العضلي للقلب (myocardial infarction) الجلطة أو ان تكون المسافة (أس_ت) مرتفعة عن مستواها الطبيعي > 1 مم و يكون معها ايضا (الموجة ت) مرتفعة عن مستواها ... هذا بالاضافة الي وجود بعض أنواع أضطرابات نظم القلب
كانت موجودة في :
• lead I, aVL)) فيكون هذا احتشاء جانبي ( lateral infarction).
• II,III, aVF)) فيكون هذا احتشاء سفلي (inferior infarction).
• V1-6)) فيكون هذا احتشاء أمامي ( anterior infarction).
و ان كانت الجلطة قديمة تتميز بان تكون (الموجة كيو) (Q wave) أعمق من مستواها >4 مم و أعرض >0,04 ثانية ، وهذا مهم لتشخيص جلطة قديمة.
أنواع عدم أنتظام ضربات القلب (types of Arrhythmia) :
عدم أنتظام ضربات القلب (العقدة الجيبية الأذينية) (SA Node) :
1- بطء فى ضربات القلب Bradycardia :
التعريف : معدل ضربات القلب بيكون ضربات القلب أقل من 60 ضربة فى الدقيقة واقل .
أسبابها : التسمم بالديجتال – جلطة القلب – القىء .
الأعراض : الأغماء .
العلاج : أعطاء الأتروبين .
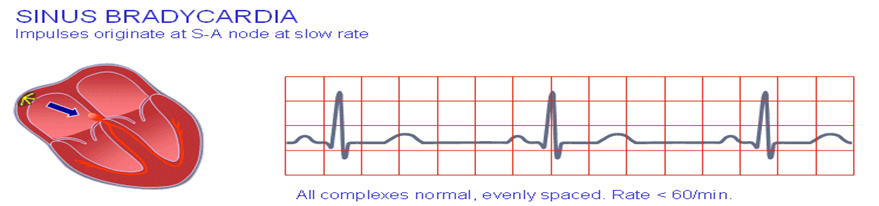
بطء فى ضربات القلب
2- سرعة فى ضربات القلب Tachycardia :
التعريف : معدل ضربات القلب بيكون ضربات القلب أكثر من 100 ضربة فى الدقيقة .
أسبابها : ارتفاع فى درجة الحرارة – فشل القلب – القلق – التمرينات .
الأعراض : انخفاض فى ضغط الدم – خفقان .
العلاج : دواء يقلل عدم أنتظام فى ضربات القلب (اندرال – كوردارون – ايزوبتن ).
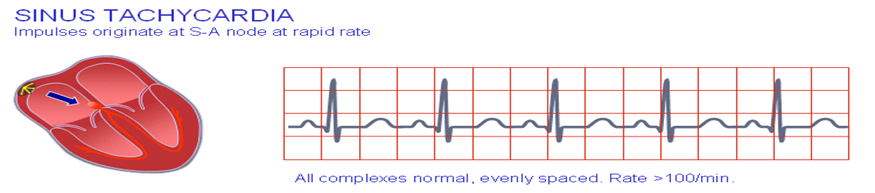
سرعة فى ضربات القلب
3- توقف القلب Cardiac arrest :
التعريف : عدم ظهور الموجة ب – أر
أسبابها : التسمم بالديجتال .
العلاج : دواء يقلل عدم أنتظام فى ضربات القلب .
عدم أنتظام ضربات القلب (الأذين) (Disarrhythmia (Atrial :
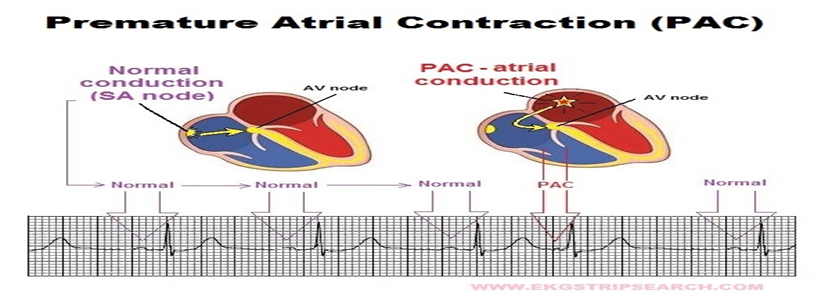
1- الأنقباضة الغير مكتملة لأذين Premature atrial contraction :
التعريف :
االنقباض غير المكتمل لألذين، المعروف أيضا باسم االنقباض الأذيني المبكر أو الضربة الاذينيه المبكرة Atrial Premature - PAC( (Contraction، هو نوع من اضطراب نظم القلب الذي يحدث عندما ينبض األذين )إحدى غرف القلب العلوية( بشكل غير منتظم قبل الوقت الطبيعي للنبضة التالية ًما في هذه الحالة، يبدأ الأذين في الأنقباض قبل أن يكون قد امتلأ تماما بالدم، مما يؤدي إلى نبضة مبكرة وغير فعالة. قد يشعر المريض بهذه الضربة المبكرة كخفقان أو "قفزة" في ضربات القلب. عادةً ما تكون هذه الحالة غير خطيرة وقد تحدث عند الأشخاص الأصحاء، لكن إذا كانت متكررة أو مصحوبة بأعراض أخرى، قد تكون عالمة على وجود مشكلة قلبية تتطلب متابعة طبية
أسبابها : القهوة القلق – أنخفاض نسبة البوتاسيوم .
العلاج : يتم علاج السبب
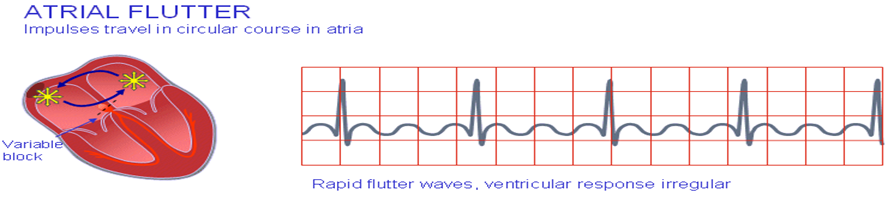
2 -عدم انتظام فى انقباض الأذين Atrial fluuter :
التعريف : عدم انتظام فى انقباض الأذين ينقبض حوالى اربع مرات متتالية معدل ضربات الأذين 250-350 معدل ضربات البطين 60-100
أسبابها : امراض القلب (جلطة القلب ) .
الأعراض : خفقان
العلاج : يتم علاج السبب
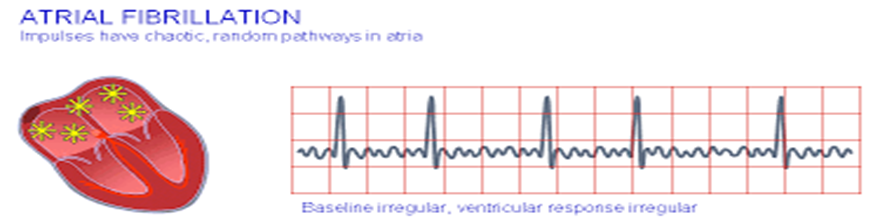
3 -رفرفة أذينية Atrial fibrillation :
التعريف : عدم انبعاث الأشارة الكهربئية من العقد الجيببة الأذينية معدل ضربات القب اعلى من 350-600 ضربة بالدقيقة
أسبابها : امراض القلب (جلطة القلب ) .
العلاج : كوردارون – جهاز الصدمات الكهربائية
عدم أنتظام ضربات القلب (البطين) Disarrhythmia (ventricular):
1- الأنقباضة الغير مكتملة للبطين Premature ventricular contraction :
التعريف :
-الأنقباض غير المكتمل للبطين، المعروف أيضا باسم الضربة (PVC - Premature Ventricular المبكرة البطينية (Contraction، هو نوع من اضطراب نظم القلب يحدث عندما ينبض البطين )إحدى الغرف السفلية للقلب( بشكل مبكر وغير منتظم قبل الوقت الطبيعي للنبضة التالية .
- في هذه الحالة، ينتج البطين نبضة كهربائية إضافية تأتي قبل انقباض البطين الطبيعي، مما يؤدي إلى انقباض غير فعال لأن البطين لم يكن ممتلئًا بالدم بشكل كا ٍف. غالبًا ما يشعر الشخص بهذه الضربة المبكرة كخفقان قوي أو "توقف" مؤقت في ضربات القلب
أسبابها : نقص او زيادة نسبة البوتاسيوم .
الأعراض : خفقان
العلاج : يتم علاج السبب
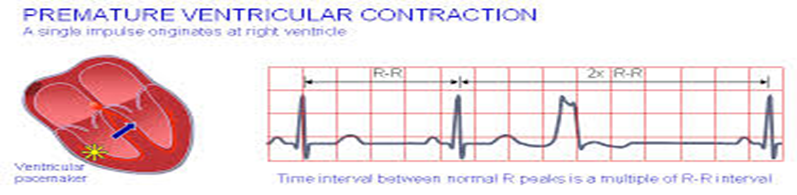
2 - سرعة فى ضربات البطين Ventricular tachycardia :
التعريف : معدل ضربات القلب اكثر من 100 -140-240 تتميز بعدم انتظام ضربات القلب
أسبابها : خلل بسوائل الجسم – نقص الأكسجين بالدم .
العلاج : يتم علاج السبب
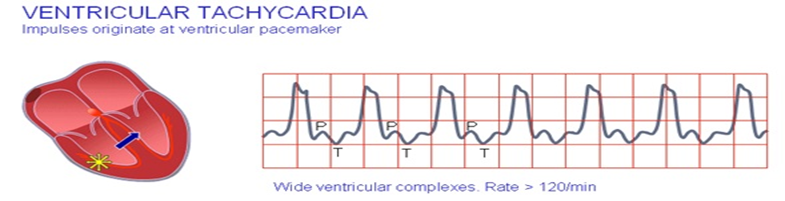
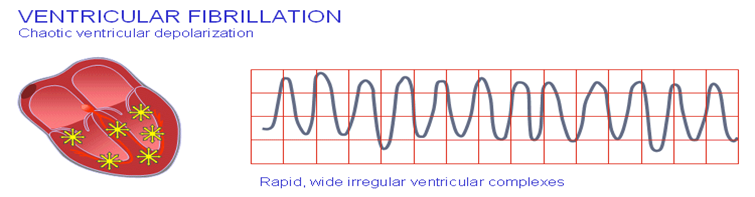
3- رفرفة بطينية Ventricular fibrillation :
أسبابها : جلطة بالقلب –انخفاض بدرجة حرارة الجسم .
الأعراض : فقدان الوعى – تغيرات فى العلامات الحيوية
العلاج : يتم علاج السبب
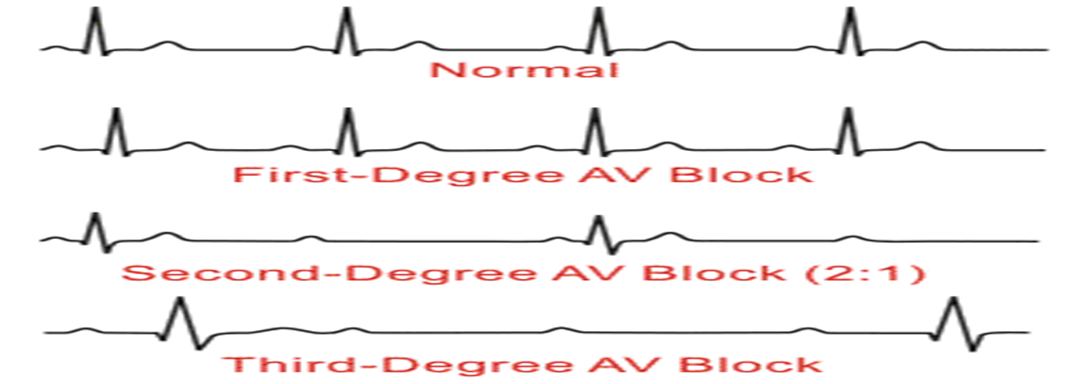
(السكتة القلبية) (Heart block) :
الدرجة الاولي من السكتة القلبية :
يزداد طول المسافة المعتاد.
الدرجة الثانية :
يزداد طول المسافة تدريجيا يليها عدم وجود (مجموعة كيو ار اس) ثم ترجع للطبيعي مرة ثانية و هكذا.
الدرجة الثالثة:
تتداخل مجموعة كيو ار اس مع (موجة ب) و توجد مجموعة كيو ار اس باشكال مختلفة
- التشفيط من الممرات الهوائيه
التعريف :
هو إجراء طبي يتطلبه المرضى الذين تم وضع أنبوب قصبة هوائية أو أنبوب شق حنجري لمساعدتهم على التخل من اإلفرازات المتراكمة في الجهاز التنفسي. هؤالء المرضى غير قادرين على طرد اإلفرازات بأنفسهم بسبب وجود األنبوبة التي تعيق ذلك.
عملية التشفيط تعتبر ضرورية ومتكررة في وحدات العناية المركزة، خاصة للمرضى الموضوعين على جهاز التنفس الصناعي أو الذين لديهم أنبوبة حنجرية.
الغرض من عملية التشفيط :
1- المساعدة على التخلص من الإفرازات داخل الجهاز التنفسى ولمنع حدوث ألتصاق بالحويصلات الهوائية بالرئة.
2- منع حدوث انسداد الممرات الهوائية
3- تحسين الراحة النفسية والجسدية للمريض
4- تسهيل التقييم الطبي
5- لتنقية الممر الهوائى لسهولة دخول وخروج الهواء وتحسين عملية تبادل الغازات.
6- لتقليل فرص حدوث عدوى بالجهازالتنفسى.
الأدوات والمستلزمات :
جهاز شفط – او جهاز شفط بالحائط -محلول ملح معقم – او ماء معقم - قسطرة شفط البالغين مقاس 14 : 16 الاطفال من 8 : 12 – جوانتى معقم – قمامة ( ماسك ) – فوطة - - حاويتان (Yankauer (نظارات واقية - قطعة توصيل القسطرة.(bag Ambu (- حقيبة إنعاش معقمتان - مصدر أكسجين 100% .حاوية للنفايات .
خطوات العمل :
التقييم :
تقييم حاجة المريض للتشفيط:
1- تنفس مع صوت غرغرة
2- صوت فقاعات أثناء التنفس
3- القلق أو االضطراب
4- ظهور ُزرقة
5- تغير لون الجلد إلى األزرق
6- وجود إفرازات ظاهرة مع عدم قدرة المريض على السعال لطردها
7- انخفاض في نسبة األكسجين في الدم.(2PaO(
خطوات العمل
· التقييم
تقييم حاجة المريض للتشفيط:
.2 تنفس مع صوت غرغرة.
.1 صوت فقاعات أثناء التنفس.
.1 القلق أو االضطراب.
.3 ظهور ُزرقة )تغير لون الجلد إلى األزرق.(
.3 وجود إفرازات ظاهرة مع عدم قدرة المريض على السعال لطردها.
.3 انخفاض في نسبة األكسجين في الدم.(2PaO(
· التحضيرالمريض
1-شرح اإلجراء للمريض والعائلة إذا كانوا حاضرين.
الممرضة
1-غسل اليدين.
· التنفيذ
1. تشغيل جهاز الشفط وضبطه على الضغط السلبي المناسب.
2. فتح عبوة القسطرة المعقمة على سطح نظيف واستخدام داخل العبوة كحقل معقم.
3. صب حوالي 299 سم³ من المحلول الملحي المعقم أو الماء المعقم في الحاوية المعقمة.
4. إعطاء المريض أكسجين بنسبة %299 وتوفير تهوية إضافية (hyperventilate(لعدة أنفاس )3 أنفاس( باستخدام حقيبة
الانعاش (bag Ambu (المتصلة باألكسجين قبل البدء بعملية الشفط.
5. تجنب إعطاء األكسجين المسبق إذا كانت اإلفرازات المفرطة موجودة.
6. ارتداء قفاز معقم على اليد المسيطرة وقفاز نظيف على اليد غير المسيطرة.
7. التأكد من عمل المعدات بشكل صحيح عن طريق شفط كمية صغيرة من المحلول الملحي المعقم أو الماء المعقم من الحاوية
المعقمة.
8. إدخال القسطرة لعملية الشفط
الشفط الانفي البلعومي:(Suctioning Nasopharyngeal( ·
· تحديد فتحة األنف الصالحة.
· إدخال القسطرة بلطف عبر الفتحة الصالحة لألنف وتوجيهها نحو الداخل واألسفل على طول الممر الهوائي
. الشفط البلعومي الفموي :(Suctioning Oropharyngeal( ·
· ادخال القسطرة بلطف في الفم وتوجيه طرف القسطرة 3-1 بوصات داخل إفرازات البلعوم.
الشفط الرغامي والشق الحنجري Endotracheal and Tracheotomy Suctioning): · )
· إدخال القسطرة بلطف وسرعة في القصبة الهوائية باستخدام اليد المعقمة )أو مالقط الشريان المعقمة( حتى يتم الشعور بمقاومة أو يبدأ المريض بالسعال، ثم سحبها 2 سم للخلف
· تشغيل جهاز الشفط وتجنب تطبيق الشفط أثناء إدخال القسطرة
· طبيق الشفط المتقطع باستخدام اليد المجهزة بالقفاز
· تدوير القسطرة بلطف في حركة سلسة مستمرة واحدة.
· لا تدع الشفط يستمر لاكثر من10 ثوان
· اترك المريض يستريح لمدة 1-1 دقائق بين كل عملية شفط، وقم بتزويده باألكسجين المفرط وتهوية مفرطة لمدة 3 أنفاس
· تقييم حالة القلب والرئة لدى المريض أثناء عملية الشفط
· تنظيف القسطرة باستخدام محلول ملحي معقم أو ماء معقم حتى تصبح القسطرة وأنبوب التوصيل نظيفين، ثم قم بإيقاف عملية الشفط
· تكرار عملية الشفط حسب الحاجة واستنا ًدا إلى تحمل المريض.
رعاية ما بعد الشفط للمريض
للمريض:
2 تقييم حالة القلب والرئة لدى المريض بين عمليات الشفط.
.1 إعادة تقييم حالة الجهاز التنفسي لدى المريض، االستماع إلى الصدر ومراقبة عالمات االضطراب أو الزرقة أو العالمات الحيوية.
البيئة:
إعادة الأدوات إلى مكانها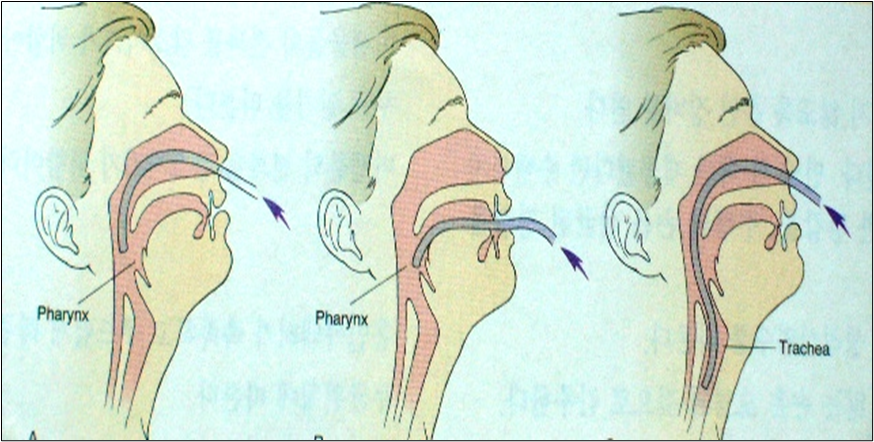
- جهاز الصدمات الكهربائيه
التعريف :
هو أعطاء المريض صدمة كهربائية على سطح القلب وذلك لأخماد البؤرة المتهيجة سواء كانت فى الأذين أو البطين وتكون فعالة جدا لو أستخدمنه خلال 15-20 ثانية من بدء حدوث Arrythmia ( عدم أنتظام ضربات القلب ).
وبذلك يتم تسكين البؤرة المتهيجة وأعطاء فرصة ( Sponde ) أو العقدة الجيب أذينية لأعطاء الشحنات الطبيعية .
ويستخدم الجول أو ألوان لقياس كمية الشحنات الطبيعية وتبدأ كأول جرعة(200جول ) ثانى جرعة ( 200 - 300 جول ) ثالث جرعة ( 360 جول ).
وصف الجهاز وكيفية تشغيله :
هو جهاز يقوم كمونيتور عادى بالإضافة إلى أعطاء شحنة.
أما بالنسبة لتشغيله:
- تحدد كمية الصدمة كما سبق ذكره .
- أختيار نوع الشحنة (Synchronized ) أى تخرج مع ((R .
وتستخدم فى حالات :
- رجفة الأذين - رعشة الأذين
أما فى الحالة الوحيدة التى يستخدم فيها Non synchornized فى حالة واحدة وهى VF رعشة البطين ولا يوجد بها R يوضع كمية كافية من الجيل على Paddels وعلى جلد المريض لتجنب حرق الجلد وأيضا يجب وضع Paddels المكتوب عليها sternum عند عظمة القص فى الجهه اليمنى لأعلى أسفل عظمة الترقوه. أما Paddelsالمكتوب عليها Appex عند قمة القلب تحت حلمة الثدي الأيسر.
الغرض من استخدام الجهاز :
· يستخدم لتصحيح عدم انتظام ضربات القلب
· التوقف التام اولمفاجىء لعضلة القلب
نظرية عمل الجهاز :
يعمل الجهاز على اطلاق صدمة كهربائية من خلال طارتين تثبت على صدر المريض هذه الصدمة تجعل الخلايا العضلية (القلب)تنقبض لحظيا ويتم الحصول على الصدمة الكهربائية عن طريق تخزينها فى مكثف مصدر عال وتستمر عملية الشحن لعدة ثوانى حتى يسمع صوت الانذار ثم يفرغ المكثف فى خسم المريض من خلال الطارتين
إجراءات الامن والسلامة :
1_اجراءات خاصة بالجهاز:
· عزل كلى بين دائرة الداخل والخارج
· ان يكون على كل طارة مفتاح تفريغ
· ان يحتوى الجهاز على انزارصوتى ومرئىعندما يكون الجهاز المشحون
· ان يكون هناك تفريغ اتوماتيكى داخل الجهاز
· 2_اجراءات السلامة بالنسبة للمريض:د المريض لتجنب العنايه المركزه
· يتم ضبط الشحنة حسب اوامر الطبيب
· على عظمة القص فى الجهة الاعلى اسفل عظمة الترقوة من الجهة اليمنى (strenum) paddles وضع- (Apex) paddles
· اضغط على زر الشحنة
· يتم رفع البادلز بعد اعطاء الشحنة
أنواع الصدمات :
non synchronized or defibrillation
· لحماية المريض من العنايه المركزه يوضع كمية كبيرة من الجل
· الضغط الجيد على الطارتين حتى تلتصق لان تحريكها يسمح بوجود جل بين طارتين ويسمح بمرور تيار كهربائى بينهما ولايصل التيار الكهربائى
· عدم توصيل المريض على اى جهاز اخر اثناء استعمال الجهاز
3_اجراءات السلامة بالنسبة للمستخدم:
· تنظيف الطارتين من الجل
· عدم لمس المريض اثناء اعطاء الصدمة
· عدم تفريغ الشحنة فى الهواء او ملتصقاتان
· تجهيز ادوات انعاش القلب الرئوى
الخطوات :
· اعرض صدر المريض
· ابدا بعمل انعاش القلب الرئوى
ضع الجل على بادلز وعلى جل
Synchronized or cardioversion
الفروقات
بينها :
non
synchronized or defibrillation
صدمة كهربائية غير متزامنة ( 1يعني احنا نحدد وقت
بالضغط على تفريغ الشحنة الكهربائيةdeliver
نبدأ بثلاث صدمات متتالية J200 ,300 J. 360 J 2من الاقل للاكثر .
- اذا لم
يتغير النظم القلبي بعد الصدمة، يتم إجراء
إنعاش القلب الرئوي (CPR (لمدة دقيقة
ثم يُعاد تقديم الصدمات.
Synchronized
or cardioversion
صدمة متزامنة مع بداية اR wave .... 1لانحدد وقت
التفريغ ..نضغط على تفريغ ولكن الجهاز يختار الوقت المناسب
low
joule ,,, احيانا من 50 الي
100 جول .
يجب اعطاء المريض جرعة مهدئة - يعطى صدمة ..
يتم اعطاء صدمة واحدة
دواعي الصدمة الغير المتزامنة .. Non synchronized
1- pulselss ventricular tachycardia
ventricular fibrillation-2
دواعي الصدمة المتزامنة .. Synchronized
unstable tachycardia يقصد بها مجموعة من عدم انتظام دقات القلب بشرط ان يصاحبها انخفاض
بضغط الدم وهي :
1-Atrial fibrillation <<<< AF
2-ventricular
tachycardia<<<<< VT
3- supra ventricular
tachycardia <<< SVT
اما اذا كان الضغط طبيعي يجب البداية باعطاء الادوية مثل الديجوكسين
,,ادينوزين...آيسوبتين..كوردارون ... ومتى انخفض الضغط نتجة للصدمات المتزامنة.
الغلطة القاتلة التي تحدث أحيانًا هي عند
تشخي تسارع بطيني (VT (دون التأكد
مما إذا كان المريض لديه نبض أم ال. إذا تم
تشخي الحالة كـ "تسارع
بطيني بدون نبض" وتم إعطاء
صدمة غير متزامنة (Defibrillation (بشكل خاطئ، فقد يؤدي ذلك إلى تحويل التسارع البطيني مع نبض إلى حالة خطيرة
ج ًدا بدون نبض، مما يعرض المريض
للخطر الشديد. لذا، من الضروري دائ ًما التأكد من
وجود النبض قبل اتخاذ قرار بشأن نوع الصدمة الكهربائية المناسب
فالتسارع البطيني يدوون نبض تشخيص قاتل ,, والتسارع البطيني مع وجود نبض تشخيص ليس
خطير مرة لكن بعد الصدمة الخاطئة نحول التسارع البطيني من وجود نبض الى عدم وجود
نبض ونقتل المريض
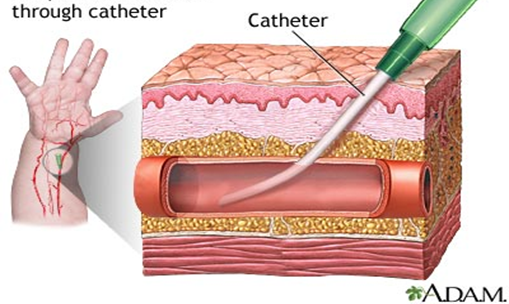
- أخذ عينة دم شريانية
الهدف :
إعطاء معلومات كافية للممرضات لتساعدهم على فهم غازات الدم الشريانية وإعطائهم فكرة عن التوازن بين الحمضى والقلوى بالدم.
أهمية دراسة غازات الدم الشريانية :
ترجع أهمية دراسة غازات الدم إلى تمكين افراد هيئة التمريض من معرفة القيم الطبيعية لغازات الدم وأهمية المحافظة عليها فى معدلاتها الطبيعية ومعرفة العناية التمريضية بمريض مصاب بأى إضطرابات فى غازات الدم.
الأدوات والمستلزمات:
سرنجة – أمبول هيبارين – شاش معقم – جوانتى جلد- مسحه كحوليه - شريط طبي لاصق
الخطوات :
1- غسيل الأيدى
2- إختيار الشريان الكعبري باليد لتقيم سرعة الدورة الدموية في الكف.
3- شرح الخطوات للمريض.
4- اطلب من المريض الواعي أن يغلق كف يدة.
5- اختبار سريان الدم بالشرايين وذلك بالضغط بإصبعين على مكان الشريان.
6- سحب العينة وذلك باختراق الشريان بزاوية مائله بسرنجة قد عوملت بمادة الهيبارين. (مسحه هيبارين).
7- بعد سحب الكمية المطلوبة من الدم، قم بإزالة السرنجة ببطء واضغط على مكان الوخز بشاش معقم لمنع النزيف.
- غازات الدم الشريانيه
الهدف :
· معرفة تعريف الغازات بالدم الشريانية والغرض منها
· كيفية سحب العينة والمعدلات الطبيعية للنتائج
· كيفية تشخيص الحمضية والقاعدية
· كيفية التفرقة بين الاختلال التنفسى والاختلال فى عملية التمثيل الغذائى
· التعويض الكلى والجزئى
غازات الدم الشريانية :
هو اختبار دم يقيس مستويات الغازات المختلفة في الدم الشرياني لتقييم وظيفة الجهاز التنفسي والتمثيل الغذائي. يتضمن االختبار قياس درجة الحموضة(pH (، الضغط الجزئي لألكسجين(2PaO (، الضغط الجزئي لثاني أكسيد الكربون(2PaCO (، ومستوى البيكربونات (3HCO (في الدم الشرياني
الغرض من عمل الغازات بالدم :
· تقييم درجة قدرة الرئتين على توفير الأكسجين الكافي وإزالة ثانى اكسيد الكربون وقدرة الكلى على إعادة استيعاب أوافرازالبيكارب
· تقييم وظائف الكلى :يتيح تقييم كيفية قيام الكلى بإعادة امتصاص أو إفراز البيكربونات للحفاظ على توازن الحموضة في الجسم.
· تشخي االضطرابات التنفسية والتمثيلية :يمكن من خالل النتائج تحديد وجود اضطرابات تنفسية )مرتبطة بتغيرات في (2PaCO أو اضطرابات في التمثيل الغذائي )مرتبطة بتغيرات في(Hco3
· حيث ان الرئتين ( respiratory system )هى المسئولة عن زيادة ونقصان ثاني اكسيد الكربون فى الدم لذلك اى خلل فى ثاني اكسيد الكربون يسمى respiratory disorder
· والكلى (renal system) هى المسئولة عن زيادة ونقصان البيكارب فى الدم لذلك اى خلل فى البيكارب يسمى metabolic disorder
يجب عليك معرفة ماهو الطبيعى لكى تعرف الغير طبيعى
pH = 7.35 to 7.45
PaC02 = 35 to 45 mm Hg
PaO2 = 80 to 100 mm Hg
HCO3 = 22 – 26 mEq/l
ماهو
المطلوب منا
النظر الية لتفسير غازات الدم الشريانى
Look at Your pH
Is it normal? هل هو طبيعى ؟
Is it high ? هل هو مرتفع ؟
Is it low? هل هو منخفض؟
Examples
pH = 7.36
pH = 7.23
pH = 7.47
ارتفاع ph تعنى زيادة القاعديةA high pH indicates alkalosis
انخفاضph تعنى الحمضيه A low pH indicates acidosis
Look at Your PaCO2
Is it normal ?طبيعى ؟
Is it high ?عالى ؟
Is it low ?منخفض ؟
This is the respiratory component
An abnormality in the PaCO2 will indicate a respiratory problem
اى تغير فى ضغط ثانى اوكسيد الكربون تعنى مشاكل تنفسية
Examples
PaCO2 = 40 mm Hg
PaCO2 = 23 mm Hg
PaCO2 = 48 mm Hg
A high PaCO2 indicates acidity
ارتفاعPaCO2 تعنى حمضية
A low PaCO2 indicates alkalosis
انخفاض PaCO2 تعنى قلوية
PaCO2
Lungs will increase or decrease ventilation to remove the appropriate amount of CO2
Lung compensation begins quickly
الرئتين تعمل على زيادة او قلة التهوية للمحافظة على المعدل الطبيعى لثانى اكسيد الكربون
عملية التعويض من خلال الرئتين تكون سريعة
Now Look at Your HCO3
Is it normal ?طبيعى
Is it high ?عالى
Is it low ?منخفض
This is the metabolic component
An abnormality in the HCO3 indicates a metabolic problem
اى تغيرات فى HCO3 تعنى مشكلة هضمية ( في عمليه التمثيل الغذائي )
Examples
HCO3 = 25 mEq/l
HCO3 = 19 mEq/l
HCO3 = 32 mEq/l
A low HCO3 indicates acidity
انخفاض HCO3 تعنى الحمضية
A high HCO3 indicates alkalosis
ارتفاع HCO3 تعنى القلوية
HCO3
The kidneys excrete Hydrogen (acid) & retain bicarbonate (base) to help maintain pH
Renal compensation is slow
الكلى لها القدرة على افراز ايونات الهيدروجين وامتصاص البيكرب للمحافظة على التوازن
تلخيص :
- القلوية التمثيلية ترتبط بزيادة في البيكربونات أو فقدان األحماض من الجسم.
- القلوية التنفسية تنتج عن فرط
التهوية مما يؤدي إلى انخفاض في مستوى 2CO في الدم.
Acidosis
الحموضة
Develops when:
Excess accumulation of acid
Decreased amount of alkali
Can be respiratory or metabolic
زيادة فى تجمع الاحماض
قلة كمية القلوية فى الجسم
يمكن ان تكون تنفسى او هضمى
Metabolic Acidosis
ABG:
Low pH (below 7.35)
Decreased HCO3 (below 22)
PaCo2 will be normal
Remember both the pH & HCO3 will be low
تذكر ان pH & HCO3 ينخفضوا سويا
Metabolic Acidosis
Caused by too much acid in the body or loss of bicarbonate
Diarrhea (loss of HCO3)
Diabetic ketoacidosis
Renal failure
تحدث هذة الحالة عندما تتجمع الاحماض او يفقد البيكارب من الجسم كما فى حالات الاسهال وفشل الكلى
وارتفاع السكر
Respiratory Acidosis
ABG:
Low pH (below 7.35)
Increased PaCO2 (above 45)
HCO3 will be normal
Remember the pH will be low & PaCO2 will be elevated (opposite)
تذكر ان pH تقل فى حين زيادة PaCO2 (متعاكس(
Respiratory Acidosis
Caused by acid buildup due to lungs not eliminating CO2
Anything that decreased respirations can cause respiratory acidosis
Chronic respiratory disease
CNS depression
تحدث نتيجة فشل الرئتين عن اخراج CO2
جميع الاسباب التى تسبب قلة التنفس تؤدى الى زيادة الحمضية التنفسية
Alkalosis
القلوية
Develops when:
Excess accumulation of bicarbonate
Loss of acid
Metabolic Alkalosis
ABG:
Increase in pH (greater than 7.45)
Increased HCO3 (greater than 26)
PaCO2 will be normal
Remember both the pH & the HCO3 will be elevated
تذكر ان كلا من pH & HCO3 يرتفع سويا
Metabolic Alkalosis
Loss of acid or increase in HCO3
Vomiting or NG drainage (loss of Hydrogen)
Excessive use of antacids
فقد الحمضية او زيادة القلوية
القيئ او نقص ايونات الهيدروجين
المبالغة فى اخذ الادوية المضادة للحموضة
Respiratory Alkalosis
ABG:
Increase in pH (greater than 7.45)
Decrease in PaCO2 (less than 35)
HCO3 will be normal
Remember the pH will be high & PaCO2 will be low (opposite)
تذكر ان pH ترتفع فى حين نقص PaCO2 (متعاكس(
Respiratory Alkalosis
Caused by too much CO2 being excreted by the lungs
Hyperventilation
تحدث نتيجة خروج كمية كبيرة من CO2من خلال الرئتين فى حالة زيادة التنفس
Let’s Look at the 4 Situations that Can Occur
1st Step Look at pH
Is it normal (7.35 to 7.45)
Does it reflect acidosis ( less than 7.35)
Does it reflect alkalosis (greater than 7.45)
Label accordingly
Next Look at PaCO2
This is the respiratory component
Is it normal
Does it reflect alkalosis (less than 35)
Does it reflect acidosis (greater than 45)
Label accordingly
Next Look at the HCO3
This is the metabolic component
Is it normal
Does it reflect acidosis (less than 22)
Does it reflect alkalosis (greater than 26)
Label accordingly
Let’s Put It All Together
Problems
pH of 7.33
PaCO2 of 40 mmHg
HCO3 of 20 mEq/L
What does this indicate
Break it down
pH = acidosis
PaCO2 = normal
HCO3 = acidosis
An abnormal HCO3 indicates a metabolic problem
Metabolic Acidosis
Problem
PH = 7.50
PaCO2 of 29 mm Hg
HCO3 of 24mEq/L
What does this indicate
Break it down
pH = alkalosis
PaCO2 = alkalosis
HCO3 = normal
An abnormal PaCO2 indicates a respiratory problem
Respiratory Alkalosis
Problem
pH of 7.25
PaCO2 of 61 mmHg
HCO3 of 26 mEq/L
What does this indicate
Break it down
pH = acidosis
PaCO2 = acidosis
HCO3 = normal
An abnormal PaCO2 indicates a respiratory problem
Respiratory Acidosis
Problem
pH of 7.51
PaCO2 of 44mmHg
HCO3 of 56
What does this indicate
Break it down
pH = alkalosis
PaCO2 = normal
HCO3 = alkalosis
An abnormal HCO3 indicates a metabolic problem
Metabolic Alkalosis
Compensation
Occurs as the body begins to correct the acid base imbalance
تحدث عندما يبدا الجسم فى تصحيح الحمضية والقلوية
pH will be normal or near normal if total compensation
فى حالة التعويض الكلى تكون pH فى الطبيعى او اقرب الى الطبيعى
pH will be abnormal if partial compensation
فى حالة التعويض الجزئى تكون pH غير طبيعية
Both the PaCo2 & HCO3 will be abnormal
Respiratory imbalances are compensated for by the renal system
Metabolic imbalances are compensated for by the respiratory system
يكون PaCo2 & HCO3 ليس فى المعدلات الطبيعية
اى خلل فى التنفس يتم تعويضة من خلال الكلى
اى خلل فى الجهاز الهضمى يتم تعويضة من خلال الجهاز التنفسى
Example
pH of 7.27
PaCO2 of 27 mm Hg
HCO3 of 10 mEq/l
Note that both the PaCO2 & the HCO3 are low
Let’s Break it Down
Low pH = acidosis
Low PaCO2 = alkalosis
Low HCO3 = acidosis
HCO3 corresponds with the pH
This is a metabolic problem
Metabolic acidosis with partial compensation
Problem
PaCO2 of 47 mmHg
HCO3 of 36 mEq/L
What does this indicate
Break it down
pH = alkalosis
PaCO2 = acidosis
HCO3 = alkalosis
Which 2 go together
Metabolic Alkalosis with Partial Compensation
Problem
pH of 7.45
PaCO2 of 50 mmHg
HCO3 of 33 meq/L
What does this indicate
Break it down
pH = normal
PaCo2 = acidosis
HCO3 = alkalosis
Your pH leans toward the alkalosis side
Fully Compensated Metabolic Alkalosis
- ضغط الوريد المركزي
ضغط الدم يمكن ان يقاس بطريقتين :
- بإستخدام جهاز الضغط و السماعة
- بإستخدام كانيولا شريانية موصلة بجهاز مونيتور لقياس ضغط الدم
أماكن تركيب الكانيولا الشريانيه لقياس الضغط :
· الشريان الكعبري Radial.
· الشريان العضدي Brachial.
· الشريان الفخذي Femoral .
العنايه التمريضيه أثناء تركيب الكانيولا :
· شرح الخطوات للمريض بطريقه مبسطه في حاله أن المريض غير فاقد الوعي.
· يحضر الجلد مكان التركيب (حلق الشعر – التطهير).
· تركيب الكانيولا في الايدي الاقل استعمالاً بالنسبه للمريض.
دور الممرضه بعد تركيب الكانيولا الشريانيه :
· وضع غيار معقم مكان القسطرة.
· الملاحظة الدقيقه للكانيولا. انفصالها مما يؤدي إلى حدوث نزيف (انسدادها - ثنيها).
· ملاحظة المونيتور.
· مراقبة موقع اإلدخال بشكل دوري
· مراقبة تدفق الدم بشكل مستمر
دور الممرضه أثناء رفع الكانيولا الشريانيه :
· غسيل الايدي
· إرتداء جونتي.
· مراعاة الضغط الجيد مكان الكانيولا لعدم حدوث نزيف.
· التأكد من إيقاف النزيف تماما
· مراقبة المنطقة بعد الازالة
قياس الضغط الوريدى المركزى
C.V.P
التعريف :
هو قياس ضغط الدم فى الاذين الايمن او ( الوريد الاجوف ) من خلال تركيب قسطرة
اماكن تركيب قسطرة قياس الضغط الوريدى المركزى :
1- فى الوريد العنقى بالرقبه jugulur vein
2- " " الفخذى femoral vein
3- " " العضدى brachial vein
4- " " تحت الترقوة subclavian vein
الحالات التى يتم فيها تركيب قسطرة قياس الضغط الوريدى المركزى :
· قياس الضغط الوريدى المركزى
· الغسيل الدموى - حالات الفشل الكلوى
· هبوط الدورة الدمويه
· فى حالات اعطاء ادويه مهيجه تؤدى الى حساسيه فى الاوردة الطرفية
· " " " محاليل لفترة طويلة
التجهيزات المطلوبه لتركيب القسطرة :
· قسطرةc.v.p
· جوانتى معقم
· محلول مطهر
· مريله معقمه للطبيب
· فوطة معقمة للمريض
· دريسنج
· مسطرة لقياس c.v.p صمام ثلاثى
· محلول ملح + هيبارين .
· مخدر موضعى
· سرنجات مختلفه المقاسات 2, 5, 10
· خيوط وابر لتثبيت القسطرة
· بلاستر
· جهازمونيتور
· ادوات الافاقة لاحتمال حدوث توقف للقلب
طريقة قياس الضغط الوريدى المركزى :
(1) توصيل مسطرة c.v.p بالمريض
(2) التأكد من عدم مرور اى محلول اى اغلاق اى محاليل اخرى
(3) ضبط المسطرة عند علامة o < صفر > عادتا ما يكون عند مستوى منتصف الابط مابين الضلع الرابع والخامس في نفس المستوى مع الأذين الأيمن .
(4) غلق الصمام تجاه المريض و فتحه تجاه محلول الملح و المسطرة حتى تملئ ثم يغلق تجاه المحلول و يفتح تجاه المريض و المسطرة
(5) اذا كانت القراءة تحت الصفر تكون بالسالب و عادتا ما تكون فى حالات الجفاف
(6) تكون القراءة غير مستقرة بين رقمين اذا كان المريض تحت جهاز التنفس الصناعى ناخذ القراءة الثانيه او يتم فصل الجهاز اثناء القياس واذا لم يتم فصل الجهاز يتم خصم ال C.V.P قراءة منPEEP.
قراءة و تفسير C.V.P :
المعدل الطبيعى للضغط المركزى من 5 - 12 سم او من ( 8-15 سم ) ماء اذا ارتفعت عن المعدل الطبيعى يكون نتيجة الى :
1- ارتفاع نسبة السوائل بالجسم فى نقل الدم او المحاليل الزائدة عن احتياج الجسم
2- وجود سوائل متجمعة بالغشاء المغلف للقلب
3- وجود سدة رئوية
4- زيادة الضغط داخل التجويف الصدرى
ملحوظة :
يزداد معدل الضغط المركزى عن المعدل الطبيعى فى المرضى تحت جهاز التنفس الصناعى بنسبة 5 درجات اذا انخفض عن المعدل الطبيعى يكون نتيجة الى :
1- فى حالات انخفاض السوائل بالجسم ( الجفاف - النزيف )
2- فى حالات دخول هواء فى التجويف الصدرى
3- فى حالات دخول دم فى التجويف الصدرى
مضاعفات قسطرة قياس الضغط الوريدى المركزى :
· التهابات مكان القسطرة
· دخول هواء داخل التجويف الصدرى
· سدة هوائية
· انسداد بالقسطرة
· انفجار فى الاوعية الدموية الكبرى
· حدوث تجمع للسوائل حول الغشاء المبطن للقلب
· دخول القسطرة فى مكان غير المكان الصحيح
العناية التمريضية :
دور افراد هيئة التمريض قبل تركيب القسطرة :
· شرح الخطوات للمريض و محاولة التقليل من حدة التوتر
· غسل الايدى
· تحضير الادوات و التجهيزات
· تحضير ادوات الافاقة والانعاش
· توصيل المريض بجهاز المونيتور
· وضع المريض فى و ضع ترندلبرج اذا كانت القسطرة سوف تثبت فى الوريد العنقى او الوريد تحت الترقوة )الرأس منخفضة والقدمين مرفوعتين( لتحسين رؤية الوريد وتسهيل الادخال .
دور افراد هيئة التمريض اثناء تركيب القسطرة :
- فتح الادوات مع مراعاة الاحتفاظ بخطوات التعقيم
- ملاحظة جهاز المونيتور لاكتشاف اى اضطرابات وابلاغ الطبيب فورا
- مساعدة الطبيب فى خطوات التركيب
- عمل غيار على مكان القسطرة
- عمل اشعة بعد التركيب للتأكد من انها فى مكانها
دور افراد هيئة التمريض بعد تركيب القسطرة :
· مراعاة الغيار مكان القسطرة مع اتباع طرق التعقيم و التطهير.
· ملاحظة مكان القسطرة لاكتشاف اى علامات و اعراض حدوث التهابات
· العلامات الحيوية للمريض خاصة الحرارة لاكتشاف اى اعراض للالتهابات.
· مراعاة عدم ثنى القسطرة او الوصلة .
· مراعاة الحفاظ على القسطرة مفتوحة عن طريق التنقيط بمحلول الملح و الهيبارين فى حالات عدم اعطاء محاليل مستمرة.
· وضع المريض مسطح او جالس 45 درجة اثناء قياس الضغط الوريدى المركزى عدم دفع المحاليل بقوة فى حالة حدوث سدة بالقسطرة ولكن يجب سحب الدم و اذا لم ياتى يدل هذا على انسداد القسطرة فيجب اخبار الطبيب فورا.
- المراجع
"Intensive Care Patients Experiences: High Dependency Units", healthtalkonline.org, Oxford, England: DIPEx, November 2012, archived from the original (compiled patient testimonials) on 2013-03-28, retrieved 2012-04-10
^ Kahn, J.M.; Goss, C.H.; Heagerty, P.J.; Kramer, A.A.; et al. (2006-07-06). "Hospital volume and the outcomes of mechanical ventilation". New England Journal of Medicine. 355 (1): 41–50. doi:10.1056/NEJMsa053993. PMID 16822995.
^ Ely, EW; et al. (2001-12-05). "Delirium in mechanically ventilated patients: validity and reliability of the confusion assessment method for the intensive care unit (CAM-ICU)". JAMA. 286 (21): 2703–10. doi:10.1001/jama.286.21.2703. hdl:10818/12438. PMID 11730446.
^ Kiwanuka, Frank; Nanyonga, Rose Clarke; Sak-Dankosky, Natalia; Muwanguzi, Patience A.; Kvist, Tarja (2021). "Nursing leadership styles and their impact on intensive care unit quality measures: An integrative review". Journal of Nursing Management. 29 (2): 133–142. doi:10.1111/jonm.13151. ISSN 0966-0429. PMID 32881169.
^ Bennett, D.; Bion, J. (1999). "Organisation of intensive care". BMJ (Clinical Research Ed.). 318 (7196): 1468–70. doi:10.1136/bmj.318.7196.1468. PMC 1115845. PMID 10346777.
^ Barrett ML, Smith MW, Elizhauser A, Honigman LS, Pines JM (December 2014). "Utilization of Intensive Care Services, 2011". HCUP Statistical Brief (185). Rockville, MD: Agency for Healthcare Research and Quality. PMID 25654157.
^ Winterton, R. (2005-06-15), "Written Answers text: Trent Strategic Health Authority", Hansard – House of Commons Debates, vol. 435, part 87, column 520W, Westminster, England: Stationery Office, Parliament, archived from the original on 2011-06-05, retrieved 2009-01-17.
^ "Hospitals Monitor ICU Patients Virtually, From Many Miles Away". WFAE. 2013-05-06. Retrieved 2017-03-16.
^ "Tele-ICU: Efficacy and Cost-Effectiveness of Remotely Managing Critical Care | Perspectives". Perspectives.ahima.org. 2014-06-20. Archived from the original on 2017-02-28. Retrieved 2017-03-16.
. ^ "Emerging Best Practices for Tele-ICU Care". CHCF.org. Retrieved 2017-03-16.
. ^ Goran, Susan F. (1 August 2010). "A Second Set of Eyes: An Introduction to Tele-ICU". Crit Care Nurse. 30 (4): 46–55. doi:10.4037/ccn2010283. PMID 20675821. S2CID 43905861.