علاج السكتة الدماغية والرعاية التمريضية
| الموقع: | EHC | Egyptian Health Council |
| المقرر الدراسي: | دلائل الاجراءات التمريضية للسكته الدماغية |
| كتاب: | علاج السكتة الدماغية والرعاية التمريضية |
| طبع بواسطة: | Guest user |
| التاريخ: | الثلاثاء، 5 مايو 2026، 11:38 PM |
الوصف
"last update: 28 Sept. 2025" تحميل الدليل
جدول المحتويات
- - اعداد
- - مقدمة
- - الإسعاف الأولي للسكتة الدماغية (علامات التحذير السريع)
- - علاج السكتة الدماغية
- - الرعاية التمريضية لمرضي السكته الدماغية
- - دور التمريض في استخدام منشط البلازمينوجين النسيجي (tPA) لإذابة الجلطة الدماغية
- - العناية التمريضيه لمرضي الجراحات المخ والاعصاب Neurosurgery
- - العناية التمريضيه لمرضي اضطراب درجات الوعي
- - المراجع
- اعداد
دليل السكتة الدماغية
تحت اشراف
- أ.د/ محمد لطيف الرئيس التنفيذي للمجلس الصحي المصري - د/ كوثر محمود نقيب عام التمريض المصري – عضو مجلس الشيوخ
اعداد
|
م |
الاسم |
الوظيفه |
|
1 |
أد امل احمد خليل مرسي |
نائب رئيس الجامعة لشئون التعليم والطلاب – جامعة بورسعيد |
|
2 |
أد / عفاف عبدالعزيز عبدالعزيز بصل |
عميد كلية التمريض –استاذ تمريض باطنه و جراحي جامعة طنطا |
|
3 |
أد زينب حسين على محمد سعد |
وكيل الكلية لشئون البيئة وخدمة المجتمع – كلية التمريض – جامعه حلوان |
|
4 |
أد امل سعيد طه رفاعي |
أستاذ ورئيس قسم التمريض الباطنى الجراحى – جامعة بنها |
|
5 |
أد حنان احمد السباعي على |
استاذ التمريض التمريض الباطنى الجراحى- كلية التمريض – جامعة القاهرة |
|
6 |
د نيفين عبدرب النبي محمد عبدالنبي |
رئيس الاداره المركزيه ندباَ –وزاره الصحه |
|
7 |
د مايسه حسني احمد تمام |
مدير عام للاداره ندباَ – وزاره الصحه |
|
8 |
د نانسي علاء الدين عبدالباسط على |
المشرف على التعليم الفني- الهيئة العامة للرعاية الصحية |
|
9 |
د شيرين محمد محمد سعدالدين |
المشرف على تطوير الخدمات التمريضية –الهيئه العامه للرعايه الصحيه |
|
10 |
د. مى محمود العسال |
مدير عام الإدارة العامة لشئون المعاهد الفنية الصحية |
|
11 |
أ.م.د/ هبة محمود محمد |
أستاذ مساعد تمريض صحة الام وحديثي الولادة –كلية التمريض - جامعة عين شمس |
|
12 |
د/ نبوية صالح صالح شحاتة |
أستاذ مساعد- كلية تمريض- جامعة عين شمس |
|
13 |
د/ فاطمة على عز الرجال |
أستاذ مساعد تمريض- صحة المجتمع- كلية التمريض بنات – ج الازهر |
|
14 |
د/ ليلي رجب قاسم عبد الحميد |
مدير إدارة التمريض بالامانة العامة للصحة النفسية |
|
15 |
أ.د/ حنان إبراهيم عبد العزيز راضي |
أستاذ تمريض الصحة النفسية – كلية تمريض – جامعة القاهرة |
|
16 |
د/ عزة جلال أحمد خليل |
مدير إدارة التمريض العلاجى بوزارة الصحة والسكان |
|
المشاركين |
||
|
17 |
د/ هدير صلاح الدين عبد السميع رزق |
مدرس بقسم التمريض الباطنى الجراحى – كلية التمريض - جامعة القاهرة |
|
18 |
د/ ريهام سمير فتح الله المعداوى |
مدرس بقسم التمريض الباطنى الجراحى – كلية التمريض – جامعة القاهرة |
- مقدمة
تحدث السكتة الدماغية الإقفارية عندما تنقطع أو تقل إمدادات الدم عن جزء من الدماغ. ويمنع ذلك أنسجة الدماغ
من الحصول على الأكسجين والعناصر المغذية. وتبدأ خلايا الدماغ بالموت خلال دقائق. هناك نوع آخر من السكتات الدماغية هو السكتة الدماغية النزفية.
وتحدث عند وجود تسريب أو تمزق في أحد الأوعية الدموية في الدماغ، ما يسبب نزفًا في الدماغ. ويؤدي الدم إلى زيادة الضغط على خلايا الدماغ وإتلافها.
السكتة الدماغية حالة طبية طارئة. ومن الضروري الحصول على العلاج الطبي على الفور. إذ يمكن أن يؤدي الحصول على المساعدة الطبية الطارئة بسرعة إلى تقليل تلف الدماغ ومضاعفات السكتة الدماغية الأخرى.
- الإسعاف الأولي للسكتة الدماغية (علامات التحذير السريع)
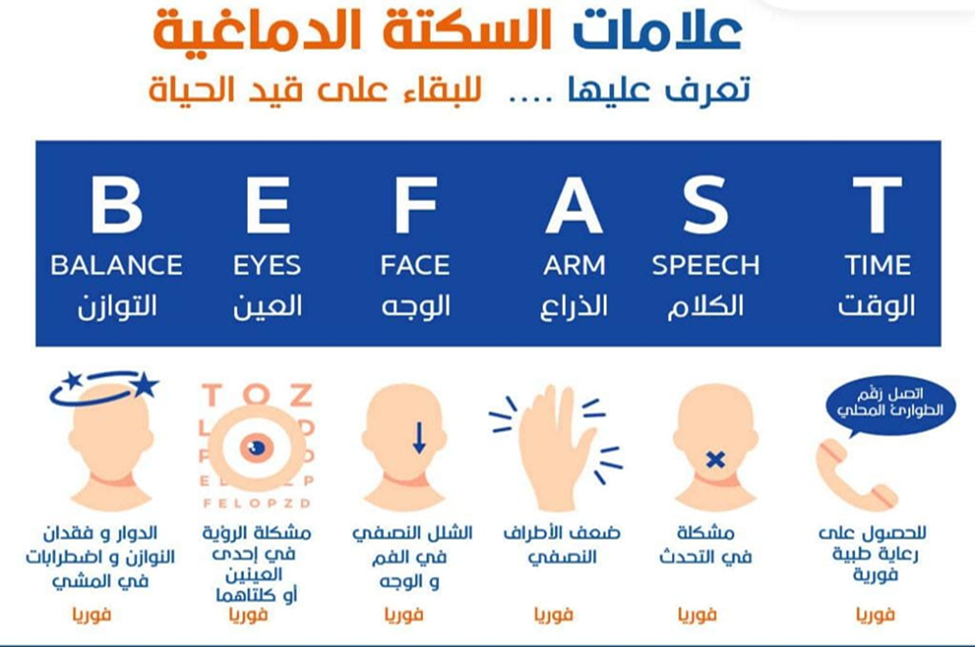
استخدم الحروف الموجودة في F.A.S.T. لاكتشاف السكتة الدماغية
◀️ F = تدلي الوجه – هل يتدلى جانب واحد من الوجه أم أنه يشعر بالخدر؟ اطلب من الشخص أن يبتسم. هل ابتسامة الشخص متفاوتة؟
◀️ A = ضعف الذراع - هل إحدى الذراعين ضعيفة أو مخدرة؟ اطلب من الشخص أن يرفع ذراعيه. هل تنجرف إحدى الذراعين إلى الأسفل؟
◀️ S = صعوبة في الكلام - هل الكلام مدغم؟
◀️ T = الوقت للاتصال بالطوارئ - السكتة الدماغية هي حالة طارئة. كل دقيقة لها أهميتها.
- علاج السكتة الدماغية
تلقّي الإسعاف الطبي الفوري والعاجل فور الإصابة بالسكتة الدماغية هو أمر حيويّ وحاسم جدًا، ونوع العلاج يتعلق بنوع السكتة الدماغية، كما في الآتي:
1. علاج السكتة الدماغية الإقفاريّة
لمعالجة السكتة الدماغية الإقفارية ينبغي على الأطباء استئناف تزويد الدماغ بالدم بأسرع وقت ممكن. ينبغي إعطاء أدوية لتشجيع تخثر الدم ( منشط البلازمينوجين النسيجي (tPA)) في غضون ثلاث ساعات منذ لحظة ظهور الأعراض الأولى للسكتة الدماغية، والعلاج السريع لا يزيد فرص البقاء على قيد الحياة فحسب، بل يُمكن أن يُساعد في تقليل المضاعفات التي قد تنجم عن السكتة الدماغية. وقد يُوصي الطبيب المُعالِج بإجراء عملية جراحية لفتح شريان المسدود، جزئيًا أو كليًا، ومنها:
· فتح الشريان (CEA).
· تثبيت دعامة شبكية مرنة (stent) داخل التضيق. https://youtube.com/shorts/vI63bzub54Y?si=C4PnZgHkKuHHkYss
· استئصال الخثرة ميكانيكياً
https://youtube.com/shorts/qavUvIMm-J8?si=cuUMcupCZ7uDi2AK
2. علاج السكتة الدماغية النّزْفِيّة
قد تكون الجراحة مفيدة في معالجة السكتة
الدماغية النزفيّة أو في منع السكتة الدماغية المقبلة.
يُمكن أن يُوصي الطبيب بأي من هذه الإجراءات إذا كان الشخص يُواجه خطرًا كبيرًا ومتزايدًا لتكوّن أمهات الدم أو تمزق أوعية دموية:
· بَضع أمهات الدم (Aneurysm
clipping).
· جَدْل أو لَفّ أو ربط أمّ الدمّ.
· إزالة الأوعية الدموية المشوهة.
- الرعاية التمريضية لمرضي السكته الدماغية
الرعاية التمريضية المبنية على الأدلة والتقييم المستمر ضروري لتقليل النتائج السلبية للمرضى بعد السكتة الدماغية.
أولًا: التقييم السريري المستمر:
· تقييم الخلل العصبي باستخدام أدوات مثل مقياس جلاسكو، وتقييم العجز الحركي والحسي.
· تقييم مجرى الهواء والتنفس والدورة الدموية والعلامات الحيوية.
· مراقبة خريطة توازن السوائل للحفاظ على توازن السوائل، خاصة خلال أول 24 ساعة، مع الانتباه للمرضى المصابين بأمراض القلب أو القصور الكلوي.
· مراقبة وظائف القلب عبر تخطيط القلب (ECG) لاكتشاف الرجفان الأذيني أو اضطرابات النظم القلبية الأخرى.
https://youtu.be/Ww7RenmM6IQ?si=prs9Qj40Dw9_Xxis
· مراقبة القلب مستمرة لمدة 24 ساعة على الأقل في المرحلة الحادة.
ثانيًا: دعم الجهاز التنفسي والتروية الدموية:
· وضع المريض بشكل سليم لتأمين مجرى الهواء ومنع المضاعفات مثل التقرحات أو التجلطات.
استخدام الوسائد أو الجبائر لدعم محاذاة الجسم ومنع تشوه المفاصل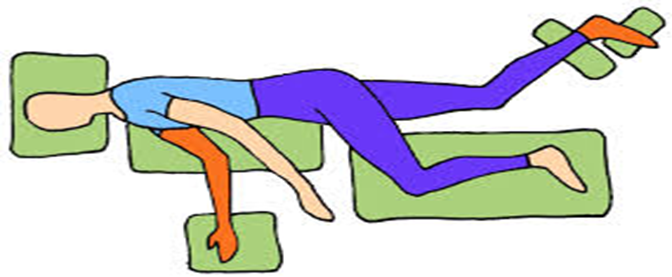
· في بعض الحالات، الوضع المستلقي بالكامل يساعد على تحسين التروية الدماغية دون زيادة خطر الالتهاب الرئوي.
· الحفاظ على الأوكسجين الأمثل من خلال متابعة التأكسج (SpO₂).
· منع مضاعفات الجهاز التنفسي مثل الالتهاب الرئوي الاستنشاقي.
ثالثًا: الإدارة الدوائية:
· إعطاء الأدوية حسب تعليمات الطبيب، بما يشمل:
o أدوية منع التجلط.
o مضادات اضطراب النظم.
o خافضات الضغط.
o أدوية الألم أو التشنجات العضلية أو أعصاب حسب الحاجة.
رابعًا: الوقاية من المضاعفات:
· منع تقرحات الفراش عبر التقليب كل ساعتين واستخدام مراتب هوائية.
· تقليل احتكاك الجلد باستخدام وسائد الضغط المناسبة.
· استخدام الجوارب الضاغطة ومضادات التخثر
لمنع تجلط الأوردة العميقة.
· تطبيق بروتوكولات مكافحة العدوى.
· الوقاية من السقوط برفع جوانب السرير، وتوفير بيئة آمنة.
· تطبيق بروتوكولات نظافة الفم لتقليل خطر
الالتهاب الرئوي المرتبط بالتنفس.
خامسًا: التغذية وإدارة عسر البلع
· مراقبة علامات عسر البلع بشكل منتظم.
· التعاون مع اختصاصي التغذية لوضع خطة غذائية مناسبة.
في حالة عسر البلع الشديد، يجب البدء بالتغذية المعوية (أنبوب أنفي معدي) خلال 72 ساعة من السكتة الدماغية.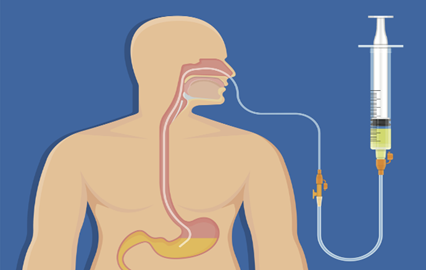
سادسًا: التأهيل الحركي والوظيفي
https://youtu.be/3HtzVdExpUo?si=DepM8fLoHD69bX1-
· المساعدة في العلاج الطبيعي لاستعادة الوظيفة الحركية والتوازن.
· دعم المريض تدريجيًا في أداء الأنشطة اليومية مثل:
o النظافة الشخصية.
o تناول الطعام.
o ارتداء الملابس.
سابعًا: تخفيف الألم والانزعاج:
· تنفيذ خطة رعاية تمريضية لتخفيف الأعراض المرتبطة بالسكتة الدماغية:
o الصداع.
o التشنجات العضلية.
o آلام الأعصاب.
ثامنًا: الدعم النفسي والاجتماعي:
· تقديم الدعم العاطفي للمريض وأسرته.
· مراقبة وتقييم علامات الاكتئاب أو القلق.
· تقديم المشورة أو الإحالة للعلاج النفسي إذا لزم الأمر.
تاسعًا: تعزيز الاستقلالية والسلامة:
· تحسين قدرة المريض على الحركة والمشي بأمان، مع أو بدون الأجهزة المساعدة.
· تشجيع المشاركة النشطة في التأهيل لتحقيق أقصى قدر من الاستقلال.
- دور التمريض في استخدام منشط البلازمينوجين النسيجي (tPA) لإذابة الجلطة الدماغية
يُستخدم tPA كعلاج طارئ فعال للسكتة الدماغية الإقفارية،
ويجب إعطاؤه خلال النافذة الزمنية الذهبية (3 إلى 4.5 ساعات من ظهور الأعراض
الأولى). ويُعد التمريض ركيزة أساسية في ضمان أمان وفعالية هذا العلاج ويشمل:
1. التقييم السريع والتعرف المبكر على أعراض السكتة الدماغية
· استخدام بروتوكول FAST (Face, Arms, Speech, Time).
· جمع التاريخ الطبي الدقيق، خاصة توقيت بدء الأعراض.
· إبلاغ الفريق الطبي فورًا لتسريع نقل المريض وإجراء التصوير الدماغي (CT أو MRI).
2. التحضير لإعطاء tPA
· التأكد من أن المريض مطابق لمعايير استخدام tPA:
o العمر: ≥ 18 سنة.
o التشخيص السريري: سكتة دماغية إقفارية حادة مؤكدة.
o بداية الأعراض: في غضون 3 إلى 4.5 ساعات (النافذة الزمنية).
o التصوير الدماغي: لا يُظهر نزيف دماغي (CT أو MRI).
o العجز العصبي: ظاهر ومؤثر وظيفيًا (NIH Stroke Scale يُستخدم لتحديد الشدة).
o الوزن: يُستخدم لتحديد جرعة tPA (0.9 ملغم/كجم – الحد الأقصى 90 ملغم).
· التأكد من أن المريض ليس لديه موانع لاستخدام tpr:
o نزيف داخل الجمجمة حالي أو سابق.
o تاريخ مرضي لنزيف دماغي أو تمدد شرياني دماغي غير معالج.
o جراحة دماغ أو إصابة رأس أو سكتة دماغية خلال آخر 3 أشهر.
o ارتفاع ضغط الدم غير منضبط (≥ 185/110 ملم زئبقي) عند التقديم.
o اضطرابات نزفية أو صفيحات دموية < 100,000 /μL.
o استخدام مميعات دم (مثل الهيبارين خلال 48 ساعة مع ارتفاع INR أو aPTT)
o مستوى الجلوكوز أقل من 50 مجم/دسل أو أكثر من 400 مجم/دسل.
o أورام داخل الجمجمة أو أمراض وعائية خطيرة.
· أخذ الموافقة المستنيرة من المريض أو أسرته إن أمكن.
· سحب عينات دم لإجراء فحوصات (زمن التجلط، وظائف الكبد، CBC...).
· تركيب كانيولا وريدية مناسبة ومراقبة العلامات الحيوية.
3. مراقبة المريض أثناء إعطاء tPA
· إعطاء الجرعة حسب بروتوكول المستشفى (10% من الجرعة IV bolus والباقي بالتنقيط خلال 60 دقيقة).
· مراقبة العلامات الحيوية كل 15 دقيقة خلال أول ساعة، ثم كل 30 دقيقة خلال الساعتين التاليتين، ثم كل ساعة لمدة 24 ساعة.
· مراقبة العلامات العصبية لاكتشاف أي تدهور مفاجئ.
4. التعرف السريع على المضاعفات المحتملة
o مراقبة علامات النزيف الداخلي أو الدماغي (انخفاض الوعي، صداع مفاجئ، قيء، تغيرات عصبية).
o مراقبة مكان الإبرة أو القسطرة لأي نزيف خارجي.
o مراقبة علامات التحسس أو رد فعل دوائي شديد (نادرة ولكن واردة).
5. الرعاية بعد إعطاء tPA
· عدم إعطاء أي أدوية مميعة أو مضادة للتجلط خلال أول 24 ساعة بعد إعطاء tPA إلا بأمر صريح من الطبيب.
· تجنب أي إجراءات جراحية أو بزل (مثل سحب سائل شوكي أو إدخال قسطرة) خلال أول 24 ساعة.
· إجراء تصوير دماغي جديد بعد 24 ساعة للتأكد من عدم حدوث نزيف قبل البدء بأي أدوية إضافية.
· متابعة الحالة العصبية والوظائف الحيوية بدقة.
6. التثقيف والدعم النفسي
· شرح العلاج للمريض وأسرته وأهمية الوقت في إعطاء tPA.
· تقديم الدعم النفسي خلال المرحلة الحادة.
· متابعة خطة التأهيل بعد العلاج حسب الحالة.
- العناية التمريضيه لمرضي الجراحات المخ والاعصاب Neurosurgery
التعريف:-
هي مجال طبي يتعامل مع تشخيص وعلاج الأمراض والإصابات التي تؤثر على الدماغ، والحبل الشوكي، والأعصاب الطرفية. تشمل الحالات التي يتعامل معها الجراحون العصبيون مجموعة متنوعة من المشكلات، مثل الأورام الدماغية، والإصابات الرضحية، والأمراض التنكسية، والتشوهات الخلقية.
أنواع حالات الجراحة العصبية:-
1. الأورام الدماغية
- الأورام الأولية: أورام تنشأ مباشرة من أنسجة الدماغ مثل الأورام الدبقية والأورام السحائية.
- الأورام الثانوية: أورام تنتشر إلى الدماغ من أماكن أخرى في الجسم (مثل سرطان الثدي أو الرئة الذي ينتشر إلى الدماغ).
2. الإصابات الرضحية
- الرضوض الدماغية: إصابات في الدماغ نتيجة للحوادث أو السقوط.
- إصابات الحبل الشوكي: إصابات تؤدي إلى ضغط أو تمزق في الحبل الشوكي.
3. الأمراض التنكسية
- مرض باركنسون: اضطراب عصبي يؤثر على الحركة ويتميز بالارتعاش والبطء في الحركة.
- الصرع: اضطرابات في النشاط الكهربائي للدماغ.
4. التشوهات الخلقية
- الانشقاق الشوكي: عدم إغلاق الحبل الشوكي بشكل كامل أثناء تطور الجنين.
- تشوهات الأوعية الدموية: مثل الأورام الوعائية أو التشوهات الشريانية الوريدية (AVMs).
5. الأمراض الوعائية
- السكتة الدماغية: انسداد أو نزيف في الأوعية الدموية للدماغ مما يؤدي إلى تلف في أنسجة الدماغ.
- الأنيوريزم: توسع غير طبيعي في الأوعية الدموية في الدماغ، مما يزيد من خطر حدوث نزيف دماغي.
دور التمريض في حالات الجراحة العصبية
1. قبل الإجراء
- التقييم والتحضير
· تقييم الحالة الصحية: إجراء تقييم شامل للعلامات الحيوية، والتاريخ الطبي، والتقييم العصبي والجراحي للمريض.
· تقييم عصبي مفصل لتحديد الحالة الوظيفية للدماغ والحبل الشوكي قبل العملية، بما في ذلك
· تقييم مستوى الوعي، قوة العضلات، واستجابة الأعصاب.
· التثقيف والإعلام: شرح الإجراء للمريض وعائلته، بما في ذلك تفاصيل العملية، المخاطر، والفوائد المحتملة.
· تقديم معلومات حول ما يمكن أن يتوقعه المريض بعد العملية وكيفية التحضير لها.
· توضيح أهمية الصيام قبل الجراحة، خاصة فيما يتعلق بالتخدير.
- التحضير الجسدي
· التحضير الشخصي: التأكد من صيام المريض إذا لزم الأمر(عادة 6-8 ساعات قبل الجراحة)، وإجراء التحضيرات الخاصة مثل تنظيف البشرة ، وإزالة أي ملحقات مثل المجوهرات أو وضع القسطرة.
- إعداد البيئة الجراحية:
· تجهيز جميع الأدوات والمعدات اللازمة وتعقيمها.
2. أثناء الإجراء
- دعم الفريق الطبي
· ساعدة في الإجراء: تقديم الدعم للفريق الجراحي، وضمان توفر الأدوات والمعدات اللازمة.
· العمل جنبًا إلى جنب مع فريق التخدير للتأكد من استقرار حالة المريض.
- مراقبة الحالة: متابعة العلامات الحيوية للمريض، ومراقبة تأثير التخدير.
-الاستجابة السريعة لأي تغييرات غير متوقعة في الحالة الصحية للمريض أثناء العملية.
3. بعد الإجراء
دور التمريض في العناية المركزة للحالات بعد جراحة عصبية:
1. التقييم والمراقبة المستمرة
- مراقبة الحالة العصبية
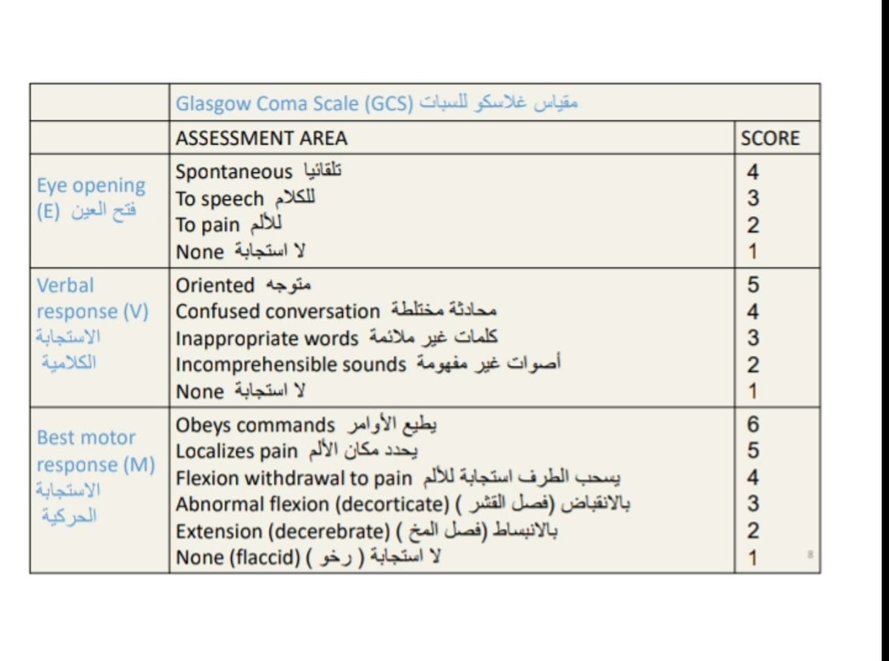
· تقييم الاستجابة العصبية: مراقبة مستويات الوعي والقدرة الحركية والإدراكية بشكل دوري. استخدام مقاييس مثل مقياس غلاسكو للغيبوبة (GCS) لتقييم مستوى الوعي ، واستجابة الأطراف للحركة، وانعكاسات الضوء على العينين.
· مراقبة أعراض عصبية جديدة: مراقبة ظهور أي أعراض جديدة مثل تغييرات في الرؤية، أو مشاكل في التنسيق الحركي، أو ضعف مفاجئ، اضطرابات في الكلام، والتي قد تشير إلى مضاعفات مثل النزيف أو تورم الدماغ.
- مراقبة العلامات الحيوية:
· العلامات الحيوية: متابعة العلامات الحيوية مثل ضغط الدم، ومعدل النبض، والتنفس، ودرجة الحرارة بشكل منتظم.
· مراقبة علامات الضغط داخل الجمجمة: مراقبة أي تغييرات في العلامات الحيوية قد تشير إلى زيادة الضغط داخل الجمجمة، مثل صداع شديد أو قيء، أو بطء في الاستجابة العصبية.
2. إدارة الألم وتقديم الرعاية التلطيفية
- إدارة الألم
· تقييم الألم: استخدام أدوات تقييم الألم مثل مقياس الألم لتحديد شدة الألم وتقديم الأدوية المسكنة وفقًا لتوصيات الطبيب.
· توفير الراحة: مساعدة المريض في العثور على وضع مريح والتأكد من أن إدارة الألم فعالة.
- رعاية الجرح
· مراقبة الجرح الجراحي: متابعة حالة الجرح للتأكد من عدم وجود علامات للعدوى، أو نزيف، أو تهيج . الانتباه لأي تغيرات غير طبيعية في الجرح مثل الاحمرار أو التورم.
· تغيير الضمادات: تغيير الضمادات بانتظام وفقًا للإرشادات الطبية وضمان الحفاظ على نظافة الجرح.
3. الرعاية التنفسية والدورة الدموية
- إدارة التنفس
· مراقبة التنفس: متابعة معدل التنفس ومستوى الأكسجين في الدم والتأكد من توفير دعم التنفس إذا لزم الأمر.
· التهوية الميكانيكية: إذا كان المريض يستخدم جهاز تنفس صناعي، متابعة إعدادات الجهازوتقييم فعاليته.
- رعاية الدورة الدموية:
· مراقبة السوائل: مراقبة توازن السوائل والأملاح وضبط السوائل الوريدية بناءً على احتياجات المريض.
· تقييم الدورة الدموية: متابعة العلامات الحيوية مثل ضغط الدم ومعدل النبض لتقييم الدورة الدموية وضمان استقرارها.
4. الرعاية التغذوية
- إدارة التغذية
· التغذية عبر الأنبوب: إذا كان المريض يتلقى تغذية عبر أنبوب، تأكد من التحقق من تدفق التغذية ومراقبة أي مضاعفات محتملة مثل القيء أو الإسهال.
· تقييم احتياجات التغذية: تعديل خطة التغذية بناءً على حالة المريض والتوصيات الطبية لضمان توفير العناصر الغذائية الضرورية.
5. التثقيف والتوجيه
- تثقيف المريض وأسرته
· التدريب على الرعاية المنزلية: تعليم المريض وعائلته كيفية العناية بالجرح، وإدارة الألم، والتعرف على العلامات التحذيرية التي تتطلب عناية طبية.
· التخطيط للرعاية بعد الخروج: تقديم إرشادات حول العلاج الطبيعي، وإعادة التأهيل، والتدابير المنزلية اللازمة بعد مغادرة العناية المركزة.
6. التوثيق والإبلاغ**- توثيق الرعاية:
· تدوين الملاحظات: تسجيل جميع الملاحظات حول الحالة العصبية، والأعراض الجديدة، والعلاج، وأي تغييرات في الحالة.
· إبلاغ الفريق الطبي: تقديم تقارير دقيقة عن الحالة العامة للمريض وأي مضاعفات أو تغييرات جديدة وضمان تحديث الحالة الصحية للمريض بشكل مستمر.
- العناية التمريضيه لمرضي اضطراب درجات الوعي
التعريف:
هم الأشخاص الذين فقدوا الوعي ولا يستجيبون للمؤثرات المحيطية مثل اللمس، الصوت، أو الضوء.
فقدان الوعي هو حالة طبية طارئة يمكن أن تكون نتيجة للعديد من الأسباب المختلفة، تتراوح من حالات خفيفة إلى حالات تهدد الحياة
-هو حالة يتوقف فيها الشخص عن االستجابة لألحداث من حوله ويكون في حالة من عدم الوعي الكامل.
أسبابه:
قد يكون هذا نتيجة لمجموعة متنوعة من الأسباب، بما في ذلك الأمراض، الإصابات، أو حالات الطوارئ الطبية:
· الإصابات الرأسية: إصابات في الرأس نتيجة لحوادث، سقوط، أو ضربات يمكن أن تؤدي إلى فقدان الوعي
· الأمراض العصبية: مثل السكتات الدماغية، التهابات الدماغ، أو الأورام يمكن أن تسبب فقدان الوعي
· الأمراض القلبية: اضطرابات في القلب مثل النوبة القلبية أو الإيقاع غير الطبيعي يمكن أن تؤدي إلى فقدان الوعي.
· انخفاض مستويات السكر في الدم:انخفاض حاد في مستوى السكر في الدم ( (Hypoglycaemia قد يسبب فقدان الوعي
· التسمم: التسمم بالمواد الكيميائية أو الأدويه يمكن أن يؤدي إلى فقدان الوعي
· نقص الاكسجين: حالات مثل انسداد مجرى الهواء أو مشاكل التنفس يمكن أن تؤدي إلى نقص الأكسجين وفقدان الوعي
· الأغماء: يحدث نتيجة لانخفاض مفاجئ في تدفق الدم إلى الدماغ، وعادة ما يكون بسبب الوقوف المفاجئ أو الضغط النفسي https://youtube.com/shorts/4W-uaUPuOv0?si=fSoiuE-J4SqhzkUQ
- أعراضه:
⬅️ شحوب اللون
⬅️ نقص معدل النبض عن أقل معدل طبيعي ( 60 )
⬅️ نقص ضغط الدم
⬅️ يعود الشخص لحالته الطبيعية بعد فترة بسيطة فى تلك الأثناء ينام الشخص فى وضع الصدمة وإذا لم يفيق لا بد ان يفحص
أثناء الصدمة أو الغيبوبة :
· تلاحظ حدقة العين – التنفس – الحركة ومستوى الوعي
· يسمع التنفس وتعد ضربات القلب ويلاحظ انتظامها
دور التمريض:
https://youtube.com/shorts/L5Y9H-BrP6o?si=apr11IlPmSwNDkNL
1. التأكد من سلامة التنفس
2. ملاحظة العلامات الحيوية
3. وضع الصدمة
https://youtube.com/shorts/7zrC-G_4w48?si=vCU5VnXl8HYcs-JT 
4. أبدأ إعطاء محاليل بلبنات الرينجر أو البلازما إن ان وجدت
5. يوصل المصاب بجهاز مونيتور للقلب
6. عمل رسم قلب
7. إعطاء الأدوية الموصوفة
8. محاولة جعل المريض يعي ما حوله والمكان والأشخاص من حوله
ملاحظة: معظم حالات الإغماء العارضة لا تتطلب سوى ملاحظة لفترة مناسبة ثم يخرج المريض من المستشفى فى تلك هذه الحالة (يصحب المريض بأحد أهله او أقاربه)
الحالات آلتي تهدد حياة المريض مثل:
· جلطة الشريان التاجي الحادة
· النقص فى ضربات القلب وعدم انتظامه
· نزيف شديد من الجهاز الهضمي
· جلطة فى الرئة
· فشل كلوى
· تسمم الأدوية آلتي تسبب هبوط حاد فى القلب والرئتين
· التلوث
· الالتهاب السحائي
** فإن المريض يحجز لفترة لاستكمال الفحوصات وإعطاء العلاج المناسب.
- المراجع
Ashcraft, S., Wilson, S. E., Nyström, K. V., Dusenbury, W., Wira, C. R., Burrus, T. M., … American Heart Association Council on Cardiovascular and Stroke Nursing and the Stroke Council. (2021). Care of the patient with acute ischemic stroke (prehospital and acute phase of care): Update to the 2009 comprehensive nursing care scientific statement: A scientific statement from the American Heart Association. Stroke, 52(5), e164-e178. https://doi.org/10.1161/STR.0000000000000356
Babkair, L. A., Safhi, R. A., Balshram, R., Safhei, R., Almahamdy, A., Hakami, F. H., & Alsaleh, A. M. (2023). Nursing care for stroke patients: Current practice and future needs. Nursing Reports (Pavia, Italy), 13(3), 1236–1250. https://doi.org/10.3390/nursrep13030106
Burns, M., Pomager, L., & Young, B. C. (2023). Time is brain. American Nurse Journal, 18(1), 6-12. doi:10.51256/anj012306. Retrieved from https://www.myamericannurse.com/time-is-brain/
Greenberg, S. M., Ziai, W. C., Cordonnier, C., Dowlatshahi, D., Francis, B., Goldstein, J. N., ... American Heart Association/American Stroke Association. (2022). 2022 guideline for the management of patients with spontaneous intracerebral hemorrhage: A guideline from the American Heart Association/American Stroke Association. Stroke, 53(7), e282-e361. https://doi.org/10.1161/STR.0000000000000407
Hill, M., Baumann, J. J., & Newcommon, N. (2022). Nursing care of the acute ischemic stroke endovascular thrombectomy patient. Stroke, 53(9), 2958-2966. https://doi.org/10.1161/STROKEAHA.122.034536
Lippincot NursingCenter. (2024). Tissue Plasminogen Activator (tPA) for acute ischemic events. Retrieved from https://www.nursingcenter.com/clinical-resources/nursing-pocket-cards/alteplase-injection-for-acute-ischemic-stroke?utm_source=chatgpt.com
Oliveira-Filho, J., & Mullen, M. T. (2025). Initial assessment and management of acute stroke. Retrieved from https://www.uptodate.com/contents/initial-assessment-and-management-of-acute-stroke?utm_source=chatgpt.com
Powers, W. J., Rabinstein, A. A., Ackerson, T., Adeoye, O. M., Bambakidis, N. C., Becker, K., ... American Heart Association Stroke Council. (2019). Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: A guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke, 50(12), e344-e418. https://doi.org/10.1161/STR.0000000000000211
Sanjuan, E., Pancorbo, O., Santana, K., Miñarro, O., Sala, V., Muchada, M., ... Rubiera, M. (2023). Management of acute stroke: Specific nursing care and treatments in the stroke unit. Neurología, 38(6), 419-426. https://doi.org/10.1016/j.nrleng.2020.07.026
Tadi, P., Lui, F., & Budd, L. A. (2023). Acute stroke (nursing). Treasure Island (FL): StatPearls Publishing. Retrieved from https://www.ncbi.nlm.nih.gov/books/NBK568693/?utm_source=chatgpt.com
Wagner, M. (2024). Stroke (CVA): Nursing diagnoses, care plans, assessment & interventions. Retrieved from https://www.nursetogether.com/stroke-cerebrovascular-accident-nursing-diagnosis-care-plan/?utm_source=chatgpt.com