
- عمليات أمراض النساء
عملية كحت والتوسيع
\تعريف
التوسيع والكورتاج ( D&C) ، هو إجراء جراحي صغير يفتح (يوسع) عنق الرحم ويزيل بعناية الأنسجة من داخل الرحم. يمكن إزالة الأنسجة باستخدام الشفط أو أداة معدنية تسمى ملعقة كحت.
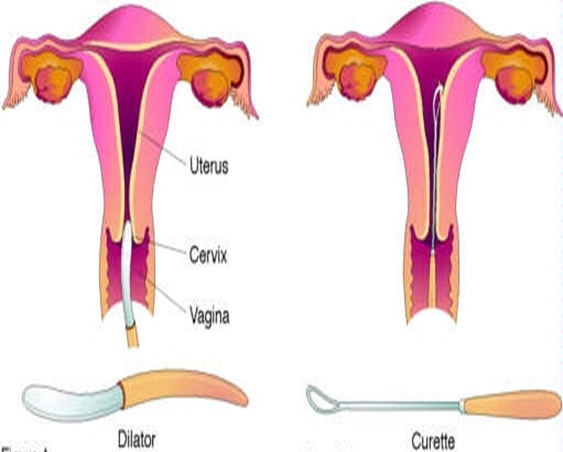
أجزاء الجسم المعنية
1. المهبل
2. عنق الرحم
3. الرحم
أين يتم إجراء D&C؟
يمكن إجراء D&C في مكتب مقدم الرعاية الصحية، أو مركز الجراحة، أو المستشفى.
دواعى اجرائها:
هو الإجراء الجراحي النسائي الشائع، ويستخدم كأداة تشخيصية أو علاجية.
مؤشرات تشخيصية
1. انسداد عنق الرحم.
2. التصاقات داخل الرحم.
3. خزعة بطانة الرحم للكشف عن الأمراض مثل السل والأمراض الخبيثة لعنق الرحم.
4. كخطوة أولى قبل أي عملية مثل الكحت وتفريغ الرحم.
5. تحديد وقت التبويض في حالة العقم.
6. الكشف عن سبب انقطاع الطمث.
مؤشرات علاجية
1. إزالة بوليب أو جزء كبير من الأنسجة.
2. إفراغ محتويات الرحم الحامل.
3. إجهاض غير مكتمل.
4. بقايا من مبني الحمل.
5. إجلاء ورم الماء.
الالام الدورة الشديدة.
6. العقم بسبب انسداد عنق الرحم.
7. تصريف الدم المتراكم.
8. إزالة جهاز منع الحمل داخل الرحم.
موانع المطلقة
1. الحمل الرحمي المرغوب فيه.
2. عدم القدرة على رؤية فتحة عنق الرحم.
3. المهبل المسدود.
موانع الاستعمال نهائيا
1. انسداد عنق الرحم الشديد.
2. تشوهات عنق الرحم/الرحم.
3. التدمير السابق لبطانة الرحم.
4. اضطرابات النزيف.
5. التهاب الحوض الحاد (ماعدا لإزالة محتويات بطانة الرحم المصابة).
6. ورم عنق الرحم المسدود.
طريقة التوسيع والكورتاج (D&C)
لتحضير لعملية التوسيع والكورتاج (D&C) - اللوازم المطلوبة:
1. البيتادين
2. • الشاش المعقم
3. • حاوية تحتوي على الفورمالين للعينة
4. • قفاز معقم (بأحجام مختلفة والعديد من الأرقام)
5. • عبوة معقمة للتغليف والملابس
6. • علبة معقمة للأداة
7. • قسطرة نيلتون
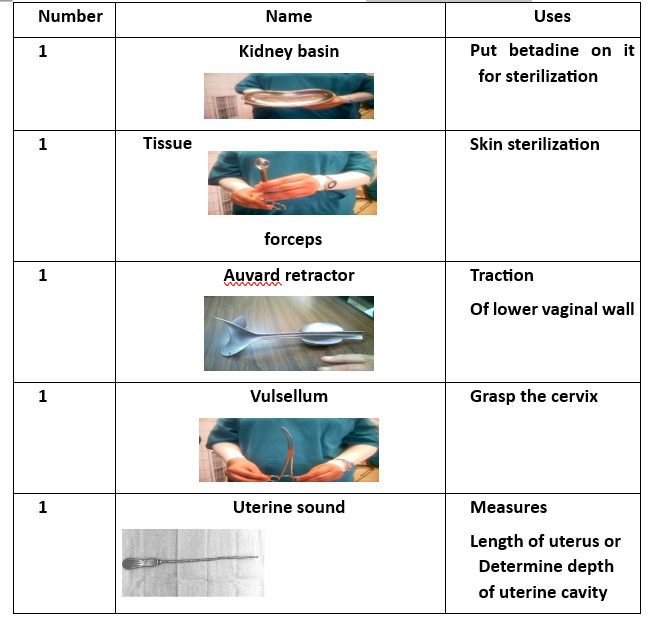
الأدوات الجراحية (16 أداة)
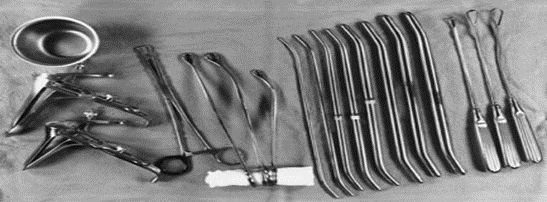
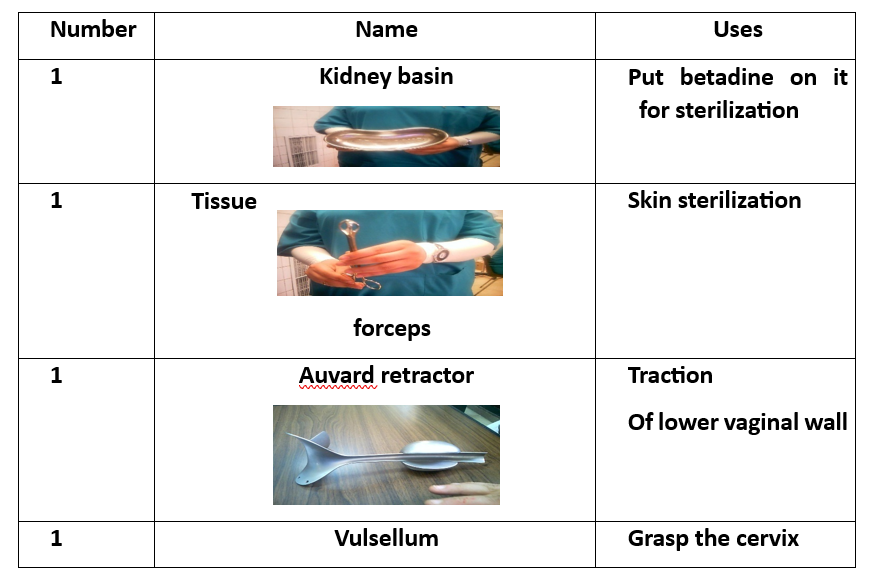
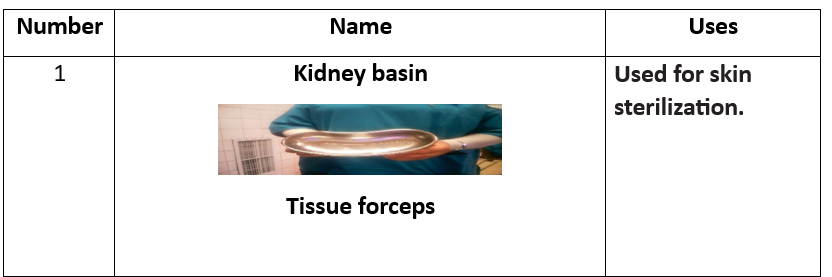
1. حوض لجمع الأدوات
2. ملقط الأنسجة
3. ممدد أوفار
4. مشبك عنق الرحم (فولسيلوم)
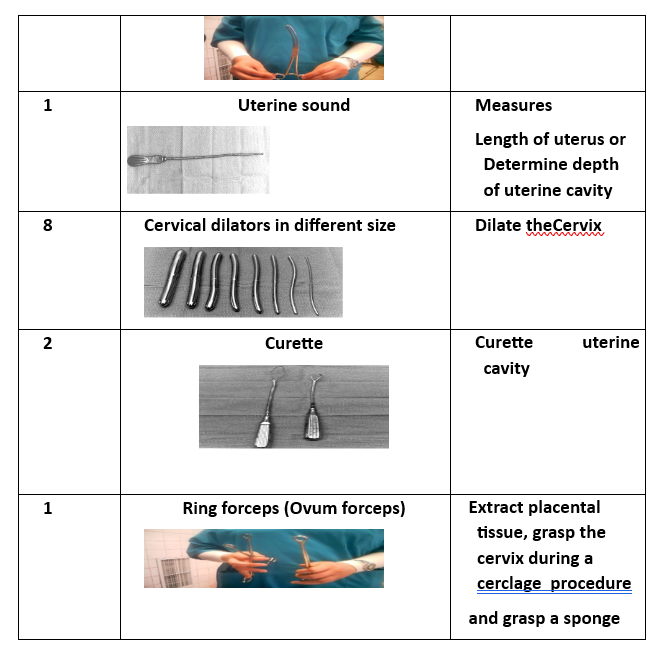
5. مجس رحمي sound
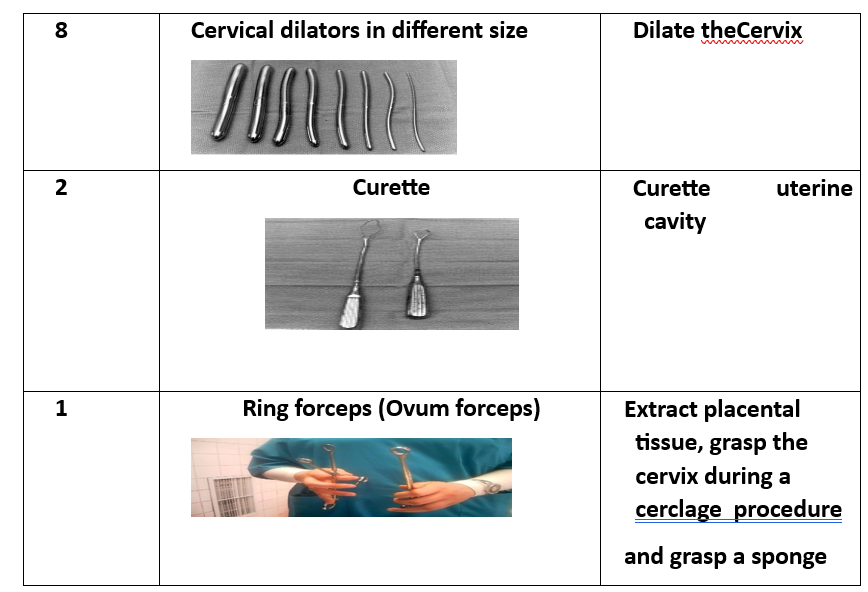
6. 8 موسعات عنق رحم بأحجام مختلفة
7. ملعقة كحت (2)
8. ملقط بويضة (أوفوم فورسبس)
خطوات العملية
1. إعداد لوازم العملية:
2. فحص يدوي لتقييم حالة الرحم.
3. إفراغ المثانة البولية باستخدام قسطرة معدنية.
4. وضع ممد أوفار المهبلي.
5. تحديد موقع عنق الرحم في المهبل وامساكه بمشبك فولسيلوم رأسياً.
6. قياس طول تجويف الرحم باستخدام سوند رحمية.
7. توسيع عنق الرحم إذا لزم الأمر باستخدام ممدات بأحجام مختلفة.
8. كشط تجويف الرحم باستخدام الكورتاج حتى إفراغه الكامل. يظهر الفقاقيع الهوائية في الدم المهبلي كعلامة جيدة لخلو التجويف. يمكن استخدام ملقط البويضة لتفريغ محتوى الرحم بالدوران بعد الامساك.
9. أخذ عينة الكشط لتحليل الخزعة.
10. تنظيف منطقة الفرج باستخدام البيتادين ووضع منشفة لصحة المريضة وإزالة الأدوات.
المضاعفات الشائعة
1. الألم غير المعتاد.
2. الحمى.
3. انقطاع الطمث الثانوي في السنين الإنجابية.
المضاعفات النادرة
1. العدوى أو السبتيسيميا.
2. صدمة عصبية.
3. ثقب الرحم (ثقب في جدار الرحم) قد يحدث أثناء إجراء السوند أو التوسيع أو إدخال الكورتاج.
4. تمزق عنق الرحم قد يؤدي إلى التهاب عنق الرحم والنزيف.
5. متلازمة آشيرمان (التصاقات داخل الرحم).
6. انقطاع الطمث الدائم بسبب إزالة الطبقة القاعدية لبطانة الرحم.
الرعاية التمريضية
التحضير قبل الجراحة
1. التقييم:
- أخذ التاريخ الكامل وشرح الإجراء للمريضة.
- الفحص البدني.
- الدراسات التشخيصية: تعداد الدم الكامل، تحديد مجموعة الدم وعامل Rh، تحليل البول، تحقق من توازن السوائل.
2. تحضير المريضة:
- يجب أن تفهم المريضة العقلية وال مخاطر وفوائد الإجراء المتوقع.
- يجب أن تكون المريضة بدون طعام لمدة 6 ساعات قبل الجراحة.
- إزالة المجوهرات والمعادن.
- تحضير الأمعاء عبر الحقنة.
- تحضير المثانة (القسطرة).
- مراقبة العلامات الحيوية.
الرعاية التمريضية بعد الجراحة
1. يجب أن تبقى المريضة في المستشفى لمدة ساعة إلى 4 ساعات.
2. مراقبة النزيف المهبلي.
3. تقييم مستوى الوعي.
4. مراقبة العلامات الحيوية وتحديد الموضع.
5. إدارة أدوية الأوكسيتوسين لضمان تقلص الرحم وتقليل النزيف.
6. مراقبة نوع ومعدل السوائل الوريدية.
7. مراقبة الألم والتشنجات وتقديم المسكنات حسب توجيهات الطبيب.
8. إعطاء المضادات الحيوية حسب الحاجة.
9. قد تكون لازمة عمليات نقل الدم لصدمة أو فقر الدم.
10. إذا كانت المريضة سلبية Rh، يجب إعطاؤها حقنة مناعية ضد D ضمن 72 ساعة من الإجهاض.
11. الإبلاغ عن أي ألم حاد مستمر.
12. رعاية منطقة الفرج يجب أن تكون مستمرة.
13. تحقق من لون وكمية الدم على منشفة الفرج.
التثقيف الصحي
التعليمات عند الخروج من المستشفى بعد الإجهاض:
1. الإشارة إلى مجموعات دعم مهنية.
2. تشجيع المريضة على الإبلاغ عن النزيف الشديد أو البرتقالي أو الغامق.
3. تهدئة المريضة بأن الإفراز القليل والداكن قد يستمر لمدة أسبوعين.
4. توجيه المريضة بعدم إدخال أي شيء إلى المهبل حتى يتوقف النزيف.
5. قد تعاني المريضة من تقلبات المزاج والاكتئاب.
6. يجب تجنب الحمل لمدة سنة بعد عملية D&C.
7. الاتصال بالطبيب إذا حدثت الحمى أو الألم البطني أو النزيف المهبلي الشديد أو الإفراز المهبلي ذو الرائحة الكريهة.
تعريف ربط عنق الرحم ( (Cerclage
هي إجراء جراحي يتم لمرأة حامل تعاني من عنق الرحمالمفتوح، لتعزيز العنق الضعيف باستخدام خيط خياطة (شريط نيون).
أنواع طرق ربط عنق الرحم
1. ماكدونالد (McDonald): تتم للمرأة الحامل التي لديها عنق رحم طبيعي.
2. شيرودار (Shirodkar): تتم للمرأة الحامل التي لديها عنق رحم قصير.
وقت ربط عنق الرحم
قبل الأسبوع 12 من الحمل، يتم الإجراء عبر المهبل.
- بعد الأسبوع 12 من الحمل، يتم الإجراء عبر البطن.
تقنية إجراء ربط عنق الرحم
التحضير ربط عنق الرحم
البيتادين
• الشاش المعقم
• شريط نايلون
• قفاز معقم (بأحجام مختلفة والعديد من الأرقام)
• عبوة معقمة للتغليف والملابس
• علبة معقمة للأداة
الأدوات الجراحية (16 أداة)
1. حوض لجمع الأدوات.
2. ملقط الأنسجة.
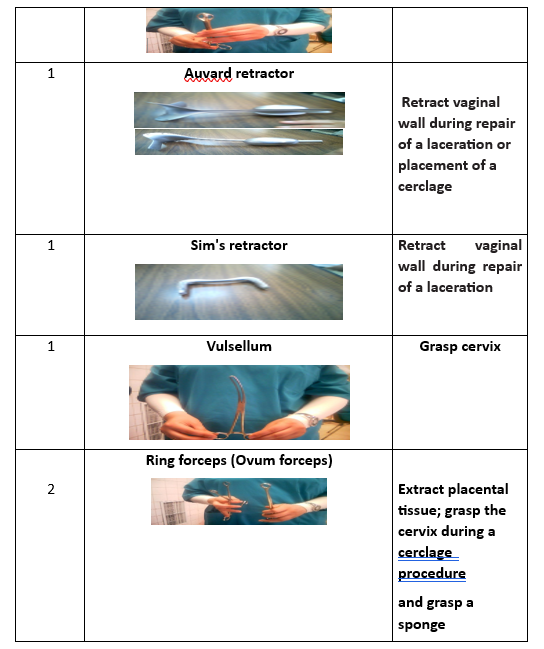
3. ممد أوفار.
4. ممد سيمز.
5. مشبك عنق الرحم.
6. مقص.
7. مقبض الإبرة.
8. شفرة скаلب.
9. ملقط أسنان.
10. ملقط إصبع.
11. ملقط بويضة.
12. قسطرة معدنية.
13. مشبك ستрайت.
14. مشبك آليس.
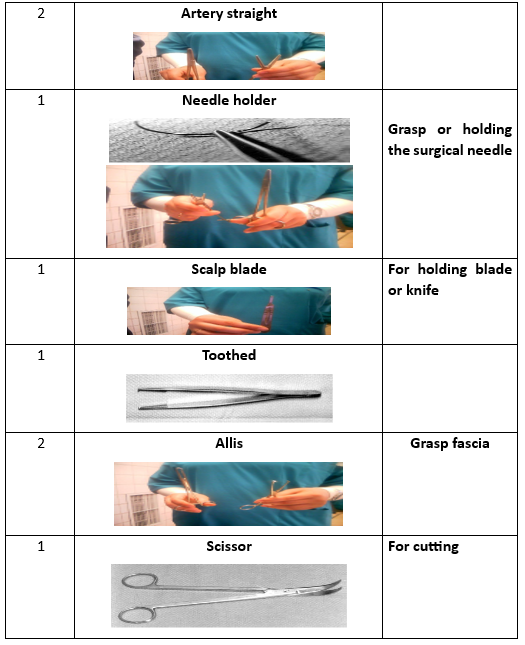
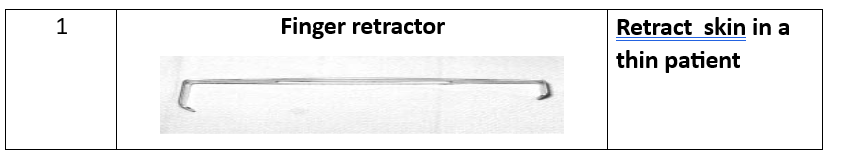
تقنية شيرودار
1. إفراغ المثانة البولية بالقسطرة المعدنية.
2. وضع ممد مهبلي أوفار.
3. تحديد موقع عنق الرحم وامساكه من الأمام والخلف بمشبك بويضة مزدوج.
4. استخدام ممد مهبلي زاوي لتحسين الرؤية.
5. شق أفقي في الغشاء المخاطي على الشفة الأمامية لعنق الرحم عند انعكاس المثانة.
6. تزييت الخيط ووضعه على مستوى المخرج الداخلي لعنق الرحم، وربطه في الخلف لمنع التآكل المحتمل في المثانة، وإغلاق الخيط في الأمام.
تقنية ماكدونالد
1. الخطوات مشابهة للتقنية السابقة.
2. الخياطة العنقية في الخلف قريبة من الرباط العضلي الحوضي للرحم دون عبور تجويف الحوض.
3. الخياطة من أربعة إلى خمسة خيوط في شكل حقيبة، أخذ خيط كافي من النسيج الضام دون دخول قناة عنق الرحم، وترك الخيط طويلًا لسهولة إزالته.
تقنية ربط عنق الرحم عبر البطن
1. فتح البطن بعد الأسبوع 12 من الحمل عبر شق رأسي في الطبقة البطنية والبريتونية.
2. انقسام غشاء المثانة بالمقص الحاد.
3. دفع الأمعاء إلى الأعلى وتماسك قاع الرحم إلى الأعلى.
4. مرور الإبرة من الأمام إلى الخلف على كل جانب مع الخيط العنقي الرحمي، وربطه في الخلف بفصلة مربعة واحدة على السطح البريتوني الخلفي.
5. فحص الإصابات والنزيف.
6. إغلاق الشق البطني.
مضاعفات ربط عنق الرحم
1. فشل الخياطة.
2. العدوى مثل التهاب المشيمة والسلى.
3. التمزق.
4. انفجار الأغشية المبكرة.
5. العمل المبكر.
الرعاية التمريضية
التحضير قبل الجراحة
1. التقييم:
- أخذ التاريخ الكامل (المرضى الذين يعانون من هذه الحالة لا يظهرون تقلصات رحم أو أعراض أخرى للولادة).
- الفحص البدني.
- الفحص البولي: يكشف عن علامات وأعراض عنق رحم ممتد، قد يصاحبه مشكلة خلقية مثل: عنق رحم قصير، رحم مزدوج أو رحم ذو شكل معدل.
- الدراسات التشخيصية: صحة الجنين، فحوصات الدم والبول والكيماويات. مسحة عنق الرحم لاكتشاف أي شذوذ (الأمراض المنقولة جنسياً)، تخطيط القلب والصورة الشعاعية لتقييم الوظائف القلبية والرئوية.
2. تحضير المريضة:
- يجب أن تفهم المريضة العقلية ومخاطر وفوائد الإجراء المحدد والإدارة المتوقعة إذا لم يتم الإجراء.
- توجيه الأم بتجنب الجماع لمدة 7 أيام على الأقل قبل الجراحة ووقت الخياطة في الأسبوع 12 عبر المهبل، وبعد الأسبوع 12 عبر البطن.
- توجيه الأم بتجنب المهام الشاقة للحفاظ على الراحة.
- يجب أن تكون المريضة بدون طعام لمدة 6 ساعات قبل الجراحة.
- إزالة المجوهرات والمعادن.
- تحضير الأمعاء عبر الحقنة.
- تحضير المثانة (القسطرة).
- التصوير بالموجات فوق الصوتية لاستبعاد تشوهات الجنين.
- مراقبة معدل ضربات قلب الجنين وعلامات الحياة الأساسية للمريضة.
- ملاحظة النزيف المهبلي.
- وضع المريضة في وضعية الليثوتومي.
- تحضير الجلد بالبيتادين 10%.
- تغطية المريضة وفقًا للإجراء.
- إعطاء المضادات الحيوية حسب الوصفة الطبية حول وقت الجراحة.
الرعاية التمريضية بعد الجراحة
1. تقييم مستوى الوعي.
2. مراقبة العلامات الحيوية وتحديد الموضع.
3. إدارة المسكنات والأكسجين حسب الحاجة.
4. قياس المدخل والخروج.
5. مراقبة النزيف المهبلي.
6. تقييم وجود ونوعية نغمة قلب الجنين.
التثقيف الصحي
1. توجيه الأم بالذهاب إلى المستشفى على الفور إذا ظهرت أي علامات غير طبيعية مثل:
- انفجار السائل.
- نقص حركة الجنين.
- الحمى.
- الإفراز المهبلي غير الطبيعي (الرائحة الكريهة).
2. توجيه الأم بالذهاب في الأسبوع 37 لإزالة الخيط قبل الولادة.
3. توجيه الأم بأهمية التغذية الجيدة في هذه الفترة (فترة الحمل) مثل:
- زيادة الخضروات في النظام الغذائي.
- زيادة البروتين.
- زيادة استهلاك الحليب لتر أو ترين يوميًا.
- زيادة استهلاك السوائل.
