
- احتشاء عضلة القلب
ما هو احتشاء عضلة القلب؟
احتشاء عضلة القلب (Myocardial Infarction) يُستخدم كمصطلح مرادف لانسداد الشريان التاجي والنوبة القلبية، إلا أن مصطلح "احتشاء عضلة القلب" هو الأكثر تفضيلًا لأن نقص تروية عضلة القلب يؤدي إلى متلازمة الشريان التاجي الحادة (ACS) التي يمكن أن تؤدي إلى موت عضلة القلب.
في حالة احتشاء عضلة القلب، يتم تدمير منطقة من عضلة القلب بشكل دائم بسبب تمزق الترسبات الدهنية وتكوين الجلطة الدموية الذي ينتج عنه انسداد كامل في الشريان. تشمل نطاقات متلازمة الشريان التاجي الحادة الذبحة الصدرية غير المستقرة، واحتشاء عضلة القلب بدون ارتفاع في مقطع ST، واحتشاء عضلة القلب مع ارتفاع في مقطع ST.
الفسيولوجيا المرضية
في كل حالة من حالات احتشاء عضلة القلب، يوجد اختلال كبير بين تزويد الأكسجين لعضلة القلب واحتياجها.
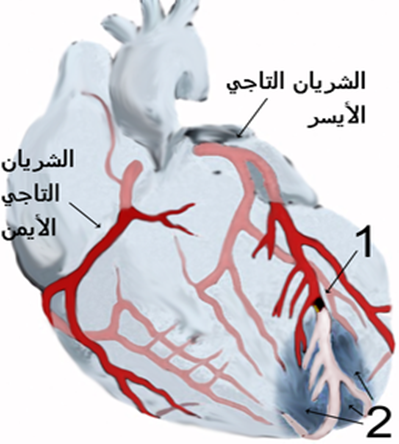
الذبحة الصدرية غير المستقرة: يوجد تدفق دم منخفض في الشريان التاجي، وغالبًا ما يكون ذلك بسبب تمزق ترسبات تصلب الشرايين، ولكن الشريان لا يكون مسدودًا تمامًا.
تطور الاحتشاء: عندما تحرم الخلايا من الأكسجين، يحدث نقص التروية، وتتعرض الخلايا للإصابة، ويؤدي نقص الأكسجين إلى الاحتشاء أو تضرر الخلايا.
الأسباب
تعود أسباب احتشاء عضلة القلب بشكل رئيسي إلى الاوعية الدموية.
· تشنج الأوعية الدموية: هو انقباض أو تضيق مفاجئ للشريان التاجي.
· انخفاض إمدادات الأكسجين: يحدث انخفاض في إمدادات الأكسجين بسبب فقدان الدم الحاد، أو فقر الدم، أو انخفاض ضغط الدم.
· زيادة الطلب على الأكسجين: يسبب معدل ضربات القلب السريع، أو التسمم الدرقي، أو تعاطي الكوكايين .
الأعراض السريرية
يعاني بعض المرضى من أعراض سابقة أو تشخيص مسبق بمرض الشريان التاجي، ولكن حوالي نصفهم لا يبلغون عن أي أعراض سابقة.
· موقع ألم الصدر أثناء احتشاء عضلة القلب ألم الصدر: هو العرض الرئيسي لاحتشاء عضلة القلب. يتميز بألم مستمر وساحق في منطقة ما تحت القص وقد يمتد إلى الذراع الأيسر، الفك، الرقبة، أو لوحي الكتف. غالبًا ما يوصف الألم بأنه ثقيل، ضاغط، أو ساحق وقد يستمر لأكثر من 12 ساعة.
· ضيق التنفس: يحدث نتيجة زيادة الطلب على الأكسجين وانخفاض في إمداد الأكسجين.
· عسر الهضم: يظهر نتيجة تحفيز الجهاز العصبي.
· تسرع القلب وتسرع التنفس: لزيادة تعويض نقص إمدادات الأكسجين، يتسارع معدل ضربات القلب والتنفس.
· استجابة الكاتيكولامينات: قد يعاني المريض من برودة في الأطراف، عرق، قلق، وتوتر.
· الحمى: نادرًا ما تحدث في بداية احتشاء عضلة القلب، ولكن قد يظهر ارتفاع طفيف في درجة الحرارة خلال الأيام القليلة التالية.
التقييم و الطرق التشخيصية
· يعتمد تشخيص احتشاء عضلة القلب (MI) بشكل عام على الأعراض الظاهرة.
· التاريخ المرضي للمريض: يتضمن التاريخ المرضي وصف الأعراض الحالية، وسجل الأمراض القلبية السابقة وأي أمراض أخرى، بالإضافة إلى التاريخ العائلي لأمراض القلب.
· رسم القلب الكهربى (ECG):
· ارتفاع في مقطع ST يشير إلى نقص التروية.
· موجة T مرتفعة أو مقلوبة تدل على الإصابة.
· تطور موجات Q يشير إلى نقص التروية لفترة طويلة أو تلف بالخلايا.
· الإنزيمات القلبية والإنزيمات المتماثلة:
· CPK-MB (الإنزيم المتماثل في عضلة القلب): يرتفع خلال 4-8 ساعات، ويبلغ ذروته في 12-20 ساعة، ويعود إلى طبيعته في 48-72 ساعة.
· LDH: يرتفع خلال 8-24 ساعة، ويبلغ ذروته خلال 72-144 ساعة، وقد يستغرق ما يصل إلى 14 يومًا للعودة إلى الطبيعي. يُعد نسبة LDH1 أعلى من LDH2 (النسبة المقلوبة) عاملاً مساعدًا لتأكيد/تشخيص احتشاء عضلة القلب إذا لم يتم اكتشافه في المرحلة الحادة.
· التروبونين: تروبونين I (cTnI) وتروبونين T (cTnT): ترتفع المستويات خلال 4-6 ساعات، وتبلغ الذروة في 14-18 ساعة، وتعود إلى المستوى الطبيعي خلال 6-7 أيام. تتمتع هذه الإنزيمات بزيادة في التحديد بتلف بالخلايا وتكون مفيدة في تشخيص احتشاء عضلة القلب بعد العمليات الجراحية عندما قد يرتفع CPK-MB بسبب إصابة الهيكل العظمي.
· الميوجلوبين: بروتين الهيم ذو الوزن الجزيئي الصغير الذي يتم إفرازه بسرعة من الأنسجة العضلية التالفة مع ارتفاع خلال ساعتين بعد احتشاء عضلة القلب الحاد، وتحدث مستويات الذروة خلال 3-15 ساعة.
· الاملاح و المعادن: يمكن أن يؤدي عدم توازن الصوديوم والبوتاسيوم إلى تغيير التوصيل الكهربائي وإضعاف القدرة الانقباضية للقلب.
· كريات الدم البيضاء (WBC): يظهر ارتفاع الكريات البيض (10,000-20,000) عادة في اليوم الثاني بعد احتشاء عضلة القلب بسبب حدوث الالتهاب.
· معدل ترسيب كريات الدم الحمراء (ESR): يرتفع في اليوم الثاني أو الثالث بعد احتشاء عضلة القلب، مما يدل على استجابة للالتهاب.
· غازات الدم الشرياني (ABGs) / مقياس تأكسج النبض: قد تشير إلى نقص الأكسجة أو عمليات مرضية حادة/مزمنة في الرئة.
· الدهون (إجمالي الدهون، HDL، LDL، VLDL، إجمالي الكوليسترول، الدهون الثلاثية، الفوسفوليبيدات): قد تعكس الزيادات تصلب الشرايين كسبب لتضيق أو تشنج الشرايين التاجية.
· الأشعة السينية على الصدر: قد تكون طبيعية أو تظهر القلب متضخما مما يشير إلى فشل القلب أو تمدد البطين.
· ايكو القلب ثنائي الأبعاد: يمكن إجراؤه لتحديد أبعاد الغرف القلبية، وحركة جدار الحاجز/البطين، ونسبة التدفق EF(تدفق الدم)، وتكوين/وظيفة الصمامات.
· دراسات التصوير النووي: بيرسانتين أو ثاليوم: تُقيِّم تدفق الدم إلى عضلة القلب وحالة الخلايا العضلية القلبية، مثل موقع/مدى احتشاء عضلة القلب الحاد أو السابق.
· تصوير الدم القلبي/MUGA: يُقيِّم الأداء البطيني العام والمحدد، وحركة جدار المنطقة، ونسبة تدفق الدم (Ejection Friction
· تصوير الشرايين التاجية: يُظهر تضيق/انسداد الشرايين التاجية وعادة ما يتم إجراؤه بالتزامن مع قياس ضغط الغرف القلبية وتقييم وظيفة البطين الأيسر (EF). لا يتم إجراء هذا الإجراء عادةً في المرحلة الحادة من احتشاء عضلة القلب إلا إذا كانت عملية اصلاح الشرايين أو جراحة القلب الطارئة وشيكة.
· تصوير الشرايين الرقمي (DSA): تقنية تستخدم لتصور حالة التحويلات الجراحية للشريان التاجي وكشف أمراض الشرايين الطرفية.
· التصوير بالرنين المغناطيسي (MRI): يُتيح تصور تدفق الدم، والغرف القلبية أو الحاجز البطيني، والصمامات، الاوعية، وتكوينات الترسبات، ومناطق تلف الخلايا/الاحتشاء، والجلطات الدموية.
· اختبار الإجهاد البدني: يُحدد استجابة القلب والأوعية الدموية للنشاط (غالبًا ما يتم إجراؤه بالتزامن مع تصوير الثاليوم في مرحلة التعافي).
العلاج الطبى
يهدف
العلاج الطبى للذبحة
إلى تقليل تلف عضلة القلب، والحفاظ على وظيفة عضلة القلب، ومنع المضاعفات .

العلاج الدوائي
- المورفين: يُعطى المورفين في جرعات عبر الوريد لعلاج احتشاء عضلة القلب (MI) بهدف تقليل الألم والقلق.
- مثبطات الإنزيم المحول للأنجيوتنسين (ACE Inhibitors): تمنع هذه المثبطات تحويل الأنجيوتنسين I إلى الأنجيوتنسين II لتخفيض ضغط الدم وتشجيع الكلى على إفراز الصوديوم والسوائل، مما يقلل من الطلب على الأكسجين في القلب.
- الأدوية المذيبة للجلطات (Thrombolytics): تذيب هذه الأدوية الجلطة في الشريان التاجي، مما يسمح بتدفق الدم مرة أخرى عبر الشريان التاجي، ويقلل من حجم الاحتشاء ويحافظ على وظيفة البطين.
التدخل الطارئ للشريان التاجي عن طريق الجلد (Emergent Percutaneous Coronary Intervention)
- يُستخدم هذا الإجراء لفتح الشريان التاجي المسدود وتعزيز إعادة التروية إلى المنطقة التي حرمت من الأكسجين.
- قد يُوصى بإجراء PCI أيضًا للمرضى الذين يعانون من الذبحة الصدرية غير المستقرة واحتشاء عضلة القلب بدون ارتفاع في مقطع ST (NSTEMI)، خاصةً للمرضى المعرضين لخطر مرتفع بسبب نقص التروية المستمر.
الرعاية التمريضية
الرعاية التمريضية للمصابين باحتشاء عضلة القلب حاسمة ومنهجية، ويتطلب تقديم الرعاية بكفاءة للمريض.
التقييم التمريضي - يُعد التقييم من أهم جوانب رعاية المريض المصاب باحتشاء عضلة القلب.
- تقييم ألم الصدر الذي لا يزول بالراحة أو الأدوية.
- مراقبة العلامات الحيوية، وخاصةً ضغط الدم ومعدل النبض.
- تقييم وجود ضيق في التنفس، تسارع التنفس، وتواجد أصوات خشخشة في الرئتين.
- تقييم حالات الغثيان والقيء.
- تقييم انخفاض كمية البول.
- مراجعة التاريخ المرضي للمريض.
- إجراء تقييم جسدي دقيق وشامل للكشف عن المضاعفات والتغيرات في حالة المريض.
- تقييم مواقع الوريد باستمرار.
التشخيص التمريضى
استنادًا إلى الأعراض السريرية، والتاريخ المرضي، وبيانات التقييم التشخيصي، قد تشمل التشخيصات التمريضية الرئيسية:
- ضعف في تروية أنسجة القلب نتيجة لتقليل تدفق الدم التاجي.
- خطر ضعف تروية الأنسجة الطرفية نتيجة انخفاض النتاج القلبي بسبب خلل في وظيفة البطين الأيسر.
- نقص المعرفة فيما يتعلق بالرعاية الذاتية بعد احتشاء عضلة القلب.
التخطيط والأهداف
يهدف التخطيط في الرعاية التمريضية إلى تحديد الأهداف لتحقيق أفضل نتائج صحية للمريض، مثل تقليل الألم، تحسين وظيفة القلب، وزيادة معرفة المريض بالرعاية الذاتية بعد الاحتشاء.
لوضع خطة الرعاية، يجب التركيز على الأمور التالية:
- تخفيف الألم أو علامات وأعراض نقص التروية.
- منع تلف عضلة القلب.
- عدم وجود خلل في الجهاز التنفسي.
- الحفاظ على أو تحقيق تروية أنسجة كافية.
- تقليل القلق.
- عدم وجود مضاعفات أو الكشف المبكر عنها.
- غياب/السيطرة على آلام الصدر.
- معدل/نظم القلب كافٍ للحفاظ على النتاج القلبي الكافي وتروية الأنسجة.
- تحقيق مستوى من النشاط يكفي للرعاية الذاتية الأساسية.
- تقليل/إدارة القلق.
- فهم عملية المرض، وخطة العلاج، والتنبؤات.
- وضع خطة لتلبية الاحتياجات بعد الخروج من المستشفى.
الأولويات التمريضية:
- تخفيف الألم والقلق.
- تقليل عبء العمل على القلب.
- منع/الكشف المبكر والمساعدة في علاج الاضطرابات النظمية أو المضاعفات المهددة للحياة.
- تعزيز صحة القلب والرعاية الذاتية.
التدخلات التمريضية:
يجب أن تستند التدخلات التمريضية إلى الأهداف الموضحة في خطة الرعاية التمريضية.
- إعطاء الأكسجين مع العلاج الدوائي للمساعدة في تخفيف الأعراض.
- تشجيع الراحة في الفراش مع رفع مسند الظهر للمساعدة في تقليل انزعاج الصدر وضيق التنفس.
- تشجيع تغيير الوضعيات بشكل متكرر لمنع تجمع السوائل في قواعد الرئتين.
- فحص درجة حرارة الجلد والنبضات الطرفية بشكل متكرر لمراقبة تروية الأنسجة.
- تقديم المعلومات بطريقة صادقة وداعمة.
- مراقبة المريض عن كثب لأي تغيرات في معدل ونظم القلب، أصوات القلب، ضغط الدم، ألم الصدر، الحالة التنفسية، كمية البول، تغيرات في لون الجلد، والقيم المخبرية.
التقييم:
بعد تنفيذ التدخلات في الوقت المحدد، يجب على الممرضة التحقق مما إذا كان:
- عدم وجود ألم أو علامات وأعراض نقص التروية.
- تم منع تلف عضلة القلب.
- عدم وجود خلل في الجهاز التنفسي.
- الحفاظ على تروية أنسجة كافية.
- تم تقليل القلق.
إرشادات الخروج والرعاية المنزلية:
الطريقة الأكثر فعالية لزيادة احتمال أن يلتزم المريض بخطة الرعاية الذاتية بعد الخروج هي تحديد أولويات المريض.
- التثقيف: يُعتبر التثقيف حول نمط الحياة الصحي للقلب أحد الأولويات التي يجب على الممرضة تعليمها للمريض.
- الرعاية المنزلية: تساعد الممرضة المريض في جدولة مواعيد المتابعة والالتزام بها، وكذلك في الالتزام بإدارة إعادة التأهيل القلبي الموصوفة.
- المراقبة والمتابعة: قد يحتاج المريض إلى تذكيرات حول متابعة المراقبة بما في ذلك الفحوصات المخبرية الدورية وتخطيط كهربية القلب، وكذلك الفحص الصحي العام.
- الالتزام: يجب أن تراقب الممرضة أيضًا التزام المريض بالقيود الغذائية والأدوية الموصوفة.
إرشادات التوثيق:لضمان أن كل إجراء موثق هو إجراء تم تنفيذه، يجب تأمين التوثيق. ويجب توثيق ما يلي:
- النتائج الفردية.
- العلامات الحيوية، نظم القلب، وجود اضطرابات النظم.
- خطة الرعاية والأشخاص المشاركين في التخطيط.
- خطة التعليم.
- الاستجابة للتدخلات، التعليم، والإجراءات المنفذة.
